XẸP PHỔI - 13 DẤU HIỆU UNG THƯ PHỔI
XẸP PHỔI
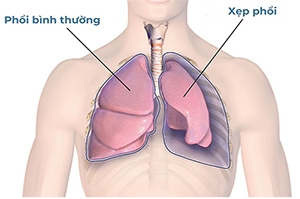
Xẹp phổi là hiện tượng xẹp nhu mô phổi đi kèm với giảm thể tích.
Bệnh nhân có thể bị khó thở hoặc suy hô hấp nếu xẹp phổi lớn.
Họ cũng có thể bị viêm phổi.
Xẹp phổi thường không có triệu chứng, tuy nhiên giảm oxy và đau ngực kiểu màng phổi có thể xuất hiện ở một số trường hợp.
Chẩn đoán bằng chụp X-quang ngực.
Điều trị bao gồm việc duy trì ho và thở sâu và điều trị nguyên nhân.
Xu hướng tự nhiên để mở các khoang trao đổi khí bị xẹp lại như các phế nang được duy trì bởi:
Surfactant - Chất hoạt động bề mặt (duy trì độ căng bề mặt)
Hít thở liên tục (giữ cho phế nang mở)
Thở sâu ngắt quãng (giải phóng surfactant vào trong phế nang)
Ho có chu kỳ (làm sạch dịch tiết của đường hô hấp)
Các hậu quả chính của xẹp phổi bao gồm giảm thông khí (với tình trạng thiếu oxy và thông khí/tưới máu [V/Q] không phù hợp) và viêm phổi.
Căn nguyên của bệnh xẹp phổi
Các yếu tố phổ biến nhất có thể gây ra xẹp phổi bao gồm:
Sự tắc nghẽn trong đường thở (ví dụ như do dị vật, khối u, nút đờm)
Sự chèn ép từ ngoài vào đường thở (ví dụ: do khối u, hạc lympho)
Giảm thở hoặc ho (ví dụ, gây mê, quá liều thuốc an thần, đau)
Vị trí nằm ngửa, đặc biệt ở những bệnh nhân béo phì và những người có tim to
Chèn ép hoặc xẹp nhu mô phổi (ví dụ: do tràn dịch màng phổi mức độ nhiều, tràn khí màng phổi)
Phẫu thuật ngực và bụng là những nguyên nhân phổ biến vì được gây mê, sử dụng opioid (có thể có suy hô hấp thứ phát) và thường đau khi thở.
Đặt ống nội khí quản sai vị trí có thể gây ra xẹp phổi do tắc nghẽn phế quản gốc.
Các nguyên nhân khác ít phổ biến hơn bao gồm rối loạn chất sunfactant và sẹo nhu mô phổi hoặc khối u.
Các triệu chứng và dấu hiệu của xẹp phổi
Bản thân xẹp phổi không có triệu chứng trừ khi có hạ oxy huyết hoặc viêm phổi.
Các triệu chứng của hạ oxy huyết có xu hướng liên quan đến mức độ kịch liệt và mức độ xẹp phổi.
Với sự xẹp phổi nhanh và rộng, khó thở hoặc thậm chí là suy hô hấp có thể tiến triển. Với sự tiến triển chậm, xẹp phổi ít, các triệu chứng có thể nhẹ hoặc không có.
Viêm phổi có thể gây ho, khó thở và đau màng phổi.
Đau màng phổi cũng có thể do rối loạn gây xẹp phổi (ví dụ: chấn thương ngực, phẫu thuật).
Các dấu hiệu thường không có.
Có thể phát hiện được âm thanh hơi thở giảm ở vùng xẹp phổi và có thể âm ỉ khi gõ và giảm tức ngực nếu vùng xẹp phổi lớn.
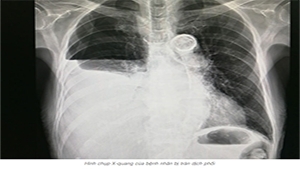
Thường thì tình trạng này chỉ được phát hiện trên hình ảnh chụp ngực (ví dụ: chụp X-quang hoặc CT).
Chẩn đoán xẹp phổi
Chụp X-quang ngực
Xẹp phổi nên được nghi ngờ ở những bệnh nhân có bất kỳ triệu chứng hô hấp nào không giải thích được và những người có các yếu tố nguy cơ, đặc biệt là phẫu thuật lớn gần đây.
Xẹp phổi có biểu hiện lâm sàng rõ (ví dụ, gây ra các triệu chứng, tăng nguy cơ biến chứng, hoặc ảnh hưởng lớn đến chức năng hô hấp) thường có thể phát hiện được trên phim X-quang ngực, với hình ảnh đám mờ phổi và/hoặc giảm thể tích phổi.
Nếu nguyên nhân gây xẹp phổi không rõ ràng trên lâm sàng (ví dụ: nếu đó không phải là phẫu thuật gần đây hoặc viêm phổi không được xác định trên chụp X-quang ngực) hoặc nghi ngờ có một rối loạn khác (ví dụ: thuyên tắc mạch phổi, khối u), các kiểm tra khác, chẳng hạn như nội soi phế quản hoặc chụp cắt lớp vi tính ngực (CT), có thể cần thiết.
Điều trị xẹp phổi
Tăng tối đa ho và hít thở sâu
Nếu nghi ngờ tắc nghẽn do khối u hoặc dị vật thì cần nội soi phế quản
Bằng chứng về hiệu quả của hầu hết các phương pháp điều trị xẹp phổi thì yếu hoặc không có.
Tuy nhiên, các biện pháp được đề nghị bao gồm vật lý trị liệu hô hấp để giúp duy trì sự thông khí và làm sạch dịch tiết, và khuyến khích các kỹ thuật làm nở phổi như ho có điều khiển, tập thở sâu, và sử dụng một máy phế dung kế.
Ở những bệnh nhân đi cấp cứu, tập thể dục (ví dụ: đi bộ) là một cách mong muốn để thúc đẩy việc hít thở sâu.
Đối với bệnh nhân không đặt nội khí quản và không có quá nhiều đờm, thở máy áp lực dương liên tục có thể có tác dụng.
Đối với những bệnh nhân được đặt nội khí quản và thở máy, áp lực dương cuối thở ra và/hoặc thông khí thể tích triều cao hơn có thể hữu ích.
Tránh quá liều thuốc an thần có thể giúp đảm bảo thông khí, và hiệu quả của thở sâu và ho.
Đau ngực kiểu màng phổi nhiều có thể cản trở việc thở sâu và ho và chỉ có thể giảm triệu chứng với opioid.
Vì vậy, nhiều bác sĩ lâm sàng cho thuốc giảm đau opioid với liều lượng đủ để làm giảm đau và khuyên bệnh nhân ho có ý thức và hít thở sâu theo chu kỳ.
Ở một số bệnh nhân sau mổ, gây tê ngoài màng cứng hoặc phong bế thần kinh liên sườn có thể được sử dụng để giảm đau mà không gây suy hô hấp. Cần tránh dùng thuốc giảm ho.
Điều quan trọng nhất là phải điều trị nguyên nhân của xẹp phổi (ví dụ như nút mủ nhầy, dị vật, khối u ác tính, khối u, tràn dịch phổi).
Đối với chấy nhầy niêm mạc tồn tại dai dẳng, khí dung dornase alfa và đôi khi thuốc giãn phế quản nên được sử dụng.
Thường tránh dùng acetylcystein vì thuốc này có thể gây co thắt phế quản.
Nếu các biện pháp khác không có hiệu quả hoặc nghi ngờ nguyên nhân gây tắc nghẽn hơn là nút đờm, phải làm nội soi phế quản.
Phòng ngừa xẹp phổi
Những người hút thuốc có thể làm giảm nguy cơ xẹp phổi sau phẫu thuật bằng cách ngừng hút thuốc, lý tưởng nhất là ít nhất 6 tuần đến 8 tuần trước khi phẫu thuật.
Điều trị thuốc cho bệnh nhân bị bệnh phổi mạn tính (ví dụ, COPD) nên được tối ưu hóa trước khi phẫu thuật.
Tập luyện về cơ hô hấp trước mổ (bao gồm đo dung tích phổi) nên được xem xét cho bệnh nhân dự kiến phẫu thuật vùng ngực hoặc bụng trên.
Sau phẫu thuật, vận động sớm và các kĩ thuật làm nở phổi (ví dụ ho, tập thở sâu, đo dung tích phổi) cũng có thể làm giảm nguy cơ.
Những điểm chính
Xẹp phổi là sự xẹp của mô phổi khi mất thể tích; các nguyên nhân thông thường bao gồm chèn ép đường hô hấp từ trong hoặc bên ngoài, giảm thông khí và ống nội khí quản sai vị trí.
Xẹp phổi diện rộng có thể gây triệu chứng giảm oxy máu, nhưng bất kỳ triệu chứng nào khác cũng có thể do nguyên nhân này hoặc viêm phổi thêm vào.
Chẩn đoán bằng chụp X-quang ngực; nếu nguyên nhân không rõ ràng về mặt lâm sàng thì có thể cần phải soi phế quản hoặc CT ngực.
Điều trị bằng cách giảm tối đa tình trạng ho, thở sâu và đi bộ bất cứ khi nào có thể.
VẬT LÝ TRỊ LIỆU HÔ HẤP
Vật lý trị liệu hô hấp bao gồm các thao tác cơ học từ bên ngoài, chẳng hạn như vỗ lồng ngực, dẫn lưu tư thế, và rung, để tăng cường huy động và giải phóng các chất bài tiết trong đường thở.
Được chỉ định cho những bệnh nhân có phản xạ ho không đủ khả năng để làm sạch các chất tiết dày, dai với số lượng nhiều, bám chắc vào đường thở.
Ví dụ ở những bệnh nhân bị
Giãn phế quản (liên quan đến xơ nang và không liên quan đến bệnh xơ nang)
COPD (bệnh phổi tắc nghẽn mạn tính), trong một số tình huống lâm sàng
Xơ nang
Bệnh lý thần kinh cơ
Viêm phổi ở vùng phổi phụ thuộc
Chống chỉ định
Các chống chỉ định đối với vật lý trị liệu vùng ngực đều mang tính tương đối và bao gồm:
XẸP PHỔI
Xẹp phổi là hiện tượng xẹp nhu mô phổi đi kèm với giảm thể tích.
Bệnh nhân có thể bị khó thở hoặc suy hô hấp nếu xẹp phổi lớn.
Họ cũng có thể bị viêm phổi.
Xẹp phổi thường không có triệu chứng, tuy nhiên giảm oxy và đau ngực kiểu màng phổi có thể xuất hiện ở một số trường hợp.
Chẩn đoán bằng chụp X-quang ngực.
Điều trị bao gồm việc duy trì ho và thở sâu và điều trị nguyên nhân.
Xu hướng tự nhiên để mở các khoang trao đổi khí bị xẹp lại như các phế nang được duy trì bởi:
Surfactant - Chất hoạt động bề mặt (duy trì độ căng bề mặt)
Hít thở liên tục (giữ cho phế nang mở)
Thở sâu ngắt quãng (giải phóng surfactant vào trong phế nang)
Ho có chu kỳ (làm sạch dịch tiết của đường hô hấp)
Các hậu quả chính của xẹp phổi bao gồm giảm thông khí (với tình trạng thiếu oxy và thông khí/tưới máu [V/Q] không phù hợp) và viêm phổi.
Căn nguyên của bệnh xẹp phổi
Các yếu tố phổ biến nhất có thể gây ra xẹp phổi bao gồm:
Sự tắc nghẽn trong đường thở (ví dụ như do dị vật, khối u, nút đờm)
Sự chèn ép từ ngoài vào đường thở (ví dụ: do khối u, hạc lympho)
Giảm thở hoặc ho (ví dụ, gây mê, quá liều thuốc an thần, đau)
Vị trí nằm ngửa, đặc biệt ở những bệnh nhân béo phì và những người có tim to
Chèn ép hoặc xẹp nhu mô phổi (ví dụ: do tràn dịch màng phổi mức độ nhiều, tràn khí màng phổi)
Phẫu thuật ngực và bụng là những nguyên nhân phổ biến vì được gây mê, sử dụng opioid (có thể có suy hô hấp thứ phát) và thường đau khi thở.
Đặt ống nội khí quản sai vị trí có thể gây ra xẹp phổi do tắc nghẽn phế quản gốc.
Các nguyên nhân khác ít phổ biến hơn bao gồm rối loạn chất sunfactant và sẹo nhu mô phổi hoặc khối u.
Các triệu chứng và dấu hiệu của xẹp phổi
Bản thân xẹp phổi không có triệu chứng trừ khi có hạ oxy huyết hoặc viêm phổi.
Các triệu chứng của hạ oxy huyết có xu hướng liên quan đến mức độ kịch liệt và mức độ xẹp phổi.
Với sự xẹp phổi nhanh và rộng, khó thở hoặc thậm chí là suy hô hấp có thể tiến triển. Với sự tiến triển chậm, xẹp phổi ít, các triệu chứng có thể nhẹ hoặc không có.
Viêm phổi có thể gây ho, khó thở và đau màng phổi.
Đau màng phổi cũng có thể do rối loạn gây xẹp phổi (ví dụ: chấn thương ngực, phẫu thuật).
Các dấu hiệu thường không có.
Có thể phát hiện được âm thanh hơi thở giảm ở vùng xẹp phổi và có thể âm ỉ khi gõ và giảm tức ngực nếu vùng xẹp phổi lớn.
Thường thì tình trạng này chỉ được phát hiện trên hình ảnh chụp ngực (ví dụ: chụp X-quang hoặc CT).
Chẩn đoán xẹp phổi
Chụp X-quang ngực
Xẹp phổi nên được nghi ngờ ở những bệnh nhân có bất kỳ triệu chứng hô hấp nào không giải thích được và những người có các yếu tố nguy cơ, đặc biệt là phẫu thuật lớn gần đây.
Xẹp phổi có biểu hiện lâm sàng rõ (ví dụ, gây ra các triệu chứng, tăng nguy cơ biến chứng, hoặc ảnh hưởng lớn đến chức năng hô hấp) thường có thể phát hiện được trên phim X-quang ngực, với hình ảnh đám mờ phổi và/hoặc giảm thể tích phổi.
Nếu nguyên nhân gây xẹp phổi không rõ ràng trên lâm sàng (ví dụ: nếu đó không phải là phẫu thuật gần đây hoặc viêm phổi không được xác định trên chụp X-quang ngực) hoặc nghi ngờ có một rối loạn khác (ví dụ: thuyên tắc mạch phổi, khối u), các kiểm tra khác, chẳng hạn như nội soi phế quản hoặc chụp cắt lớp vi tính ngực (CT), có thể cần thiết.
Điều trị xẹp phổi
Tăng tối đa ho và hít thở sâu
Nếu nghi ngờ tắc nghẽn do khối u hoặc dị vật thì cần nội soi phế quản
Bằng chứng về hiệu quả của hầu hết các phương pháp điều trị xẹp phổi thì yếu hoặc không có.
Tuy nhiên, các biện pháp được đề nghị bao gồm vật lý trị liệu hô hấp để giúp duy trì sự thông khí và làm sạch dịch tiết, và khuyến khích các kỹ thuật làm nở phổi như ho có điều khiển, tập thở sâu, và sử dụng một máy phế dung kế.
Ở những bệnh nhân đi cấp cứu, tập thể dục (ví dụ: đi bộ) là một cách mong muốn để thúc đẩy việc hít thở sâu.
Đối với bệnh nhân không đặt nội khí quản và không có quá nhiều đờm, thở máy áp lực dương liên tục có thể có tác dụng.
Đối với những bệnh nhân được đặt nội khí quản và thở máy, áp lực dương cuối thở ra và/hoặc thông khí thể tích triều cao hơn có thể hữu ích.
Tránh quá liều thuốc an thần có thể giúp đảm bảo thông khí, và hiệu quả của thở sâu và ho.
Đau ngực kiểu màng phổi nhiều có thể cản trở việc thở sâu và ho và chỉ có thể giảm triệu chứng với opioid.
Vì vậy, nhiều bác sĩ lâm sàng cho thuốc giảm đau opioid với liều lượng đủ để làm giảm đau và khuyên bệnh nhân ho có ý thức và hít thở sâu theo chu kỳ.
Ở một số bệnh nhân sau mổ, gây tê ngoài màng cứng hoặc phong bế thần kinh liên sườn có thể được sử dụng để giảm đau mà không gây suy hô hấp. Cần tránh dùng thuốc giảm ho.
Điều quan trọng nhất là phải điều trị nguyên nhân của xẹp phổi (ví dụ như nút mủ nhầy, dị vật, khối u ác tính, khối u, tràn dịch phổi).
Đối với chấy nhầy niêm mạc tồn tại dai dẳng, khí dung dornase alfa và đôi khi thuốc giãn phế quản nên được sử dụng.
Thường tránh dùng acetylcystein vì thuốc này có thể gây co thắt phế quản.
Nếu các biện pháp khác không có hiệu quả hoặc nghi ngờ nguyên nhân gây tắc nghẽn hơn là nút đờm, phải làm nội soi phế quản.
Phòng ngừa xẹp phổi
Những người hút thuốc có thể làm giảm nguy cơ xẹp phổi sau phẫu thuật bằng cách ngừng hút thuốc, lý tưởng nhất là ít nhất 6 tuần đến 8 tuần trước khi phẫu thuật.
Điều trị thuốc cho bệnh nhân bị bệnh phổi mạn tính (ví dụ, COPD) nên được tối ưu hóa trước khi phẫu thuật.
Tập luyện về cơ hô hấp trước mổ (bao gồm đo dung tích phổi) nên được xem xét cho bệnh nhân dự kiến phẫu thuật vùng ngực hoặc bụng trên.
Sau phẫu thuật, vận động sớm và các kĩ thuật làm nở phổi (ví dụ ho, tập thở sâu, đo dung tích phổi) cũng có thể làm giảm nguy cơ.
Những điểm chính
Xẹp phổi là sự xẹp của mô phổi khi mất thể tích; các nguyên nhân thông thường bao gồm chèn ép đường hô hấp từ trong hoặc bên ngoài, giảm thông khí và ống nội khí quản sai vị trí.
Xẹp phổi diện rộng có thể gây triệu chứng giảm oxy máu, nhưng bất kỳ triệu chứng nào khác cũng có thể do nguyên nhân này hoặc viêm phổi thêm vào.
Chẩn đoán bằng chụp X-quang ngực; nếu nguyên nhân không rõ ràng về mặt lâm sàng thì có thể cần phải soi phế quản hoặc CT ngực.
Điều trị bằng cách giảm tối đa tình trạng ho, thở sâu và đi bộ bất cứ khi nào có thể.
VẬT LÝ TRỊ LIỆU HÔ HẤP
Vật lý trị liệu hô hấp bao gồm các thao tác cơ học từ bên ngoài, chẳng hạn như vỗ lồng ngực, dẫn lưu tư thế, và rung, để tăng cường huy động và giải phóng các chất bài tiết trong đường thở.
Được chỉ định cho những bệnh nhân có phản xạ ho không đủ khả năng để làm sạch các chất tiết dày, dai với số lượng nhiều, bám chắc vào đường thở.
Ví dụ ở những bệnh nhân bị
Giãn phế quản (liên quan đến xơ nang và không liên quan đến bệnh xơ nang)
COPD (bệnh phổi tắc nghẽn mạn tính), trong một số tình huống lâm sàng
Xơ nang
Bệnh lý thần kinh cơ
Viêm phổi ở vùng phổi phụ thuộc
Chống chỉ định
Các chống chỉ định đối với vật lý trị liệu vùng ngực đều mang tính tương đối và bao gồm:
- Chảy máu tạng (bao gồm cả thuốc chống đông máu)
- Sự khó chịu liên quan đến tư thế hoặc thao tác thực hiện
- áp lực nội sọ
- Bệnh nhân có ho máu gần đây
- Gãy xương sườn
- Gãy xương cột sống hoặc loãng xương
Thủ thuật
Vật lý trị liệu hô hấp có thể được thực hiện bởi một chuyên gia về hô hấp, mặc dù các kỹ thuật này có thể được hướng dẫn cho người nhà bệnh nhân thực hiện.
Các kỹ thuật phổ biến nhất được sử dụng là:
Vật lý trị liệu hô hấp có thể được thực hiện bởi một chuyên gia về hô hấp, mặc dù các kỹ thuật này có thể được hướng dẫn cho người nhà bệnh nhân thực hiện.
Các kỹ thuật phổ biến nhất được sử dụng là:
- Dẫn lưu tư thế và vỗ lồng ngực
Trong dẫn lưu tư thế và vỗ lồng ngực, bệnh nhân được luân phiên thay đổi tư thế để tạo điều kiện cho các chất tiết từ một thùy hay phân thùy phổi ra ngoài trong khi vỗ với lòng bàn tay khum để giúp long đờm và huy động các chất tiết bám chắc, sau đó được khạc và dẫn lưu ra ngoài.
Kỹ thuật này hơi gây khó chịu và mệt mỏi cho bệnh nhân.
Các lựa chọn thay thế cho vỗ rung bằng tay bao gồm việc sử dụng máy rung cơ học và áo hơi.
Các phương pháp khác giúp làm sạch đường thở bao gồm sử dụng các phương pháp hít thở có kiểm soát, các thiết bị áp lực dương thì thở ra để duy trì tình trạng khai thông của đường thở, hút và các thiết bị tạo ra các dao động tần số cực thấp trong đường thở để đẩy đờm. Các phương pháp làm sạch đường thở có thể so sánh được, và các phương pháp nên được lựa chọn dựa trên từng bệnh nhân cụ thể.
Các biến chứng
Các biến chứng ít gặp bao gồm tình trạng thiếu oxy liên quan đến tư thế và sự hít phải chất tiết vào những vùng phổi lành.
Tài liệu tham khảo chung
Kỹ thuật này hơi gây khó chịu và mệt mỏi cho bệnh nhân.
Các lựa chọn thay thế cho vỗ rung bằng tay bao gồm việc sử dụng máy rung cơ học và áo hơi.
Các phương pháp khác giúp làm sạch đường thở bao gồm sử dụng các phương pháp hít thở có kiểm soát, các thiết bị áp lực dương thì thở ra để duy trì tình trạng khai thông của đường thở, hút và các thiết bị tạo ra các dao động tần số cực thấp trong đường thở để đẩy đờm. Các phương pháp làm sạch đường thở có thể so sánh được, và các phương pháp nên được lựa chọn dựa trên từng bệnh nhân cụ thể.
Các biến chứng
Các biến chứng ít gặp bao gồm tình trạng thiếu oxy liên quan đến tư thế và sự hít phải chất tiết vào những vùng phổi lành.
Tài liệu tham khảo chung
- 1.McCool FD, Rosen MJ: Nonpharmacologic airway clearance therapies: AACP evidence-based clinical practice guidelines. Chest 129:(1 suppl):250S–259S, 2006. doi: 10.1378/chest.129.1_suppl.25OS
- 2. Osadnik CR, McDonald CF, Jones AP, Holland AE: Airway clearance techniques for chronic obstructive pulmonary disease. Cochrane Database Syst Rev Mar 14;(3):CD008328, 2012. doi: 10.1002/14651858.CD008328.pub2
CÁC KỸ THUẬT VẬT LÝ TRỊ LIỆU HÔ HẤP
1. Kỹ thuật vật lý trị liệu hô hấp là gì?
Kỹ thuật vật lý trị liệu hô hấp là sử dụng những bài tập, biện pháp giáo dục, và can thiệp hành vi để cải thiện chức năng và nâng cao chất lượng cuộc sống ở bệnh nhân bị các bệnh lý hô hấp mạn tính.
Các kỹ thuật vật lý trị liệu hô hấp có thể kế đến như:
Kỹ thuật vỗ lồng ngực
Kỹ thuật rung lồng ngực
Kỹ thuật dẫn lưu tư thế
Kỹ thuật tập hít thở
Kỹ thuật thở ra mạnh
Vận động trị liệu hô hấp
Tập ho (kích thích ho, ho có trợ giúp)
Mục tiêu của các các kỹ thuật vật lý trị liệu hô hấp là
Giúp long đờm và thông thoáng đường thở
Tăng cường sức cơ hô hấp.
Tăng cường giãn nở ở phổi.
Phục hồi chức năng hô hấp.
Tăng khả năng gắng sức
Giảm thời gian nằm viện và số lần nhập viện.
2. Chỉ định và chống chỉ định đối với vật lý trị liệu phục hồi bệnh hô hấp?
Kỹ thuật vật lý trị liệu hô hấp được chỉ định trong các trường hợp sau:
Bệnh nhân mắc các bệnh hô hấp như hen suyễn, viêm tiểu phế quản, viêm phế quản, viêm phổi, viêm đường hô hấp trên ... bị ứ đọng đờm và không thể tự ho khạc được.
Các đợt cấp tính của các bệnh hô hấp nêu trên.
Người bị tràn dịch màng phổi đã được dẫn lưu nhưng gặp di chứng sau tràn dịch.
Áp xe phổi (giai đoạn mủ thoát ra ngoài), xẹp phổi.
Cải thiện thông khí ở những bệnh nhân bị tắc nghẽn đờm trong đường hô hấp và phải nằm một chỗ trong thời gian dài (bại liệt, tai biến, ...).
Bệnh nhân chuẩn bị hoặc sau khi thực hiện các phẫu thuật làm ảnh hưởng đến thể tích phổi (phẫu thuật lồng ngực, cột sống, ...)
Chống chỉ định đối với các đối tượng sau:
Bệnh nhân có dấu hiệu của suy hô hấp cấp tính như thở co kéo, thở rên, da tái, niêm mạc nhợt nhạt.
Bệnh nhân mắc các bệnh lý như truyền nhiễm, xuất huyết, cao áp phổi, tứ chứng Fallot (chưa phẫu thuật), ...
Các chỉ số đo được như SpO2 < 91%, tiểu cầu < 80.000, Hb < 10g/dL.
3. Các kỹ thuật vật lý trị liệu hô hấp
- Kỹ thuật vỗ lồng ngực
Mục đích:
Giúp làm rung cơ học và tống đờm dãi ứ đọng trong phổi ra ngoài.
Vỗ phổi nhằm để tạo ra những cơn sóng cơ học tác động qua thành ngực vào phổi.
Vị trí:
Chọn vị trí tương ứng với phân thùy phổi
Vỗ phía sau của hai bên thành ngực
Cách thực hiện:
Chụm bàn tay lại và các ngón khép lại với nhau. Thực hiện động tác vỗ lên thành ngực để tạo nên một đệm không khí giữa tay và thành ngực
Luôn giữ vai, khuỷu, cổ tay của kỹ thuật viên ở trạng thái thoải mái, mềm mại và không lên gân. Tốc độ vỗ vừa phải, tránh dùng lực quá mạnh sẽ gây đau và khó chịu cho người bệnh.
Có thể di chuyển bàn tay lên trên hoặc xuống dưới, đồng thời có thể đi ra xung quanh theo kiểu vòng tròn Khi vỗ bạn hãy lót khăn mỏng trên da. Vỗ rung cũng là biện pháp điều trị hỗ trợ bệnh lý hô hấp. Khi vỗ rung cần lưu ý vỗ nhẹ, đều, liên tục, tránh làm đau và tổn thương các vùng cột sống, xương đòn bả vai, dạ dày của người bệnh.
- Kỹ thuật rung lồng ngực
Mục đích:
Rung lồng ngực là kỹ thuật mang tính chất cơ học, có tác dụng làm long đờm và di chuyển đờm vào phế quản để khạc nhổ đờm ra ngoài.
Cách thực hiện:
Tiến hành kỹ thuật rung khi người bệnh thở ra
Kỹ thuật viên sẽ đặt hai tay lên thành ngực từ phía sau, sau đó luồn tay vào các kẽ sườn với mỗi người bệnh ... Khi người bệnh hít vào sẽ đẩy xương sườn ra và chống lại sức đè.
Khi thở ra, các kỹ thuật viên sẽ ấn tay rồi rung tay nhẹ vào thành ngực để đẩy đờm dãi từ phế quản nhỏ đến phế quản lớn và ra ngoài.
- Kỹ thuật dẫn lưu tư thế
Mục đích: Giúp phục hồi bệnh hô hấp.
Thực hiện:
Đặt bệnh nhân ở những tư thế để dịch đờm bị ứ đọng trong phổi có thể di chuyển ra các phế quản nhỏ đến lớn và sau đó thì chảy ra ngoài dưới tác động của trọng lực. Tùy vào vùng phổi tổn thương cần tác động, kỹ thuật viên sẽ yêu cầu và hướng dẫn đặt bệnh nhân ở những tư thế khác nhau.
- Kỹ thuật tập hít thở
Bệnh nhân được hướng dẫn tập hít thở các kiểu như: thở ra chậm và kéo dài, hít vào chậm với dụng cụ, thở thở chủ động hoặc thụ động, thở gắng sức, thở có đề kháng, thở ngực chủ động, thở bụng (thở cơ hoành), dẫn lưu tự sinh.
Ví dụ: Khi hít vào cơ hoành hạ xuống và phồng bụng lên. Sau đó hãy thở ra đồng thời cơ hoành nâng lên, bụng lõm xuống.
Cần hướng dẫn người bệnh tập thở với những tư thế khác nhau như đi lại, nằm, ngồi, hay khi đi lên cầu thang. Với mỗi trường hợp thì bạn hãy đặt tay lên vùng thượng vị nhằm giúp kiểm soát kiểu thở.
- Kỹ thuật thở ra mạnh
Mục đích: giúp đẩy đờm ra khỏi đường thở một cách có kiểm soát. Tránh tình trạng ho tống đờm gây mệt mỏi.
Bắt đầu, hít vào chậm và sâu. Nín thở trong vài giây. Sau đó, thở ra mạnh và kéo dài. Hít vào nhẹ nhàng. Hít thở đều vài lần trước khi lập lại.
Lưu ý: Chỉ nên dùng các loại thuốc long đờm, loãng đờm, không nên dùng các thuốc có tác dụng ức chế ho.
- Vận động trị liệu hô hấp
Mục đích: giúp tăng cường thể chất và sức khỏe cũng như tuổi thọ của bệnh nhân, bao gồm; vận động tăng sức bền và vận động tăng sức cơ.
Đối tượng: người mắc bệnh phổi tắc nghẽn mạn tính hoặc các bệnh lý phổi mãn tính khác (giai đoạn ổn định).
Vận động tăng sức bền: Bao gồm các hoạt động như đi bộ, đạp xe, bơi lội, ... Bệnh nhân có thể được hướng dẫn vận động tăng sức bền theo kiểu liên tục hoặc ngắt quãng (áp dụng với bệnh nhân tắc nghẽn phổi rất nặng), với tần suất từ 3 - 4 lần/tuần.
Vận động tăng sức cơ: Bao gồm các hoạt động như nâng tạ, giữ thăng bằng, ... Vận động tăng sức cơ trong phục hồi bệnh hô hấp bao gồm các bài tập vận động chi dưới và chi trên. Trong đó, vận động chi dưới sẽ không ảnh hưởng đến chức năng hô hấp nhưng giúp cải thiện khả năng gắng sức, còn vận động chi trên sẽ vừa làm tăng sự hoạt động của các cơ hô hấp phụ, giúp giảm nhu cầu thông khí, vừa giúp cải thiện sức cơ.
4. Lưu ý khi thực hiện các kỹ thuật vật lý trị liệu hô hấp
Trong khi thực hiện các kỹ thuật vật lý trị liệu hô hấp cần lưu ý:
Quan sát và theo dõi bệnh nhân trong suốt quá trình tập để có thể phát hiện những bất thường nếu có xảy ra. Nếu người bệnh ngưng thở hoặc có dấu hiệu suy hô hấp cần gọi bác sĩ ngay, hoặc cho người bệnh thở oxy, mặt nạ.
Khi thực hiện các động tác như vỗ rung, cần phải nhẹ nhàng và tránh tác động vào những vùng như xương sườn, dạ dày, cột sống.
Có thể thực hiện đa dạng các bài tập, nhưng chỉ nên tập khoảng 30 phút/buổi, kết hợp nghỉ ngơi xen kẽ, duy trì tập luyện để đạt hiệu quả cao và lâu dài, kết hợp với thuốc giãn phế quản và oxy để đạt cường độ vận động theo mong muốn.
Các kỹ thuật vật lý trị liệu hô hấp giúp long đờm, kích thích ho khạc đờm, giúp thông thoáng đường hô hấp, từ đó cải thiện và phục hồi chức năng hô hấp cho người bệnh.
Với những bệnh nhân có chỉ định khí dung thì cần thực hiện trước khi tiến hành vật lý trị liệu khoảng 15 – 20 phút.
--
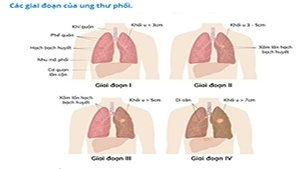
13 DẤU HIỆU UNG THƯ PHỔI
Biểu hiện ung thư phổi trên lâm sàng tùy thuộc vào vị trí và mức độ lan rộng của tổn thương. Trong giai đoạn đầu tổn thương còn khu trú, người bệnh thường không có triệu chứng lâm sàng đặc hiệu, thường được phát hiện bệnh qua tầm soát bệnh hoặc tình cờ phát hiện khi thăm khám bệnh khác.
Chỉ đến giai đoạn muộn hơn, u xâm lấn tại chỗ, tại vùng hoặc di căn xa mới gây ra các triệu chứng.
1. Cơn ho kéo dài
Ho dai dẳng không khỏi sau 2 – 3 tuần có thể là dấu hiệu bệnh ung thư phổi.
Một số người cho rằng chứng ho này chỉ là kết quả của việc hút thuốc.
Theo một nghiên cứu năm 2018, cả việc hút thuốc và giai đoạn ung thư phổi đều không liên quan đến mức độ nghiêm trọng của cơn ho ở những người bị ung thư phổi. (2)
Ho kéo dài trên 2 tuần không khỏi có thể là dấu hiệu ung thư phổi cần thăm khám, chẩn đoán kịp thời.
2. Khó thở
Người bệnh cảm thấy hụt hơi, tức ngực, cảm giác như không thở được, không có đủ không khí để hít thở. Ung thư phổi khiến đường thở bị thu hẹp, dẫn đến khó thở.
3. Ho ra máu
Ngay cả khi chỉ là một lượng máu nhỏ, ho ra máu hoặc chất nhầy lẫn máu cũng là lý do nên đi bệnh viện kiểm tra.
Ho ra máu có thể do ung thư phổi hoặc một vấn đề khác với phổi. Bất cứ ai trải qua triệu chứng này đều nên đi khám bác sĩ. (3)
4. Đau ngực, tức ngực
Khi khối u phổi gây tức ngực hoặc chèn ép lên các dây thần kinh, người bệnh cảm thấy đau ở ngực, đặc biệt trở nên nặng hơn là khi hít thở sâu, ho hoặc cười.
5. Khàn giọng
Một số người bị khàn giọng, có giọng nói nghe có vẻ căng thẳng hoặc có tông trầm hơn, nhỏ hơn về âm lượng.
Một khối u trong phổi có thể đè lên dây thần kinh điều khiển dây thanh âm. Khàn tiếng cũng do nhiều tình trạng khác gây ra, như là cảm lạnh hoặc viêm thanh quản.
6. Thở khò khè
Thở khò khè xuất hiện khi đường thở bị tắc một phần.
Đây có thể là dấu hiệu của phản ứng dị ứng, cảm lạnh, viêm phế quản;
Là triệu chứng của bệnh hen suyễn, viêm phổi, suy tim hoặc có thể là dấu hiệu của một tình trạng ung thư phổi nghiêm trọng.
7. Người mệt mỏi
Ung thư phổi khiến người bệnh bị thiếu máu do tế bào ung thư tiêu thụ hết chất dinh dưỡng của cơ thể, lấy đi năng lượng của cơ thể, hoặc do ăn uống kém hoặc sụt cân không rõ nguyên nhân.
8. Đau nhức cơ, xương
Ung thư phổi di căn đến xương có thể gây ra các triệu chứng đau xương, giới hạn vận động, cảm giác. (4)
9. Đau tay, vai và mắt
Một loại ung thư phổi (khối u Pancoast Tobias) thường phát triển ở đỉnh phổi.
Ngoài ảnh hưởng đến phổi, những khối u này có thể lan đến xương sườn, đốt sống của cột sống, dây thần kinh hoặc mạch máu, gây đau ở xương bả vai, lưng hoặc cánh tay. (5)
Các khối u Pancoast cũng có thể gây ra các vấn đề về mắt.
Người bệnh có dấu hiệu đồng tử của một bên mắt nhỏ hơn, mí mắt sụp xuống và ít tiết mồ hôi hơn so với nửa bên mặt còn lại. Các triệu chứng về mắt này được gọi là Hội chứng Horner.
10. Sụt cân
Sụt cân không rõ nguyên nhân là triệu chứng ung thư phổi phổ biến.
Một nghiên cứu năm 2017 về những người trưởng thành bị ung thư phổi hoặc đường tiêu hóa cho thấy có 34,1% những người tham gia đã bị sụt cân do ung thư khi nhận được chẩn đoán. Hơn nữa, giảm cân trước khi điều trị ung thư có giá trị tiên lượng cho thời gian sống còn thấp hơn.
Ung thư phổi có thể khiến người bệnh sụt cân vì nhiều lý do, bao gồm:
- Chán ăn
- Thay đổi chức năng miễn dịch
- Thay đổi chuyển hóa
- Thay đổi nội tiết tố
- Tác dụng phụ của hóa trị (buồn nôn và nôn)
- Tác dụng phụ của xạ trị (khó nuốt)
- Giảm khả năng hấp thụ chất dinh dưỡng
Các khối u phổi có thể chặn đường thở, gây nhiễm trùng thường xuyên như viêm phế quản và viêm phổi.
12. Bất thường ở các mô vú
Một loại ung thư phổi ít phổ biến hơn, được gọi là tế bào lớn, có thể ảnh hưởng đến lượng hormone của nam giới, gây sưng và đau ở mô vú của nam giới.
13. Đau đầu
Ung thư phổi di căn não có thể gây ra các triệu chứng đau nhức đầu, buồn nôn, rối loạn nhận thức, rối loạn vận động, các triệu chứng thần kinh khu trú khác. (6)
Chỉ những khách hàng đã đăng nhập và mua sản phẩm này mới có thể đưa ra đánh giá.
Danh mục:
Bệnh hô hấp-Tiêu hóa-Da liễu
Từ khóa:
xep-phoi-13-dau-hieu-K-phoi








Đánh giá
Chưa có đánh giá nào.