TỔNG QUAN BỆNH VIÊM GAN B
Viêm gan B là một bệnh nhiễm trùng do vi rút tấn công gan và có thể gây viêm gan cấp tính và mãn tính, ước tính có đến gần 1/3 dân số thế giới mắc bệnh, tỉ lệ mắc nhiều nhất tại các nước đang phát triển.
Nhiễm virus viêm gan B mạn tính là nguyên nhân chính gây bệnh gan ở Việt Nam như xơ gan và ung thư gan.
Việt Nam là nước có tỷ lệ hiện mắc viêm gan B cao;
Ước tính có khoảng 8,6 triệu người nhiễm virus viêm gan B.
Tỷ lệ nhiễm virus viêm gan B mạn tính được ước tính khoảng 8,8% ở phụ nữ và 12,3% ở nam giới.
Bệnh lây truyền qua tiếp xúc với máu hoặc các chất dịch khác của cơ thể người bị nhiễm bệnh.
Đường lây truyền viêm gan B chính ở Việt Nam là từ mẹ sang con.
Hiện nay viêm gan B là bệnh có thể phòng ngừa được bằng vắc xin an toàn và hiệu quả.
Vắc xin viêm gan B đã được đưa vào sử dụng từ năm 1982.
Hiệu quả của vắc xin viêm gan B đạt 95% trong ngăn ngừa lây nhiễm và các hậu quả mãn tính của nó.
Ở Việt Nam, tiêm chủng vắc xin viêm gan B cho tất cả trẻ sơ sinh đã được triển khai từ năm 2003.
Nguyên nhân bệnh Viêm gan B
Do virus — (HBV) gây ra.
Loại virus này có thể sống được 30 phút ở nhiệt độ 100 độ C; ở nhiệt độ -20 độ C có thể sống 20 năm.
Virus viêm gan B có thể tồn tại bên ngoài cơ thể ít nhất trong 7 ngày.
Trong thời gian này, virus vẫn có thể gây nhiễm bệnh nếu xâm nhập vào cơ thể của người chưa tiêm vắc-xin.
Thời gian ủ bệnh của virus viêm gan B trung bình là 75 ngày, nhưng có thể dao động từ 30 đến 180 ngày.
Triệu chứng bệnh Viêm gan B
Triệu chứng viêm gan B cấp tính
Thời gian ủ bệnh từ 1 - 6 tháng.
Hầu hết mọi người không gặp bất kỳ triệu chứng nào trong giai đoạn nhiễm trùng cấp tính.
Tuy nhiên, một số người có thể trải qua triệu chứng viêm gan B giai đoạn đầu kéo dài vài tuần, bao gồm vàng da và mắt (bệnh vàng da), nước tiểu đậm màu, mệt mỏi, buồn nôn, nôn và đau bụng (hạ sườn bên phải).
Những trường hợp nặng sẽ có triệu chứng lơ mơ, hay buồn ngủ, đãng trí và sờ thấy gan to.
Biểu hiện lâm sàng:
Sốt, vàng da(1 tuần sau khi bị nhiễm và có thể kéo dài đến 1-3 tháng), gan to, lách to.
Hiếm khi thấy lòng bàn tay son hoặc dấu sao mạch "spider nevi" (mạch máu li ti kết toả thành hình nhện như hoa thị trên da)
Viêm gan mạn tính
Phần lớn bệnh nhân viêm gan mạn tính không có triệu chứng gì.
Một số người khác viêm mạn tính nặng vẫn có các triệu chứng của viêm cấp như mệt mỏi, chán ăn, đau bụng.
Biểu hiện lâm sàng:
Gan to, lòng bàn tay son, dấu sao mạch “spider nevi”.
Khi bệnh mạn tính lâu ngày dẫn đến biến chứng xơ gan, bệnh nhân có thể bị báng bụng, vàng da, xuất huyết tĩnh mạch thực quản và dạ dày, xuất hiện tuần hoàn bàng hệ cửa- chủ do tăng áp lực tĩnh mạch cửa (tĩnh mạch lớn nổi gồ thấy trên da và toả ra từ rốn hình đầu sứa), nữ hoá tuyến vú ở nam, tinh hoàn teo nhỏ (vì suy gan làm rối loạn nồng độ hormone giới tính trong cơ thể)
Đường lây truyền bệnh Viêm gan B
Bệnh lây truyền qua tiếp xúc với máu hoặc các chất dịch khác của cơ thể người bị nhiễm bệnh. Virus viêm gan B rất dễ lây.
Khả năng lây nhiễm cao hơn HIV 100 lần.
Viêm gan B lây qua đường nào?
Có 3 đường lây của viêm gan B, gồm: đường máu, từ mẹ sang con, đường tình dục
Đường lây viêm gan B từ mẹ sang con:
Đường lây truyền HBV phần lớn xảy ra trong giai đoạn chu sinh hoặc những tháng đầu sau sinh, không lây qua nhau thai, đây là một cách thức lây nhiễm phổ biến và quan trọng nhất.
Mức độ lây nhiễm tùy thuộc vào nồng độ virus viêm gan B (HBV DNA) và tình trạng HBeAg của mẹ vào 3 tháng cuối thai kỳ.
Nếu mẹ có nồng độ HBV cao và HBeAg (+) thì khả năng lây truyền cho con càng cao.
Nếu mẹ có HBsAg thì tỉ lệ truyền cho con khoảng 20%.
Nếu mẹ có HBcAg thì tỉ lệ truyền cho con là khoảng 90%, nếu mẹ có HBeAg thì con dễ bị viêm gan mãn tính.
Điều này hoàn toàn có thể được ngăn chặn, nếu tiêm vaxcin cho trẻ trong vòng 12h sau khi sinh.
Virus viêm gan B có trong sữa mẹ với nồng độ rất thấp do đó lây truyền chủ yếu là do trẻ bú cắn vào vú mẹ gây trầy xước, chảy máu dẫn đến lây nhiễm.
Viêm gan B lây qua đường máu:
Nếu da hoặc niêm mạc của chúng ta bị xây xước không toàn vẹn mà tiếp xúc với máu của người bị nhiễm HBV thì nguy cơ nhiễm bệnh sẽ rất cao.
HBV cũng được tìm thấy trong dịch cơ thể khác như dịch âm đạo, tinh dịch, sữa mẹ, nước bọt, mồ hôi, nước tiểu, phân, dịch mật vì vậy khi da hoặc niêm mạc bị tổn thương mà tiếp xúc với các dịch này thì cũng có thể bị lây nhiễm HBV nhưng với tỉ lệ rất thấp.
Tái sử dụng kim và ống tiêm:
Việc lây truyền bệnh cũng có thể xảy ra thông qua việc tái sử dụng kim và ống tiêm trong môi trường chăm sóc sức khỏe hoặc giữa những người tiêm chích ma túy.
Nhiễm máu nhiễm bệnh:
Nhiễm virus viêm gan B xảy ra trong quá trình y tế, phẫu thuật và nha khoa, thông qua hình xăm hoặc thông qua việc sử dụng dao cạo và các vật tương tự bị nhiễm máu nhiễm bệnh.
Viêm gan B lây qua đường tình dục:
Khi quan hệ tình dục không an toàn (không sử dụng bao cao su hoặc sử dụng chung dụng cụ tình dục) với người bị viêm gan siêu vi B, cũng sẽ có khả năng bị nhiễm HBV.
Virus có trong dịch tiết của người nhiễm sẽ thâm nhập vào cơ thể bạn qua các vết xước nhỏ và sau đó, xâm nhập vào máu gây nhiễm HBV.
Hình thức lây truyền qua đường tình dục đặc biệt hay gặp ở những người đàn ông không được tiêm chủng có quan hệ tình dục đồng giới có nhiều bạn tình hoặc tiếp xúc với gái mại dâm.
Đối tượng nguy cơ bệnh Viêm gan B
Những người thường xuyên phải truyền máu hoặc các sản phẩm máu, bệnh nhân chạy thận nhân tạo, người được ghép tạng.
Người sống trong các nhà tù.
Người tiêm chích ma túy.
Tiếp xúc trong gia đình và tình dục của những người bị nhiễm HBV mạn tính.
Những người có nhiều bạn tình.
Nhân viên y tế và những người khác có thể tiếp xúc với máu và các sản phẩm máu thông qua công việc của họ.
Phòng ngừa bệnh Viêm gan B
Tiêm vắc-xin viêm gan B
Đây là biện pháp phòng ngừa chính trong phòng ngừa viêm gan B.
WHO khuyến cáo cần tiêm liều vắc-xin viêm gan B đầu tiên càng sớm càng tốt trong vòng 24 giờ đầu sau sinh và các mũi tiếp theo lúc 2, 3 và 4 tháng.
Tiêm vắc-xin viêm gan B có tác dụng tạo ra kháng thể bảo vệ ở hơn 95% trẻ sơ sinh, trẻ em và thanh niên.
Hiệu quả bảo vệ cao, kéo dài ít nhất 20 năm và có thể là suốt đời nếu nồng độ kháng thể kháng virus được tạo ra sau chích ngừa lớn > 1000 IU/L.
Đối tượng cần tiêm chủng:
Tất cả những người chưa có kháng thể chống vi khuẩn viêm gan B (Anti - HBs), nên tiêm phòng vắc xin viêm gan B càng sớm càng tốt đặc biệt là những người sống ở các quốc gia có tỷ lệ lưu hành HBV cao trong đó có Việt Nam
Những đối tượng có nguy cơ cao kể trên
Khách du lịch chưa hoàn thành liệu trình vắc-xin viêm gan B của họ, những người nên được cung cấp vắc-xin trước khi đi đến các khu vực có tỷ lệ lưu hành HBV cao.
Hạn chế uống bia, rượu, có chế độ ăn uống lành mạnh nhiều rau quả ít dầu mỡ; những người xơ gan nên giảm muối trong chế độ ăn.
Cẩn trọng với các loại thuốc hoặc thực phẩm chức năng có thể gây hại cho gan (đặc biệt là thuốc Bắc thuốc Nam không rõ nguồn gốc)
Sát trùng cẩn thận khi bị thương, chảy máu
Sử dụng biện pháp bảo vệ khi quan hệ tình dục để tránh lây nhiễm
Không dùng chung kim tiêm
Không sử dụng chung dụng cụ hoặc phải được sát trùng trước khi xăm người, châm cứu, xỏ lỗ tai
Các biện pháp chẩn đoán bệnh Viêm gan B
Bác sĩ có thể dựa vào bệnh sử, tiền sử, thăm khám lâm sàng kết hợp làm xét nghiệm để chẩn đoán bệnh.
Xét nghiệm bao gồm 2 phần:
Xét nghiệm máu để tìm kháng nguyên, kháng thể HBV, đánh giá chức năng gan và chẩn đoán hình ảnh gồm siêu âm, CT scan, sinh thiết gan.
Các biện pháp điều trị bệnh Viêm gan B
Bác sĩ sẽ dựa vào kết quả xét nghiệm:
Nồng độ virus HBV DNA trong cơ thể bệnh nhân và trong một số trường hợp có thể phải sinh thiết gan nhằm đưa ra phác đồ điều trị viêm gan B thích hợp.
Việc điều trị chủ yếu là ngăn chặn sự sinh sôi, nhân lên của virus hoặc các chất làm rối loạn quá trình tổng hợp, tự nhân lên của virus.
Các trường hợp mẹ đã nhiễm HBV, sau sinh em bé cần được tiêm huyết thanh đặc hiệu chống virus HBV
Khi mắc bệnh, cần tăng cường đề kháng của cơ thể bằng nghỉ ngơi, chế độ ăn uống cần chú ý đến các loại thực phẩm có lợi cho gan, hạn chế uống rượu.
Rượu không những gây ra xơ gan mà còn hỗ trợ quá trình sao chép, sinh sản của virus viêm gan nên làm tăng số lượng virus lưu hành trong máu và từ đó là suy giảm khả năng chống chọi của tế bào gan trước sự tấn công của virus.
TÌM HIỂU CHUNG VIÊM GAN B
Viêm gan B hay còn gọi là viêm gan siêu vi B là một bệnh truyền nhiễm gây ra bởi vi rút viêm gan B (HBV).
Vi rút viêm gan B thường lây qua đường máu, đường quan hệ tình dục không an toàn và lây truyền từ mẹ sang con.
Sau khi vào máu, vi rút sẽ tấn công và gây phá huỷ tế bào gan.
Một số người bị bệnh viêm gan B chỉ phát bệnh trong vài tuần (giai đoạn này được gọi là nhiễm trùng "cấp tính") và sau đó sẽ có miễn dịch với vi rút viêm B.
Ở một số người khác, vi rút viêm gan B có thể gây tình trạng nhiễm "mãn tính" và khiến người bệnh có nguy cơ tử vong cao do xơ gan và ung thư gan.
Triệu chứng viêm gan B
Đa số người bị viêm gan B sẽ không có bất kỳ triệu chứng nào, bệnh nhân sẽ tự khỏi bệnh mà hầu như không biết mình đã từng mắc viêm gan B.
Nếu các triệu chứng xuất hiện thì thường xảy ra trong vòng 2 hoặc 3 tháng sau khi tiếp xúc với vi rút viêm gan B.
Đây được gọi là giai đoạn cấp và các biểu hiện viêm gan B có thể bao gồm:
Đau bụng
Nước tiểu sậm màu;
Sốt;
Đau khớp;
Ăn không ngon;
Buồn nôn và ói mửa;
Suy nhược và mệt mỏi;
Vàng da, vàng mắt.
Các triệu chứng viêm gan B này thường sẽ hết trong vòng 1 đến 3 tháng cùng với sự đào thải của vi rút ra khỏi cơ thể.
Biến chứng có thể gặp khi mắc bệnh viêm gan B
Nếu sau 6 tháng mà bệnh nhân cơ thể vẫn chưa thải trừ được vi rút viêm gan B thì lúc này bệnh nhân được gọi là nhiễm viêm gan B mãn tính.
Nhiễm HBV mạn tính có thể dẫn đến các biến chứng như:
Xơ gan;
Ung thư gan;
Suy gan;
Khác: Viêm gan B mạn tính có thể dẫn đến các bệnh lý viêm khác tại thận hoặc mạch máu trong cơ thể.
Nếu có bất kỳ triệu chứng nào nêu trên xảy ra, nên liên hệ ngay với bác sĩ để được kiểm tra và tư vấn. Chẩn đoán và điều trị sớm sẽ giảm nguy cơ tăng nặng của bệnh và giúp bạn mau chóng hồi phục sức khỏe.
Nguyên nhân viêm gan B
Bệnh viêm gan B là do vi rút viêm gan B (HBV) gây ra.
Vi rút được truyền từ người sang người qua đường máu/dùng chung kim tiêm/vết thương do kim tiêm đâm, đường quan hệ tình dục (vi rút có thể lây truyền qua tinh dịch, dịch tiết âm đạo) hoặc lây truyền từ mẹ sang con (trong lúc sanh hoặc sau khi sanh).
Vi rút không lây lan qua đường hô hấp.
Viêm gan B có thể diễn tiến cấp tính hoặc mạn tính:
Viêm gan B cấp tính:
Thường kéo dài dưới 6 tháng.
Hệ thống miễn dịch của cơ thể có thể loại bỏ vi rút viêm gan B khỏi cơ thể và sẽ hồi phục hoàn toàn trong vòng vài tháng.
Hầu hết những người lớn/người trưởng thành mắc viêm gan B đều khỏi bệnh nhưng trong một số trường hợp, bệnh có thể dẫn đến nhiễm virus mạn tính.
Đối với trẻ nhỏ, nếu mắc viêm gan B thì đa số không thể tự loại bỏ được vi rút và diễn tiến đến bệnh cảnh viêm gan B mạn tính.
Viêm gan B mạn tính:
Khi vi rút tồn tại trong cơ thể kéo dài ít nhất 6 tháng hoặc lâu hơn vì hệ thống miễn dịch không thể chống lại vi rút.
Nhiễm viêm gan B mạn tính có thể kéo dài suốt đời và dẫn đến các biến chứng nghiêm trọng khác như xơ gan và ung thư gan.
Nguy cơ viêm gan B
Trẻ sơ sinh có mẹ bị viêm gan B.
Người tiêm chích ma tuý hoặc dùng chung kim tiêm/ống tiêm và các loại thiết bị sử dụng ma tuý khác.
Bạn tình của người bị viêm gan B.
Nam quan hệ tình dục đồng giới.
Những người sống chung với người bị viêm gan B.
Nhân viên ý tế tiếp xúc với máu trong môi trường làm việc.
Người bệnh đang lọc thận.
Yếu tố nguy cơ mắc bệnh viêm gan B
Quan hệ tình dục với nhiều đối tượng hay với người mắc bệnh viêm gan B mà không dùng biện pháp bảo vệ.
Dùng chung kim tiêm khi dung thuốc truyền tĩnh mạch.
Quan hệ đồng giới nam.
Sống với người mắc bệnh viêm gan B.
Mẹ mắc bệnh viêm gan B có thể truyền sang con.
Công việc phải tiếp xúc nhiều với máu người bệnh.
Du lịch đến những vùng có tỷ lệ người mắc viêm gan B cao như Châu Phi, Trung và Đông Nam Á, Đông Âu.
Phương pháp chẩn đoán & điều trị viêm gan B
Bác sĩ sẽ khám và tìm các dấu hiệu tổn thương gan, chẳng hạn như vàng da hoặc đau bụng.
Các xét nghiệm giúp chẩn đoán viêm gan B gồm:
Xét nghiệm máu:
Giúp phát hiện các dấu chứng của virus viêm gan B trong cơ thể và gợi ý cho bác sĩ đây là viêm gan B cấp tính hay mạn tính.
Một xét nghiệm máu đơn giản cũng có thể xác định xem đã có miễn dịch với vi rút viêm gan B hay chưa.
Siêu âm gan:
Siêu âm độ đàn hồi gan có thể cho biết mức độ xơ gan/tổn thương gan do viêm gan B gây ra.
Sinh thiết gan:
Bác sĩ có thể lấy một mẫu nhỏ gan để xét nghiệm (sinh thiết gan) kiểm tra xem có tình trạng tổn thương/ung thư gan hay không.
Phương pháp điều trị viêm gan B hiệu quả
Điều trị viêm gan B sau khi phơi nhiễm
Tiêm globulin miễn dịch trong vòng 12 giờ sau khi tiếp xúc với vi rút có thể giúp bảo vệ bạn khỏi viêm gan B.
Vì phương pháp điều trị này chỉ có tác dụng bảo vệ trong thời gian ngắn nên việc chủng ngừa viêm gan B cần được thực hiện cùng lúc nếu chưa từng tiêm ngừa.
Điều trị viêm gan B cấp
Hầu như không cần điều trị trong giai đoạn cấp vì bệnh sẽ tự khỏi.
Một số trường hợp nghiêm trọng, bệnh nhân cần phải nhập viện để điều trị các biến chứng do viêm gan B cấp và điều trị với thuốc kháng vi rút.
Điều trị viêm gan B mạn
Hầu hết bệnh nhân được chẩn đoán viêm gan B mạn tính cần điều trị suốt đời nhằm làm giảm nguy cơ tổn thương gan và khả năng lây truyền bệnh cho người khác.
Các lựa chọn điều trị viêm gan B mạn bao gồm:
Một số loại thuốc kháng vi-rút như entecavir, tenofovir, lamivudine, adefovir, telbivudine hoặc interferon alfa - 2b.
Nếu gan bị tổn thương nghiêm trọng, ghép gan có thể là lựa chọn cuối cùng.
Chế độ sinh hoạt & phòng ngừa viêm gan B
Chế độ sinh hoạt:
Tuân thủ theo hướng dẫn của bác sĩ trong việc điều trị.
Liên hệ ngay với bác sĩ khi cơ thể có những bất thường trong quá trình điều trị.
Thăm khám định kỳ để được theo dõi tình trạng sức khỏe, diễn tiến của bệnh và để bác sĩ tìm hướng điều trị phù hợp trong thời gian tiếp theo nếu bệnh chưa có dấu hiệu thuyên giảm.
Bệnh nhân cần lạc quan:
Tâm lý có ảnh hưởng rất lớn đến điều trị, hãy nói chuyện với những người đáng tin cậy, chia sẻ với những thành viên trong gia đình, nuôi thú cưng hay đơn giản là đọc sách, làm bất cứ thứ gì khiến bạn thấy thoải mái.
Chế độ dinh dưỡng:
Xây dựng chế độ ăn lành mạnh, bổ sung cân bằng dưỡng chất.
Hạn chế rượu bia và không sử dụng các chất kích thích.
Phương pháp phòng ngừa đặc hiệu
Để phòng ngừa bệnh hiệu quả, tham khảo một số gợi ý dưới đây:
Vắc xin chủng ngừa viêm gan B được tiêm cho trẻ sơ sinh trong lịch trình tiêm chủng mở rộng thông thường cho trẻ và ngoài ra cũng nên tiêm ngừa ở những đối tượng có nguy cơ mắc bệnh cao.
Thông tin chi tiết về 4 loại vắc xin phòng ngừa viêm gan B:
Vắc xin Gene Hbvax 1ml
Đối tượng: Người lớn.
Xuất xứ: Được sản xuất bởi Gene.
Lịch tiêm:
Mũi 1: Tiêm lần đầu.
Mũi 2: 1 tháng sau mũi 1.
Mũi 3: 6 tháng sau mũi 1.
Vắc xin Heberbiovac 1 ml
Đối tượng: Người lớn.
Xuất xứ: Sản phẩm của Heber Biotec, Cuba.
Lịch tiêm:
Mũi 1: Tiêm lần đầu.
Mũi 2: 1 tháng sau mũi đầu.
Mũi 3: 6 tháng sau mũi đầu.
Vắc xin Gene Hbvax 0.5ml
Phòng ngừa viêm gan B cho trẻ em và trẻ sơ sinh, giúp ngăn chặn nguy cơ lây truyền vi-rút HBV và các biến chứng sau này.
Đối tượng: Trẻ em và trẻ sơ sinh.
Xuất xứ: Sản xuất bởi Gene.
Lịch tiêm:
Mũi 1: Tiêm lần đầu.
Mũi 2: 1 tháng sau mũi đầu.
Mũi 3: 6 tháng sau mũi đầu.
Vắc xin Heberbiovac 0.5ml
Mục đích: Phòng ngừa viêm gan B cho trẻ nhỏ, ngăn ngừa các nguy cơ nhiễm vi-rút HBV và bảo vệ gan lâu dài.
Đối tượng: Trẻ em và trẻ sơ sinh.
Xuất xứ: Sản xuất bởi Heber Biotec, Cuba.
Lịch tiêm:
Mũi 1: Tiêm lần đầu.
Mũi 2: 1 tháng sau mũi đầu.
Mũi 3: 6 tháng sau mũi đầu.
Những loại vắc xin này đều giúp cơ thể sản sinh kháng thể chống lại vi-rút viêm gan B, giúp bảo vệ sức khỏe, đặc biệt quan trọng cho trẻ em và người có nguy cơ cao.
Phân loại viêm gan siêu vi B
1. Viêm gan B cấp tính
Viêm gan B cấp tính là tình trạng nhiễm trùng ngắn hạn, kéo dài trong vòng 6 tháng kể từ khi người bệnh tiếp xúc với HBV.
Đa phần người bị viêm gan B cấp tính không có triệu chứng hoặc chỉ bị nhẹ, nhưng cũng có trường hợp tình trạng trở nên nghiêm trọng khiến người bệnh phải nhập viện để điều trị.
Nhiều người mắc viêm gan B cấp, đặc biệt là những người bị nhiễm bệnh ở độ tuổi trưởng thành, có thể tự đào thải virus ra khỏi cơ thể nhờ hoạt động của hệ miễn dịch và bình phục hoàn toàn sau vài tháng mà không để lại bất cứ di chứng nào.
Trên thực tế, có đến 90% người trưởng thành bị nhiễm HBV tự khỏi bệnh.
Trường hợp ngược lại, nếu hệ miễn dịch không thể loại bỏ được virus, viêm gan B cấp sẽ tiến triển sang dạng mãn tính.
2. Viêm gan B mãn tính
Viêm gan B mãn tính là tình trạng nhiễm trùng gan kéo dài từ 6 tháng trở lên.
Virus HBV không bị loại bỏ và tiếp tục tồn tại một cách âm thầm trong máu và gan của người bệnh.
Theo thời gian, viêm gan mãn tính có thể gây ra các vấn đề sức khỏe nghiêm trọng, bao gồm tổn thương viêm gan, suy gan, xơ gan, ung thư gan và thậm chí tử vong.
Khả năng viêm gan B tiến triển thành mãn tính phụ thuộc vào độ tuổi của người nhiễm bệnh.
Người nhiễm có độ tuổi càng trẻ thì khả năng viêm gan phát triển thành mãn tính càng cao.
Theo WHO, có đến 80–90% trẻ sơ sinh bị nhiễm bệnh trong năm đầu đời và 30–50% trẻ em bị nhiễm bệnh trước 6 tuổi phát triển thành nhiễm trùng gan mãn tính.
Tỷ lệ này ở người trưởng thành mắc bệnh thấp hơn rất nhiều (dưới 5%).
Độ phổ biến của viêm gan B
Viêm gan B là loại viêm gan siêu vi thường gặp nhất trên thế giới.
Theo thống kê từ tổ chức Hepatitis B Foundation, toàn cầu có khoảng 2 tỷ người đã và đang bị nhiễm virus viêm gan B (nghĩa là cứ ba người thì có một người nhiễm loại virus này), gần 300 triệu người mắc bệnh mãn tính và 30 triệu người bị nhiễm mới mỗi năm.
Đặc biệt, Việt Nam là một trong các quốc gia có tỷ lệ nhiễm virus viêm gan B cao nhất thế giới.
Theo thống kê của Cục Y tế dự phòng (Bộ Y tế), hiện có khoảng 10 triệu người mắc viêm gan B, trong đó, phần lớn người bệnh mắc viêm gan ở dạng mãn tính.
Nguy hiểm hơn, rất nhiều người bị viêm gan không biết mình mắc bệnh, chỉ có khoảng 10% số người mắc viêm gan B được chẩn đoán.
Các triệu chứng của bệnh viêm gan B
1. Triệu chứng viêm gan B cấp tính
Hầu hết trẻ em dưới 5 tuổi hoặc người bị suy giảm hệ thống miễn dịch khi mắc viêm gan B cấp tính đều không biểu hiện triệu chứng rõ ràng.
Những đối tượng còn lại, bao gồm trẻ lớn hơn, thanh thiếu niên và người trưởng thành thì có khoảng 30 – 50% sẽ có các dấu hiệu và triệu chứng ban đầu, bao gồm:
Sốt
Mệt mỏi
Chán ăn, ăn mất ngon
Buồn nôn và nôn
Đau bụng
Nước tiểu đậm màu
Phân nhạt màu
Đau khớp
Vàng da
Các triệu chứng nhiễm trùng cấp tính xuất hiện khoảng 60 – 150 ngày sau khi tiếp xúc với virus và kéo dài từ vài tuần đến 6 tháng.
Các triệu chứng thường nặng hơn ở những người bệnh trên 60 tuổi.
2. Triệu chứng viêm gan B mãn tính
Hầu hết những người bị viêm gan B mãn tính không có bất kỳ triệu chứng nào trong nhiều năm.
Nếu có xuất hiện triệu chứng, chúng sẽ tương tự như các triệu chứng của nhiễm trùng cấp tính.
Trường hợp người bệnh đã mắc viêm gan B trong một khoảng thời gian dài mới biểu hiện triệu chứng thì khả năng cao đó là triệu chứng của các biến chứng nguy hiểm của viêm gan B như xơ gan hoặc ung thư gan, chứ không chỉ đơn thuần là viêm gan nữa.
Nguyên nhân và con đường lây truyền viêm gan B
Nhiễm trùng viêm gan B là do virus viêm gan B (HBV) gây ra.
Các con đường lây nhiễm chính của virus này tương tự virus HIV, tuy nhiên khả năng lây nhiễm của HBV cao hơn 100 lần so với HIV.
1. Lây truyền qua đường máu
Dùng chung bơm kim tiêm, đặc biệt là tiêm chích ma túy
Nhận truyền máu hoặc các chế phẩm từ máu có chứa virus; tái sử dụng hoặc sử dụng các dụng cụ y tế không được khử trùng đúng cách
Xăm hình, xỏ khuyên, làm móng (nail) hoặc thực hiện các thủ thuật y tế, thẩm mỹ không đảm bảo vệ sinh, có chứa virus gây bệnh
Dùng chung các vật dụng cá nhân như dao cạo râu, bàn chải đánh răng… với người bị nhiễm bệnh.
2. Lây nhiễm từ mẹ sang con
Phụ nữ mang thai bị nhiễm HBV có thể truyền virus sang con.
Tỷ lệ lây nhiễm phụ thuộc vào thời điểm người mẹ bị nhiễm bệnh.
Cụ thể, nếu mẹ bầu mắc bệnh trong 3 tháng đầu thai kỳ, tỷ lệ lây nhiễm virus sang con là 1%.
Tỷ lệ này là 10% nếu mẹ nhiễm virus trong 3 tháng giữa thai kỳ và trên 60% nếu mẹ bị mắc bệnh trong 3 tháng cuối thai kỳ.
Nguy cơ lây truyền cho thai nhi có thể lên đến 90% nếu không có biện pháp bảo vệ sau sinh.
3. Lây truyền qua đường tình dục
Viêm gan B có thể lây truyền khi quan hệ tình dục khác giới hoặc đồng giới do tiếp xúc với tinh dịch, dịch âm đạo hoặc máu của người bệnh.
Viêm gan B không lây lan qua tiếp xúc thông thường như bắt tay, ôm…
Bệnh cũng không lây lan khi ho, hắt hơi, dùng chung dụng cụ ăn uống, chơi đùa hoặc ăn thực phẩm được nấu bởi người mang virus viêm gan B.
Đối tượng nào dễ mắc viêm gan siêu vi B?
Trẻ sơ sinh có mẹ bị nhiễm bệnh
Những người tiêm chích ma tuý hoặc dùng chung kim tiêm, ống tiêm và các loại dụng cụ/thiết bị dùng cho ma tuý khác
Người có quan hệ tình dục với bệnh nhân viêm gan B
Người có quan hệ đồng giới nam
Những người sống chung với người bị viêm gan B
Người làm trong lĩnh vực y tế, nhân viên phòng thí nghiệm
Bệnh nhân chạy thận nhân tạo
Những người đã sinh sống hoặc đi du lịch thường xuyên đến các khu vực có tỷ lệ mắc bệnh viêm gan B cao trên thế giới
Người bị tiểu đường, người nhiễm virus viêm gan C hoặc HIV
Các biến chứng viêm gan B
Viêm gan B khi bước vào giai đoạn mãn tính có thể dẫn đến các biến chứng nghiêm trọng như:
Xơ gan:
Viêm gan B kéo dài có thể hình thành các mô sẹo ở gan, gây xơ gan và làm suy giảm khả năng hoạt động của gan.
Ung thư gan:
Những người bị nhiễm viêm gan B mãn tính có nguy cơ ung thư gan cao hơn những người không mắc bệnh.
Suy gan:
Viêm gan siêu vi B là một trong những nguyên nhân của tình trạng suy gan cấp tính, tức các tế bào gan bị tổn thương một cách ồ ạt và làm tăng đáng kế nguy cơ tử vong.
Người bị suy gan cấp tính có thể phải cần ghép gan để điều trị.
Các vấn đề sức khỏe khác.
Những người bị viêm gan B mãn tính có thể phát triển bệnh thận hoặc viêm mạch máu.
Mắc bệnh viêm gan khi mang thai/sinh con
Phụ nữ mang thai bị viêm gan B có thể truyền bệnh cho con khi sinh.
Điều này đúng đối với cả trường hợp sinh thường lẫn sinh mổ.
Do đó, phụ nữ đang mang thai hoặc có kế hoạch mang thai cần đến các cơ sở y tế uy tín để tiến hành xét nghiệm viêm gan B.
Nếu bị nhiễm HBV, mẹ bầu sẽ được theo dõi chặt chẽ trong suốt quá trình mang thai và có thể cần điều trị trong 3 tháng cuối thai kỳ khi tải lượng virus trong cơ thể người mẹ ở mức cao.
Trong hầu hết trường hợp, có thể ngăn ngừa tình trạng lây nhiễm virus từ mẹ mắc bệnh sang con bằng cách tiêm kết hợp globulin miễn dịch viêm gan B (được gọi là HBIG) và vắc-xin viêm gan B cho trẻ trong vòng 12 – 24 giờ sau sinh.
Gần như tất cả trẻ sơ sinh bị nhiễm virus viêm gan B đều phát triển thành viêm gan mãn tính.
Tiêm phòng viêm gan B được khuyến khích cho tất cả trẻ sơ sinh để bảo vệ các bé khỏi căn bệnh này.
Chẩn đoán, xét nghiệm bệnh viêm gan B
Trên cơ sở lâm sàng, không thể phân biệt viêm gan B với viêm gan do các tác nhân virus khác gây ra.
Việc xác nhận chẩn đoán trong phòng thí nghiệm là điều cần thiết.
Bác sĩ có thể yêu cầu người bệnh tiến hành các xét nghiệm máu để chẩn đoán viêm gan B.
Có rất nhiều phương pháp xét nghiệm viêm gan B khác nhau.
Kháng nguyên bề mặt virus viêm gan B (HBsAg):
Hầu hết người có khả năng mắc viêm gan B đều cần thực hiện xét nghiệm HBsAg.
Dương tính nghĩa là người bệnh đã bị nhiễm virus viêm gan B.
Người bệnh sẽ cần thực hiện thêm các xét nghiệm khác để xác định nồng độ virus và mức độ tổn thương gan.
Kháng thể kháng kháng nguyên bề mặt viêm gan B (HBsAb hay Anti HBs):
Xét nghiệm này dương tính nghĩa là người bệnh đã có kháng thể chống lại virus gây bệnh, tức người bệnh đã tiêm vắc xin viêm gan B hoặc đã từng nhiễm viêm gan B cấp tính trước đó.
Kháng nguyên vỏ virus viêm gan B (HBeAg):
Sự hiện diện của HBeAg chứng tỏ virus đang nhân lên và bệnh có khả năng lây lan mạnh.
Kháng thể kháng kháng nguyên lõi virus viêm gan B (Anti HBc):
Kháng thể HBcAb gồm 2 loại là immunoglobulin M (IgM) và Immunoglobulin G. HBcAb IgM xuất hiện và gia tăng nhanh chóng trong giai đoạn viêm gan B cấp hoặc đợt cấp của viêm gan mãn tính, sau đó giảm dần.
HBcAb IgG xuất hiện trong giai đoạn viêm gan mãn tính.
Kết quả xét nghiệm dương tính cho biết người bệnh đã hoặc đang nhiễm virus HBV.
Xét nghiệm HBV-DNA:
Xét nghiệm này giúp đánh giá mức độ virus đang nhân lên trong cơ thể.
Nồng độ đo được càng cao chứng tỏ virus nhân lên càng nhiều, tính lây truyền càng cao.
Viêm gan B cấp tính được đặc trưng bởi sự hiện diện của kháng thể HBsAg và kháng thể IgM đối với kháng nguyên lõi HBcAg.
Trong giai đoạn đầu của nhiễm trùng, bệnh nhân cũng thường có kết quả dương tính với xét nghiệm kháng nguyên e viêm gan B (HBeAg).
Viêm gan B mãn tính được đặc trưng bởi sự tồn tại của HBsAg trong ít nhất 6 tháng (có hoặc không có HBeAg đồng thời).
Sự tồn tại của HBsAg là dấu hiệu chính của nguy cơ phát triển bệnh gan mãn tính và ung thư gan sau này của người bệnh.
Sau khi tiến hành các xét nghiệm máu chẩn đoán viêm gan, tùy từng trường hợp mà bác sĩ có thể chỉ định người bệnh thực hiện các xét nghiệm khác nhằm xác định mức độ tổn thương gan như xét nghiệm đánh giá chức năng gan, siêu âm, sinh thiết gan… để có kế hoạch điều trị phù hợp.
Điều trị bệnh viêm gan siêu vi B
1. Điều trị ngăn ngừa lây nhiễm viêm gan B sau khi phơi nhiễm
Nếu nghi ngờ đã tiếp xúc với virus viêm gan B và không chắc bản thân đã được tiêm phòng hay chưa, người bệnh cần ngay lập tức liên hệ với bác sĩ.
Tiêm globulin miễn dịch trong vòng 12 giờ sau khi tiếp xúc với virus có thể giúp tránh mắc bệnh.
2. Điều trị viêm gan siêu vi B cấp tính
Viêm gan B cấp tính thường chỉ tồn tại trong thời gian ngắn và có thể tự khỏi.
Thay vì điều trị bằng các phương pháp y khoa, có thể hướng dẫn người bệnh nghỉ ngơi, ăn uống đủ chất và uống nhiều nước để hỗ trợ cơ thể chống lại nhiễm trùng.
Trong một số trường hợp nghiêm trọng, người bệnh có thể cần dùng thuốc kháng virus hoặc nhập viện để ngăn ngừa các biến chứng.
3. Điều trị viêm gan B mãn tính
Hầu hết người được chẩn đoán viêm gan B mãn tính sẽ cần điều trị suốt đời.
Việc điều trị giúp giảm nguy cơ biến chứng ở gan nguy hiểm và phòng ngừa lây nhiễm cho người khác. Các phương pháp điều trị nhiễm trùng gan mãn tính bao gồm:
Thuốc ức chế sao chép virus viêm gan B:
Có thể giúp người bệnh chống lại virus và làm chậm khả năng gây hại cho gan.
Hai loại thuốc cơ bản hiện nay là Entecavir 0,5mg, Tenofovir (gồm 2 loại TDF300mg và TAF25mg).
Các thuốc này được sử dụng theo đường uống.
Thuốc tiêm interferon:
Có tác dụng kích thích hệ miễn dịch tiêu diệt virus và các tế bào bị virus xâm nhập.
Thuốc tiêm interferon có thể gây ra các tác dụng phụ như buồn nôn, nôn, mệt mỏi, chán ăn, khó thở…
Ghép gan:
Trường hợp gan đã bị tổn thương nghiêm trọng (xơ gan giai đoạn cuối), bác sĩ có thể đề nghị ghép gan để điều trị tình trạng này.
Ghép gan là việc thay thế một phần hoặc toàn bộ lá gan hư hỏng của người bệnh bằng gan khỏe mạnh.
4. Lưu ý trong sinh hoạt và ăn uống để hạn chế viêm gan tiến triển
Bệnh nhân viêm gan B nên xây dựng chế độ ăn uống lành mạnh để bệnh tình tiến triển tốt và ngăn ngừa các biến chứng.
Người bệnh nên có chế độ ăn đủ chất, bổ sung thực phẩm giàu đạm tốt (cá, sữa tươi, các loại đậu…), ngũ cốc nguyên hạt, rau xanh, trái cây và nên chọn các thức ăn mềm, dễ tiêu hóa.
Bên cạnh đó, người bệnh cần hết sức tránh những thực phẩm có hại cho gan và đường tiêu hóa như thực phẩm chiên rán, nhiều dầu mỡ, thực phẩm nhiều cholesterol như nội tạng động vật, lòng đỏ trứng, tôm…, thực phẩm có tính nóng như thịt dê, baba, thịt chó…, không ăn thức ăn quá nhiều đường, quá mặn, quá cay hoặc chưa được nấu chín.
Quan trọng nhất là người bệnh cần tuyệt đối kiêng rượu bia, chất kích thích vì chúng sẽ gây hại trực tiếp cho gan.
Ngoài chế độ ăn, người bệnh cũng nên:
Tiêm phòng viêm gan A và xét nghiệm viêm gan C
Duy trì cân nặng ở mức hợp lý
Vận động nhẹ nhàng, thường xuyên
Giữ tâm trạng thoải mái, tránh lo âu, căng thẳng
Thông báo với bác sĩ trước khi sử dụng bất kỳ loại thuốc kê đơn, chất bổ sung hoặc thảo dược nào vì chúng có thể làm giảm hiệu quả của thuốc điều trị hoặc gây hại cho gan.
Phòng ngừa viêm gan siêu vi B
Cách tốt nhất để ngăn ngừa viêm gan B là tiêm phòng. Bên cạnh đó, cần hạn chế các cách có thể làm lây truyền virus viêm gan B.
1. Tiêm phòng vắc xin viêm gan siêu vi B
Tất cả trẻ sơ sinh
Tất cả trẻ em và thanh thiếu niên dưới 19 tuổi chưa được tiêm chủng
Những người có nguy cơ lây nhiễm khi quan hệ tình dục
Những người có bạn tình bị viêm gan B
Những người có quan hệ tình dục với nhiều bạn tình trong vòng 6 tháng gần đây
Những người đang điều trị hoặc có nguy cơ cao mắc các bệnh lây nhiễm qua đường tình dục
Nam giới có quan hệ tình dục đồng giới
Những người có nguy cơ bị nhiễm trùng do tiếp xúc với máu:
Những người tiêm chích ma tuý
Những người sống chung với người bị viêm gan B
Những người sống hoặc làm việc trong các cơ sở dành cho người khuyết tật chậm phát triển
Nhân viên y tế hoặc người làm việc trong các ngành nghề có nguy cơ tiếp xúc với máu hoặc dịch cơ thể bị nhiễm máu khi làm việc
Những người chạy thận nhân tạo
Những người mắc bệnh tiểu đường từ 19–59 tuổi (những người mắc bệnh tiểu đường từ 60 tuổi trở lên nên hỏi bác sĩ về việc có nên tiêm vắc xin hay không).
Du khách quốc tế đến các quốc gia có tỷ lệ người mắc viêm gan B cao
Những người bị nhiễm virus viêm gan C
Người bị bệnh gan mãn tính
Người nhiễm HIV
Tất cả những đối tượng khác có nhu cầu tiêm phòng để bảo vệ bản thân khỏi sự lây nhiễm virus viêm gan B.
Người tiêm vắc xin cần hoàn thành loạt mũi tiêm gồm 3 hoặc 4 mũi theo lịch tiêm để được bảo vệ toàn diện.
2. Các biện pháp phòng ngừa viêm gan B khác
Ngoài tiêm phòng, viêm gan B cũng có thể được phòng ngừa bằng cách:
Không dùng chung kim tiêm hoặc các dụng cụ khác có thể đã tiếp xúc với máu hoặc dịch cơ thể
Đeo găng tay nếu phải chạm vào máu hoặc vết thương hở
Đảm bảo địa chỉ xăm hình/xỏ khuyên sử dụng các dụng cụ được vô trùng đúng cách
Không dùng chung đồ dùng cá nhân, chẳng hạn như bàn chải đánh răng, dao cạo râu hoặc đồ cắt móng tay
Quan hệ tình dục an toàn.
Các câu hỏi thường gặp về viêm gan B
1. Viêm gan B thể không hoạt động (thể ngủ) là gì?
Viêm gan B thể không hoạt động (thể ngủ) là trường hợp virus viêm gan B tồn tại trong cơ thể người bệnh nhưng chưa phá hủy tế bào gan, xét nghiệm men gan cho kết quả bình thường.
Viêm gan thể ngủ rất dễ bị bỏ sót trong quá trình chẩn đoán, cũng chính vì vậy mà nó tạo điều kiện cho bệnh lây lan âm thầm trong cộng đồng.
2. Viêm gan B có di truyền không?
Viêm gan B không phải là bệnh di truyền.
Thuộc nhóm bệnh lây truyền (hay truyền nhiễm).
Vài thế hệ trong một gia đình có thể bị nhiễm bệnh.
Do khả năng lây truyền từ mẹ sang con hoặc do những người thân sống chung tình cờ tiếp xúc với máu của người bị nhiễm viêm gan B.
3. Người bị viêm gan B sống được bao lâu?
Rất khó để trả lời chính xác người bị viêm gan B sống được bao lâu vì còn phụ thuộc tình trạng bệnh, hiệu quả hoạt động của hệ miễn dịch, các bệnh lý kèm theo cũng như quá trình điều trị của người bệnh.
Nếu người bệnh viêm gan mãn tính điều trị tốt kết hợp với chế độ sinh hoạt, ăn uống lành mạnh thì vẫn có thể sống thọ như người bình thường.
4. Virus viêm gan B sống ngoài môi trường bao lâu?
Virus viêm gan B có thể tồn tại bên ngoài cơ thể ít nhất 7 ngày.
Trong thời gian đó, virus vẫn có khả năng lây nhiễm và gây bệnh.
Có thể thấy, viêm gan B là một căn bệnh cực kỳ nguy hiểm và có khả năng lây nhiễm cao.
Người nghi ngờ tiếp xúc với virus này cần đến ngay các cơ sở y tế uy tín để được thăm khám, xét nghiệm và tư vấn cách điều trị.
TIP
HƯỚNG DẪN
CHẨN ĐOÁN VÀ ĐIỀU TRỊ BỆNH VIÊM GAN VI RÚT B
(Ban hành kèm theo Quyết định số: 3310/QĐ-BYT ngày 29 tháng 7 năm 2019 của Bộ trưởng Bộ Y tế)
I. ĐẠI CƯƠNG
Viêm gan vi rút B (VGVR B) là bệnh truyền nhiễm quan trọng, phổ biến toàn cầu, do vi rút viêm gan B (HBV) gây ra. Theo Báo cáo Toàn cầu về Viêm gan vi rút 2017 của Tổ chức Y tế Thế giới, ước tính năm 2015 toàn cầu có khoảng 257 triệu người nhiễm HBV mạn và 884.400 người tử vong, phần lớn do các biến chứng xơ gan và ung thư biểu mô tế bào gan (HCC). HBV lây nhiễm qua đường máu, quan hệ tình dục và từ mẹ sang con. Việt Nam nằm trong vùng dịch tễ lưu hành cao của nhiễm HBV (tỉ lệ nhiễm HBV > 8%) với đường lây chủ yếu là từ mẹ truyền sang con.
HBV thuộc họ Hepadnaviridae, có cấu trúc di truyền DNA, được chia thành 10 kiểu gen ký hiệu từ A đến J. HBV có 3 loại kháng nguyên chính: HBsAg, HBeAg và HBcAg, tương ứng với 3 loại kháng thể, lần lượt là: Anti-HBs, Anti-HBe và Anti-HBc. Xét nghiệm phát hiện các kháng nguyên, kháng thể này có ý nghĩa quan trọng trong việc xác định bệnh, thể bệnh cũng như diễn biến bệnh.
HBV có thể gây viêm gan tối cấp, viêm gan cấp và viêm gan mạn, tiến triển thành xơ gan, HCC. HBV là một trong những nguyên nhân hàng đầu gây bệnh viêm gan mạn và HCC tại Việt Nam. Tiêm vắc xin là biện pháp dự phòng lây nhiễm HBV hiệu quả và an toàn.
II. CHẨN ĐOÁN VÀ ĐIỀU TRỊ VIÊM GAN VI RÚT B CẤP
1. Chẩn đoán viêm gan vi rút B cấp
- Tiền sử: người bệnh có truyền máu hay các chế phẩm của máu, tiêm chích, quan hệ tình dục không an toàn trong khoảng 4-24 tuần trước khởi bệnh.
- Lâm sàng:
+ Đa số không có biểu hiện lâm sàng rõ ràng.
+ Trong thể điển hình, có thể xuất hiện các triệu chứng như: sốt (khi chưa vàng da), mệt mỏi, chán ăn, buồn nôn, nôn, vàng da, vàng mắt, tiểu sậm màu, đau tức vùng gan...
+ VGVR B cấp có thể diễn tiến nặng sang suy gan cấp dẫn đến bệnh não gan, tỷ lệ tử vong cao.
- Cận lâm sàng:
+ AST, ALT tăng, thường trên 5 lần giới hạn trên của mức bình thường (ULN, ULN: 35 U/L đối với nam, 25 U/L đối với nữ).
+ Bilirubin có thể tăng.
+ Anti-HBc IgM dương tính, HBsAg dương tính (hoặc âm tính trong giai đoạn cửa sổ).
2. Chẩn đoán phân biệt
- Viêm gan cấp do vi rút khác (HAV, HCV, HDV, HEV, CMV, EBV, Dengue,...)
- Viêm gan do các nguyên nhân khác: rượu, nhiễm độc (do thuốc, hóa chất...), tự miễn, bệnh Wilson...
- Đợt bùng phát của viêm gan vi rút B mạn.
- Một số bệnh có biểu hiện vàng da.
+ Các bệnh nhiễm khuẩn: Bệnh nhiễm Leptospira, sốt rét...
+ Tắc mật sau gan: u đầu tụy, u đường mật, sỏi đường mật...
3. Điều trị
Hơn 95% người lớn bị VGVR B cấp sẽ hồi phục một cách tự nhiên mà không cần điều trị thuốc kháng vi rút. Điều trị VGVR B cấp chủ yếu là điều trị hỗ trợ.
3.1. Điều trị hỗ trợ
- Nghỉ ngơi, tránh làm việc nặng hoặc gắng sức trong thời kỳ có triệu chứng lâm sàng.
- Chế độ ăn: giảm bớt chất béo, kiêng rượu bia. Chỉ nuôi dưỡng tạm thời bằng đường tĩnh mạch khi bị nôn nhiều hoặc không ăn uống được.
- Tránh sử dụng các thuốc chuyển hóa qua gan.
- Điều trị hồi sức nội khoa tích cực các trường hợp diễn tiến nặng.
+ Đảm bảo duy trì hô hấp, tuần hoàn ổn định.
+ Vitamin K1: 10 mg/ngày tiêm bắp hoặc pha loãng tiêm mạch chậm trong 3 ngày khi tỷ lệ prothrombin giảm < 60%.
+ Điều chỉnh các rối loạn đông máu, chống phù não, lọc huyết tương... dựa trên việc đánh giá các bất thường cụ thể trên lâm sàng.
3.2. Chỉ định dùng thuốc kháng vi rút
Entecavir hoặc tenofovir (TDF: tenofovir disoproxil fumarate, TAF: tenofovir alafenamide) cho đến khi mất HBsAg trong các trường hợp sau:
- VGVRB thể tối cấp.
- VGVR B cấp kèm theo ít nhất 2 tiêu chí sau:
+ Bệnh não gan.
+ Bilirubin toàn phần huyết thanh > 3 mg/dL hay > 51 µmol/L (hoặc bilirubin trực tiếp > 1,5 mg/dL hay > 25 µmol/L).
+ INR > 1,5
- Bệnh kéo dài > 4 tuần với bilirubin có xu hướng tăng.
4. Theo dõi
4.1. Lâm sàng
Theo dõi các triệu chứng: vàng da, vàng mắt, rối loạn tiêu hóa, xuất huyết, phù, cổ trướng, rối loạn tri giác,...
4.2. Cận lâm sàng
- AST và ALT mỗi 1 - 2 tuần cho đến khi ALT < 2 lần ULN, sau đó định kỳ mỗi 4 - 12 tuần, ít nhất trong 24 tuần.
- INR (International normalized ratio), bilirubin toàn phần và trực tiếp mỗi 1 - 2 tuần cho đến khi về trị số bình thường.
- Xét nghiệm HBsAg, anti-HBs tại thời điểm tuần thứ 12 và tuần thứ 24.
- VGVR B cấp hồi phục nếu mất HBsAg sau 6 tháng, tư vấn người bệnh tiêm phòng nếu anti-HBs < 10 IU/L.
- Nếu HBsAg vẫn dương tính sau 6 tháng, bệnh đã chuyển sang giai đoạn mạn.
III. CHẨN ĐOÁN VÀ ĐIỀU TRỊ VIÊM GAN VI RÚT B MẠN
1. Chẩn đoán
1.1. Chẩn đoán nhiễm HBV man
- HBsAg và/ hoặc HBV DNA dương tính ≥ 6 tháng, hoặc
- HBsAg dương tính và anti-HBc IgM âm tính.
1.2. Chẩn đoán các giai đoạn của nhiễm HBV mạn: Phụ lục 1
2. Điều trị
2.1. Mục tiêu điều trị
- Ức chế lâu dài sự sao chép của HBV.
- Cải thiện chất lượng sống, ngăn ngừa diễn tiến xơ gan, HCC.
- Dự phòng lây truyền HBV cho cộng đồng bao gồm dự phòng lây truyền mẹ con.
- Dự phòng đợt bùng phát VGVR B.
2.2. Nguyên tắc điều trị
- Lựa chọn ban đầu là các thuốc uống nucleot(s)ide analogues (NAs). Chỉ nên dùng các phác đồ có Peg-IFN đối với một số trường hợp đặc biệt.
- Điều trị VGVR B mạn với NAs là điều trị lâu dài, có thể kéo dài suốt đời.
- Tuân thủ điều trị.
2.3. Chuẩn bị điều trị
- Tư vấn cho người bệnh về các vấn đề sau:
+ Sự cần thiết, mục tiêu và hiệu quả điều trị với thuốc kháng vi rút.
+ Tầm quan trọng của tuân thủ điều trị (cách uống thuốc, uống thuốc đúng giờ, tái khám đúng hẹn...).
+ Các xét nghiệm cần thiết để chẩn đoán, theo dõi và đánh giá điều trị.
+ Thời gian điều trị lâu dài, có thể suốt đời (đối với NAs).
+ Tác dụng không mong muốn của thuốc.
+ Biến chứng HCC có thể xảy ra, kể cả trong quá trình điều trị kháng vi rút, đặc biệt các trường hợp có xơ hóa gan F ≥ 3.
- Các xét nghiệm cần làm trước khi điều trị:
+ Tổng phân tích tế bào máu (Công thức máu).
+ AST, ALT, creatinine huyết thanh.
+ Các xét nghiệm đánh giá chức năng gan khi cần thiết như bilirubin, albumin, tỷ lệ prothrombin, INR,...
+ Siêu âm bụng, AFP, ...
+ HBeAg, tải lượng HBV DNA.
+ Anti - HCV.
+ Đánh giá giai đoạn xơ hóa gan bằng chỉ số APRI hoặc một trong các kỹ thuật: FibroScan, ARFI, sinh thiết gan,...
+ Nếu người bệnh điều trị Peg-IFN cần làm thêm các xét nghiệm đánh giá chức năng tuyến giáp (TSH, FT3, FT4), điện tâm đồ,...
+ Các xét nghiệm khác theo chỉ định lâm sàng.
2.4. Chỉ định điều trị thuốc kháng vi rút
Dựa vào sự kết hợp 3 yếu tố: nồng độ ALT, tải lượng HBV DNA và mức độ xơ hóa gan.
2.4.1. Đối với trường hợp xơ gan còn bù hoặc mất bù
Chẩn đoán dựa vào triệu chứng lâm sàng và/hoặc kết quả đánh giá xơ hóa gan là F4 bằng các phương pháp không xâm lấn hoặc sinh thiết (Phụ lục 2).
Điều trị khi tải lượng HBV DNA trên ngưỡng bất kể nồng độ ALT và tình trạng HBeAg.
2.4.2. Đối với trường hợp không xơ gan
- Điều trị VGVR B mạn cho người bệnh khi đáp ứng cả 2 tiêu chuẩn:
(1) Tổn thương tế bào gan
- AST, ALT > 2 lần ULN và/hoặc
- Xơ hóa gan F ≥ 2 (Phụ lục 2)
(2) Vi rút đang tăng sinh
- HBV DNA ≥ 20.000 IU/mL (≥ 105 copies/mL) nếu HBeAg dương tính
- HBV DNA > 2.000 IU/mL (≥ 104 copies/mL) nếu HBeAg âm tính
- Đối với các trường hợp chưa đáp ứng hai tiêu chuẩn trên, chỉ định điều trị khi có một trong các tiêu chuẩn sau:
+ Trên 30 tuổi với mức ALT cao hơn ULN kéo dài (ghi nhận ít nhất 3 lần trong khoảng 24 - 48 tuần) và HBV DNA > 20.000 IU/ml, bất kể tình trạng HBeAg.
+ Tiền sử gia đình có HCC hoặc xơ gan
+ Có các biểu hiện ngoài gan như viêm cầu thận, viêm đa khớp, cryoglobulin máu, viêm đa nút động mạch...
+ Tái phát sau khi ngưng điều trị thuốc kháng HBV
2.5. Thuốc điều trị
Bảng 1. Thuốc kháng vi rút
Viêm gan B là một bệnh nhiễm trùng do vi rút tấn công gan và có thể gây viêm gan cấp tính và mãn tính, ước tính có đến gần 1/3 dân số thế giới mắc bệnh, tỉ lệ mắc nhiều nhất tại các nước đang phát triển.
Nhiễm virus viêm gan B mạn tính là nguyên nhân chính gây bệnh gan ở Việt Nam như xơ gan và ung thư gan.
Việt Nam là nước có tỷ lệ hiện mắc viêm gan B cao;
Ước tính có khoảng 8,6 triệu người nhiễm virus viêm gan B.
Tỷ lệ nhiễm virus viêm gan B mạn tính được ước tính khoảng 8,8% ở phụ nữ và 12,3% ở nam giới.
Bệnh lây truyền qua tiếp xúc với máu hoặc các chất dịch khác của cơ thể người bị nhiễm bệnh.
Đường lây truyền viêm gan B chính ở Việt Nam là từ mẹ sang con.
Hiện nay viêm gan B là bệnh có thể phòng ngừa được bằng vắc xin an toàn và hiệu quả.
Vắc xin viêm gan B đã được đưa vào sử dụng từ năm 1982.
Hiệu quả của vắc xin viêm gan B đạt 95% trong ngăn ngừa lây nhiễm và các hậu quả mãn tính của nó.
Ở Việt Nam, tiêm chủng vắc xin viêm gan B cho tất cả trẻ sơ sinh đã được triển khai từ năm 2003.
Nguyên nhân bệnh Viêm gan B
Do virus — (HBV) gây ra.
Loại virus này có thể sống được 30 phút ở nhiệt độ 100 độ C; ở nhiệt độ -20 độ C có thể sống 20 năm.
Virus viêm gan B có thể tồn tại bên ngoài cơ thể ít nhất trong 7 ngày.
Trong thời gian này, virus vẫn có thể gây nhiễm bệnh nếu xâm nhập vào cơ thể của người chưa tiêm vắc-xin.
Thời gian ủ bệnh của virus viêm gan B trung bình là 75 ngày, nhưng có thể dao động từ 30 đến 180 ngày.
Triệu chứng bệnh Viêm gan B
Triệu chứng viêm gan B cấp tính
Thời gian ủ bệnh từ 1 - 6 tháng.
Hầu hết mọi người không gặp bất kỳ triệu chứng nào trong giai đoạn nhiễm trùng cấp tính.
Tuy nhiên, một số người có thể trải qua triệu chứng viêm gan B giai đoạn đầu kéo dài vài tuần, bao gồm vàng da và mắt (bệnh vàng da), nước tiểu đậm màu, mệt mỏi, buồn nôn, nôn và đau bụng (hạ sườn bên phải).
Những trường hợp nặng sẽ có triệu chứng lơ mơ, hay buồn ngủ, đãng trí và sờ thấy gan to.
Biểu hiện lâm sàng:
Sốt, vàng da(1 tuần sau khi bị nhiễm và có thể kéo dài đến 1-3 tháng), gan to, lách to.
Hiếm khi thấy lòng bàn tay son hoặc dấu sao mạch "spider nevi" (mạch máu li ti kết toả thành hình nhện như hoa thị trên da)
Viêm gan mạn tính
Phần lớn bệnh nhân viêm gan mạn tính không có triệu chứng gì.
Một số người khác viêm mạn tính nặng vẫn có các triệu chứng của viêm cấp như mệt mỏi, chán ăn, đau bụng.
Biểu hiện lâm sàng:
Gan to, lòng bàn tay son, dấu sao mạch “spider nevi”.
Khi bệnh mạn tính lâu ngày dẫn đến biến chứng xơ gan, bệnh nhân có thể bị báng bụng, vàng da, xuất huyết tĩnh mạch thực quản và dạ dày, xuất hiện tuần hoàn bàng hệ cửa- chủ do tăng áp lực tĩnh mạch cửa (tĩnh mạch lớn nổi gồ thấy trên da và toả ra từ rốn hình đầu sứa), nữ hoá tuyến vú ở nam, tinh hoàn teo nhỏ (vì suy gan làm rối loạn nồng độ hormone giới tính trong cơ thể)
Đường lây truyền bệnh Viêm gan B
Bệnh lây truyền qua tiếp xúc với máu hoặc các chất dịch khác của cơ thể người bị nhiễm bệnh. Virus viêm gan B rất dễ lây.
Khả năng lây nhiễm cao hơn HIV 100 lần.
Viêm gan B lây qua đường nào?
Có 3 đường lây của viêm gan B, gồm: đường máu, từ mẹ sang con, đường tình dục
Đường lây viêm gan B từ mẹ sang con:
Đường lây truyền HBV phần lớn xảy ra trong giai đoạn chu sinh hoặc những tháng đầu sau sinh, không lây qua nhau thai, đây là một cách thức lây nhiễm phổ biến và quan trọng nhất.
Mức độ lây nhiễm tùy thuộc vào nồng độ virus viêm gan B (HBV DNA) và tình trạng HBeAg của mẹ vào 3 tháng cuối thai kỳ.
Nếu mẹ có nồng độ HBV cao và HBeAg (+) thì khả năng lây truyền cho con càng cao.
Nếu mẹ có HBsAg thì tỉ lệ truyền cho con khoảng 20%.
Nếu mẹ có HBcAg thì tỉ lệ truyền cho con là khoảng 90%, nếu mẹ có HBeAg thì con dễ bị viêm gan mãn tính.
Điều này hoàn toàn có thể được ngăn chặn, nếu tiêm vaxcin cho trẻ trong vòng 12h sau khi sinh.
Virus viêm gan B có trong sữa mẹ với nồng độ rất thấp do đó lây truyền chủ yếu là do trẻ bú cắn vào vú mẹ gây trầy xước, chảy máu dẫn đến lây nhiễm.
Viêm gan B lây qua đường máu:
Nếu da hoặc niêm mạc của chúng ta bị xây xước không toàn vẹn mà tiếp xúc với máu của người bị nhiễm HBV thì nguy cơ nhiễm bệnh sẽ rất cao.
HBV cũng được tìm thấy trong dịch cơ thể khác như dịch âm đạo, tinh dịch, sữa mẹ, nước bọt, mồ hôi, nước tiểu, phân, dịch mật vì vậy khi da hoặc niêm mạc bị tổn thương mà tiếp xúc với các dịch này thì cũng có thể bị lây nhiễm HBV nhưng với tỉ lệ rất thấp.
Tái sử dụng kim và ống tiêm:
Việc lây truyền bệnh cũng có thể xảy ra thông qua việc tái sử dụng kim và ống tiêm trong môi trường chăm sóc sức khỏe hoặc giữa những người tiêm chích ma túy.
Nhiễm máu nhiễm bệnh:
Nhiễm virus viêm gan B xảy ra trong quá trình y tế, phẫu thuật và nha khoa, thông qua hình xăm hoặc thông qua việc sử dụng dao cạo và các vật tương tự bị nhiễm máu nhiễm bệnh.
Viêm gan B lây qua đường tình dục:
Khi quan hệ tình dục không an toàn (không sử dụng bao cao su hoặc sử dụng chung dụng cụ tình dục) với người bị viêm gan siêu vi B, cũng sẽ có khả năng bị nhiễm HBV.
Virus có trong dịch tiết của người nhiễm sẽ thâm nhập vào cơ thể bạn qua các vết xước nhỏ và sau đó, xâm nhập vào máu gây nhiễm HBV.
Hình thức lây truyền qua đường tình dục đặc biệt hay gặp ở những người đàn ông không được tiêm chủng có quan hệ tình dục đồng giới có nhiều bạn tình hoặc tiếp xúc với gái mại dâm.
Đối tượng nguy cơ bệnh Viêm gan B
Những người thường xuyên phải truyền máu hoặc các sản phẩm máu, bệnh nhân chạy thận nhân tạo, người được ghép tạng.
Người sống trong các nhà tù.
Người tiêm chích ma túy.
Tiếp xúc trong gia đình và tình dục của những người bị nhiễm HBV mạn tính.
Những người có nhiều bạn tình.
Nhân viên y tế và những người khác có thể tiếp xúc với máu và các sản phẩm máu thông qua công việc của họ.
Phòng ngừa bệnh Viêm gan B
Tiêm vắc-xin viêm gan B
Đây là biện pháp phòng ngừa chính trong phòng ngừa viêm gan B.
WHO khuyến cáo cần tiêm liều vắc-xin viêm gan B đầu tiên càng sớm càng tốt trong vòng 24 giờ đầu sau sinh và các mũi tiếp theo lúc 2, 3 và 4 tháng.
Tiêm vắc-xin viêm gan B có tác dụng tạo ra kháng thể bảo vệ ở hơn 95% trẻ sơ sinh, trẻ em và thanh niên.
Hiệu quả bảo vệ cao, kéo dài ít nhất 20 năm và có thể là suốt đời nếu nồng độ kháng thể kháng virus được tạo ra sau chích ngừa lớn > 1000 IU/L.
Đối tượng cần tiêm chủng:
Tất cả những người chưa có kháng thể chống vi khuẩn viêm gan B (Anti - HBs), nên tiêm phòng vắc xin viêm gan B càng sớm càng tốt đặc biệt là những người sống ở các quốc gia có tỷ lệ lưu hành HBV cao trong đó có Việt Nam
Những đối tượng có nguy cơ cao kể trên
Khách du lịch chưa hoàn thành liệu trình vắc-xin viêm gan B của họ, những người nên được cung cấp vắc-xin trước khi đi đến các khu vực có tỷ lệ lưu hành HBV cao.
Hạn chế uống bia, rượu, có chế độ ăn uống lành mạnh nhiều rau quả ít dầu mỡ; những người xơ gan nên giảm muối trong chế độ ăn.
Cẩn trọng với các loại thuốc hoặc thực phẩm chức năng có thể gây hại cho gan (đặc biệt là thuốc Bắc thuốc Nam không rõ nguồn gốc)
Sát trùng cẩn thận khi bị thương, chảy máu
Sử dụng biện pháp bảo vệ khi quan hệ tình dục để tránh lây nhiễm
Không dùng chung kim tiêm
Không sử dụng chung dụng cụ hoặc phải được sát trùng trước khi xăm người, châm cứu, xỏ lỗ tai
Các biện pháp chẩn đoán bệnh Viêm gan B
Bác sĩ có thể dựa vào bệnh sử, tiền sử, thăm khám lâm sàng kết hợp làm xét nghiệm để chẩn đoán bệnh.
Xét nghiệm bao gồm 2 phần:
Xét nghiệm máu để tìm kháng nguyên, kháng thể HBV, đánh giá chức năng gan và chẩn đoán hình ảnh gồm siêu âm, CT scan, sinh thiết gan.
Các biện pháp điều trị bệnh Viêm gan B
Bác sĩ sẽ dựa vào kết quả xét nghiệm:
Nồng độ virus HBV DNA trong cơ thể bệnh nhân và trong một số trường hợp có thể phải sinh thiết gan nhằm đưa ra phác đồ điều trị viêm gan B thích hợp.
Việc điều trị chủ yếu là ngăn chặn sự sinh sôi, nhân lên của virus hoặc các chất làm rối loạn quá trình tổng hợp, tự nhân lên của virus.
Các trường hợp mẹ đã nhiễm HBV, sau sinh em bé cần được tiêm huyết thanh đặc hiệu chống virus HBV
Khi mắc bệnh, cần tăng cường đề kháng của cơ thể bằng nghỉ ngơi, chế độ ăn uống cần chú ý đến các loại thực phẩm có lợi cho gan, hạn chế uống rượu.
Rượu không những gây ra xơ gan mà còn hỗ trợ quá trình sao chép, sinh sản của virus viêm gan nên làm tăng số lượng virus lưu hành trong máu và từ đó là suy giảm khả năng chống chọi của tế bào gan trước sự tấn công của virus.
TÌM HIỂU CHUNG VIÊM GAN B
Viêm gan B hay còn gọi là viêm gan siêu vi B là một bệnh truyền nhiễm gây ra bởi vi rút viêm gan B (HBV).
Vi rút viêm gan B thường lây qua đường máu, đường quan hệ tình dục không an toàn và lây truyền từ mẹ sang con.
Sau khi vào máu, vi rút sẽ tấn công và gây phá huỷ tế bào gan.
Một số người bị bệnh viêm gan B chỉ phát bệnh trong vài tuần (giai đoạn này được gọi là nhiễm trùng "cấp tính") và sau đó sẽ có miễn dịch với vi rút viêm B.
Ở một số người khác, vi rút viêm gan B có thể gây tình trạng nhiễm "mãn tính" và khiến người bệnh có nguy cơ tử vong cao do xơ gan và ung thư gan.
Triệu chứng viêm gan B
Đa số người bị viêm gan B sẽ không có bất kỳ triệu chứng nào, bệnh nhân sẽ tự khỏi bệnh mà hầu như không biết mình đã từng mắc viêm gan B.
Nếu các triệu chứng xuất hiện thì thường xảy ra trong vòng 2 hoặc 3 tháng sau khi tiếp xúc với vi rút viêm gan B.
Đây được gọi là giai đoạn cấp và các biểu hiện viêm gan B có thể bao gồm:
Đau bụng
Nước tiểu sậm màu;
Sốt;
Đau khớp;
Ăn không ngon;
Buồn nôn và ói mửa;
Suy nhược và mệt mỏi;
Vàng da, vàng mắt.
Các triệu chứng viêm gan B này thường sẽ hết trong vòng 1 đến 3 tháng cùng với sự đào thải của vi rút ra khỏi cơ thể.
Biến chứng có thể gặp khi mắc bệnh viêm gan B
Nếu sau 6 tháng mà bệnh nhân cơ thể vẫn chưa thải trừ được vi rút viêm gan B thì lúc này bệnh nhân được gọi là nhiễm viêm gan B mãn tính.
Nhiễm HBV mạn tính có thể dẫn đến các biến chứng như:
Xơ gan;
Ung thư gan;
Suy gan;
Khác: Viêm gan B mạn tính có thể dẫn đến các bệnh lý viêm khác tại thận hoặc mạch máu trong cơ thể.
Nếu có bất kỳ triệu chứng nào nêu trên xảy ra, nên liên hệ ngay với bác sĩ để được kiểm tra và tư vấn. Chẩn đoán và điều trị sớm sẽ giảm nguy cơ tăng nặng của bệnh và giúp bạn mau chóng hồi phục sức khỏe.
Nguyên nhân viêm gan B
Bệnh viêm gan B là do vi rút viêm gan B (HBV) gây ra.
Vi rút được truyền từ người sang người qua đường máu/dùng chung kim tiêm/vết thương do kim tiêm đâm, đường quan hệ tình dục (vi rút có thể lây truyền qua tinh dịch, dịch tiết âm đạo) hoặc lây truyền từ mẹ sang con (trong lúc sanh hoặc sau khi sanh).
Vi rút không lây lan qua đường hô hấp.
Viêm gan B có thể diễn tiến cấp tính hoặc mạn tính:
Viêm gan B cấp tính:
Thường kéo dài dưới 6 tháng.
Hệ thống miễn dịch của cơ thể có thể loại bỏ vi rút viêm gan B khỏi cơ thể và sẽ hồi phục hoàn toàn trong vòng vài tháng.
Hầu hết những người lớn/người trưởng thành mắc viêm gan B đều khỏi bệnh nhưng trong một số trường hợp, bệnh có thể dẫn đến nhiễm virus mạn tính.
Đối với trẻ nhỏ, nếu mắc viêm gan B thì đa số không thể tự loại bỏ được vi rút và diễn tiến đến bệnh cảnh viêm gan B mạn tính.
Viêm gan B mạn tính:
Khi vi rút tồn tại trong cơ thể kéo dài ít nhất 6 tháng hoặc lâu hơn vì hệ thống miễn dịch không thể chống lại vi rút.
Nhiễm viêm gan B mạn tính có thể kéo dài suốt đời và dẫn đến các biến chứng nghiêm trọng khác như xơ gan và ung thư gan.
Nguy cơ viêm gan B
Trẻ sơ sinh có mẹ bị viêm gan B.
Người tiêm chích ma tuý hoặc dùng chung kim tiêm/ống tiêm và các loại thiết bị sử dụng ma tuý khác.
Bạn tình của người bị viêm gan B.
Nam quan hệ tình dục đồng giới.
Những người sống chung với người bị viêm gan B.
Nhân viên ý tế tiếp xúc với máu trong môi trường làm việc.
Người bệnh đang lọc thận.
Yếu tố nguy cơ mắc bệnh viêm gan B
Quan hệ tình dục với nhiều đối tượng hay với người mắc bệnh viêm gan B mà không dùng biện pháp bảo vệ.
Dùng chung kim tiêm khi dung thuốc truyền tĩnh mạch.
Quan hệ đồng giới nam.
Sống với người mắc bệnh viêm gan B.
Mẹ mắc bệnh viêm gan B có thể truyền sang con.
Công việc phải tiếp xúc nhiều với máu người bệnh.
Du lịch đến những vùng có tỷ lệ người mắc viêm gan B cao như Châu Phi, Trung và Đông Nam Á, Đông Âu.
Phương pháp chẩn đoán & điều trị viêm gan B
Bác sĩ sẽ khám và tìm các dấu hiệu tổn thương gan, chẳng hạn như vàng da hoặc đau bụng.
Các xét nghiệm giúp chẩn đoán viêm gan B gồm:
Xét nghiệm máu:
Giúp phát hiện các dấu chứng của virus viêm gan B trong cơ thể và gợi ý cho bác sĩ đây là viêm gan B cấp tính hay mạn tính.
Một xét nghiệm máu đơn giản cũng có thể xác định xem đã có miễn dịch với vi rút viêm gan B hay chưa.
Siêu âm gan:
Siêu âm độ đàn hồi gan có thể cho biết mức độ xơ gan/tổn thương gan do viêm gan B gây ra.
Sinh thiết gan:
Bác sĩ có thể lấy một mẫu nhỏ gan để xét nghiệm (sinh thiết gan) kiểm tra xem có tình trạng tổn thương/ung thư gan hay không.
Phương pháp điều trị viêm gan B hiệu quả
Điều trị viêm gan B sau khi phơi nhiễm
Tiêm globulin miễn dịch trong vòng 12 giờ sau khi tiếp xúc với vi rút có thể giúp bảo vệ bạn khỏi viêm gan B.
Vì phương pháp điều trị này chỉ có tác dụng bảo vệ trong thời gian ngắn nên việc chủng ngừa viêm gan B cần được thực hiện cùng lúc nếu chưa từng tiêm ngừa.
Điều trị viêm gan B cấp
Hầu như không cần điều trị trong giai đoạn cấp vì bệnh sẽ tự khỏi.
Một số trường hợp nghiêm trọng, bệnh nhân cần phải nhập viện để điều trị các biến chứng do viêm gan B cấp và điều trị với thuốc kháng vi rút.
Điều trị viêm gan B mạn
Hầu hết bệnh nhân được chẩn đoán viêm gan B mạn tính cần điều trị suốt đời nhằm làm giảm nguy cơ tổn thương gan và khả năng lây truyền bệnh cho người khác.
Các lựa chọn điều trị viêm gan B mạn bao gồm:
Một số loại thuốc kháng vi-rút như entecavir, tenofovir, lamivudine, adefovir, telbivudine hoặc interferon alfa - 2b.
Nếu gan bị tổn thương nghiêm trọng, ghép gan có thể là lựa chọn cuối cùng.
Chế độ sinh hoạt & phòng ngừa viêm gan B
Chế độ sinh hoạt:
Tuân thủ theo hướng dẫn của bác sĩ trong việc điều trị.
Liên hệ ngay với bác sĩ khi cơ thể có những bất thường trong quá trình điều trị.
Thăm khám định kỳ để được theo dõi tình trạng sức khỏe, diễn tiến của bệnh và để bác sĩ tìm hướng điều trị phù hợp trong thời gian tiếp theo nếu bệnh chưa có dấu hiệu thuyên giảm.
Bệnh nhân cần lạc quan:
Tâm lý có ảnh hưởng rất lớn đến điều trị, hãy nói chuyện với những người đáng tin cậy, chia sẻ với những thành viên trong gia đình, nuôi thú cưng hay đơn giản là đọc sách, làm bất cứ thứ gì khiến bạn thấy thoải mái.
Chế độ dinh dưỡng:
Xây dựng chế độ ăn lành mạnh, bổ sung cân bằng dưỡng chất.
Hạn chế rượu bia và không sử dụng các chất kích thích.
Phương pháp phòng ngừa đặc hiệu
Để phòng ngừa bệnh hiệu quả, tham khảo một số gợi ý dưới đây:
Vắc xin chủng ngừa viêm gan B được tiêm cho trẻ sơ sinh trong lịch trình tiêm chủng mở rộng thông thường cho trẻ và ngoài ra cũng nên tiêm ngừa ở những đối tượng có nguy cơ mắc bệnh cao.
Thông tin chi tiết về 4 loại vắc xin phòng ngừa viêm gan B:
Vắc xin Gene Hbvax 1ml
Đối tượng: Người lớn.
Xuất xứ: Được sản xuất bởi Gene.
Lịch tiêm:
Mũi 1: Tiêm lần đầu.
Mũi 2: 1 tháng sau mũi 1.
Mũi 3: 6 tháng sau mũi 1.
Vắc xin Heberbiovac 1 ml
Đối tượng: Người lớn.
Xuất xứ: Sản phẩm của Heber Biotec, Cuba.
Lịch tiêm:
Mũi 1: Tiêm lần đầu.
Mũi 2: 1 tháng sau mũi đầu.
Mũi 3: 6 tháng sau mũi đầu.
Vắc xin Gene Hbvax 0.5ml
Phòng ngừa viêm gan B cho trẻ em và trẻ sơ sinh, giúp ngăn chặn nguy cơ lây truyền vi-rút HBV và các biến chứng sau này.
Đối tượng: Trẻ em và trẻ sơ sinh.
Xuất xứ: Sản xuất bởi Gene.
Lịch tiêm:
Mũi 1: Tiêm lần đầu.
Mũi 2: 1 tháng sau mũi đầu.
Mũi 3: 6 tháng sau mũi đầu.
Vắc xin Heberbiovac 0.5ml
Mục đích: Phòng ngừa viêm gan B cho trẻ nhỏ, ngăn ngừa các nguy cơ nhiễm vi-rút HBV và bảo vệ gan lâu dài.
Đối tượng: Trẻ em và trẻ sơ sinh.
Xuất xứ: Sản xuất bởi Heber Biotec, Cuba.
Lịch tiêm:
Mũi 1: Tiêm lần đầu.
Mũi 2: 1 tháng sau mũi đầu.
Mũi 3: 6 tháng sau mũi đầu.
Những loại vắc xin này đều giúp cơ thể sản sinh kháng thể chống lại vi-rút viêm gan B, giúp bảo vệ sức khỏe, đặc biệt quan trọng cho trẻ em và người có nguy cơ cao.
Phân loại viêm gan siêu vi B
1. Viêm gan B cấp tính
Viêm gan B cấp tính là tình trạng nhiễm trùng ngắn hạn, kéo dài trong vòng 6 tháng kể từ khi người bệnh tiếp xúc với HBV.
Đa phần người bị viêm gan B cấp tính không có triệu chứng hoặc chỉ bị nhẹ, nhưng cũng có trường hợp tình trạng trở nên nghiêm trọng khiến người bệnh phải nhập viện để điều trị.
Nhiều người mắc viêm gan B cấp, đặc biệt là những người bị nhiễm bệnh ở độ tuổi trưởng thành, có thể tự đào thải virus ra khỏi cơ thể nhờ hoạt động của hệ miễn dịch và bình phục hoàn toàn sau vài tháng mà không để lại bất cứ di chứng nào.
Trên thực tế, có đến 90% người trưởng thành bị nhiễm HBV tự khỏi bệnh.
Trường hợp ngược lại, nếu hệ miễn dịch không thể loại bỏ được virus, viêm gan B cấp sẽ tiến triển sang dạng mãn tính.
2. Viêm gan B mãn tính
Viêm gan B mãn tính là tình trạng nhiễm trùng gan kéo dài từ 6 tháng trở lên.
Virus HBV không bị loại bỏ và tiếp tục tồn tại một cách âm thầm trong máu và gan của người bệnh.
Theo thời gian, viêm gan mãn tính có thể gây ra các vấn đề sức khỏe nghiêm trọng, bao gồm tổn thương viêm gan, suy gan, xơ gan, ung thư gan và thậm chí tử vong.
Khả năng viêm gan B tiến triển thành mãn tính phụ thuộc vào độ tuổi của người nhiễm bệnh.
Người nhiễm có độ tuổi càng trẻ thì khả năng viêm gan phát triển thành mãn tính càng cao.
Theo WHO, có đến 80–90% trẻ sơ sinh bị nhiễm bệnh trong năm đầu đời và 30–50% trẻ em bị nhiễm bệnh trước 6 tuổi phát triển thành nhiễm trùng gan mãn tính.
Tỷ lệ này ở người trưởng thành mắc bệnh thấp hơn rất nhiều (dưới 5%).
Độ phổ biến của viêm gan B
Viêm gan B là loại viêm gan siêu vi thường gặp nhất trên thế giới.
Theo thống kê từ tổ chức Hepatitis B Foundation, toàn cầu có khoảng 2 tỷ người đã và đang bị nhiễm virus viêm gan B (nghĩa là cứ ba người thì có một người nhiễm loại virus này), gần 300 triệu người mắc bệnh mãn tính và 30 triệu người bị nhiễm mới mỗi năm.
Đặc biệt, Việt Nam là một trong các quốc gia có tỷ lệ nhiễm virus viêm gan B cao nhất thế giới.
Theo thống kê của Cục Y tế dự phòng (Bộ Y tế), hiện có khoảng 10 triệu người mắc viêm gan B, trong đó, phần lớn người bệnh mắc viêm gan ở dạng mãn tính.
Nguy hiểm hơn, rất nhiều người bị viêm gan không biết mình mắc bệnh, chỉ có khoảng 10% số người mắc viêm gan B được chẩn đoán.
Các triệu chứng của bệnh viêm gan B
1. Triệu chứng viêm gan B cấp tính
Hầu hết trẻ em dưới 5 tuổi hoặc người bị suy giảm hệ thống miễn dịch khi mắc viêm gan B cấp tính đều không biểu hiện triệu chứng rõ ràng.
Những đối tượng còn lại, bao gồm trẻ lớn hơn, thanh thiếu niên và người trưởng thành thì có khoảng 30 – 50% sẽ có các dấu hiệu và triệu chứng ban đầu, bao gồm:
Sốt
Mệt mỏi
Chán ăn, ăn mất ngon
Buồn nôn và nôn
Đau bụng
Nước tiểu đậm màu
Phân nhạt màu
Đau khớp
Vàng da
Các triệu chứng nhiễm trùng cấp tính xuất hiện khoảng 60 – 150 ngày sau khi tiếp xúc với virus và kéo dài từ vài tuần đến 6 tháng.
Các triệu chứng thường nặng hơn ở những người bệnh trên 60 tuổi.
2. Triệu chứng viêm gan B mãn tính
Hầu hết những người bị viêm gan B mãn tính không có bất kỳ triệu chứng nào trong nhiều năm.
Nếu có xuất hiện triệu chứng, chúng sẽ tương tự như các triệu chứng của nhiễm trùng cấp tính.
Trường hợp người bệnh đã mắc viêm gan B trong một khoảng thời gian dài mới biểu hiện triệu chứng thì khả năng cao đó là triệu chứng của các biến chứng nguy hiểm của viêm gan B như xơ gan hoặc ung thư gan, chứ không chỉ đơn thuần là viêm gan nữa.
Nguyên nhân và con đường lây truyền viêm gan B
Nhiễm trùng viêm gan B là do virus viêm gan B (HBV) gây ra.
Các con đường lây nhiễm chính của virus này tương tự virus HIV, tuy nhiên khả năng lây nhiễm của HBV cao hơn 100 lần so với HIV.
1. Lây truyền qua đường máu
Dùng chung bơm kim tiêm, đặc biệt là tiêm chích ma túy
Nhận truyền máu hoặc các chế phẩm từ máu có chứa virus; tái sử dụng hoặc sử dụng các dụng cụ y tế không được khử trùng đúng cách
Xăm hình, xỏ khuyên, làm móng (nail) hoặc thực hiện các thủ thuật y tế, thẩm mỹ không đảm bảo vệ sinh, có chứa virus gây bệnh
Dùng chung các vật dụng cá nhân như dao cạo râu, bàn chải đánh răng… với người bị nhiễm bệnh.
2. Lây nhiễm từ mẹ sang con
Phụ nữ mang thai bị nhiễm HBV có thể truyền virus sang con.
Tỷ lệ lây nhiễm phụ thuộc vào thời điểm người mẹ bị nhiễm bệnh.
Cụ thể, nếu mẹ bầu mắc bệnh trong 3 tháng đầu thai kỳ, tỷ lệ lây nhiễm virus sang con là 1%.
Tỷ lệ này là 10% nếu mẹ nhiễm virus trong 3 tháng giữa thai kỳ và trên 60% nếu mẹ bị mắc bệnh trong 3 tháng cuối thai kỳ.
Nguy cơ lây truyền cho thai nhi có thể lên đến 90% nếu không có biện pháp bảo vệ sau sinh.
3. Lây truyền qua đường tình dục
Viêm gan B có thể lây truyền khi quan hệ tình dục khác giới hoặc đồng giới do tiếp xúc với tinh dịch, dịch âm đạo hoặc máu của người bệnh.
Viêm gan B không lây lan qua tiếp xúc thông thường như bắt tay, ôm…
Bệnh cũng không lây lan khi ho, hắt hơi, dùng chung dụng cụ ăn uống, chơi đùa hoặc ăn thực phẩm được nấu bởi người mang virus viêm gan B.
Đối tượng nào dễ mắc viêm gan siêu vi B?
Trẻ sơ sinh có mẹ bị nhiễm bệnh
Những người tiêm chích ma tuý hoặc dùng chung kim tiêm, ống tiêm và các loại dụng cụ/thiết bị dùng cho ma tuý khác
Người có quan hệ tình dục với bệnh nhân viêm gan B
Người có quan hệ đồng giới nam
Những người sống chung với người bị viêm gan B
Người làm trong lĩnh vực y tế, nhân viên phòng thí nghiệm
Bệnh nhân chạy thận nhân tạo
Những người đã sinh sống hoặc đi du lịch thường xuyên đến các khu vực có tỷ lệ mắc bệnh viêm gan B cao trên thế giới
Người bị tiểu đường, người nhiễm virus viêm gan C hoặc HIV
Các biến chứng viêm gan B
Viêm gan B khi bước vào giai đoạn mãn tính có thể dẫn đến các biến chứng nghiêm trọng như:
Xơ gan:
Viêm gan B kéo dài có thể hình thành các mô sẹo ở gan, gây xơ gan và làm suy giảm khả năng hoạt động của gan.
Ung thư gan:
Những người bị nhiễm viêm gan B mãn tính có nguy cơ ung thư gan cao hơn những người không mắc bệnh.
Suy gan:
Viêm gan siêu vi B là một trong những nguyên nhân của tình trạng suy gan cấp tính, tức các tế bào gan bị tổn thương một cách ồ ạt và làm tăng đáng kế nguy cơ tử vong.
Người bị suy gan cấp tính có thể phải cần ghép gan để điều trị.
Các vấn đề sức khỏe khác.
Những người bị viêm gan B mãn tính có thể phát triển bệnh thận hoặc viêm mạch máu.
Mắc bệnh viêm gan khi mang thai/sinh con
Phụ nữ mang thai bị viêm gan B có thể truyền bệnh cho con khi sinh.
Điều này đúng đối với cả trường hợp sinh thường lẫn sinh mổ.
Do đó, phụ nữ đang mang thai hoặc có kế hoạch mang thai cần đến các cơ sở y tế uy tín để tiến hành xét nghiệm viêm gan B.
Nếu bị nhiễm HBV, mẹ bầu sẽ được theo dõi chặt chẽ trong suốt quá trình mang thai và có thể cần điều trị trong 3 tháng cuối thai kỳ khi tải lượng virus trong cơ thể người mẹ ở mức cao.
Trong hầu hết trường hợp, có thể ngăn ngừa tình trạng lây nhiễm virus từ mẹ mắc bệnh sang con bằng cách tiêm kết hợp globulin miễn dịch viêm gan B (được gọi là HBIG) và vắc-xin viêm gan B cho trẻ trong vòng 12 – 24 giờ sau sinh.
Gần như tất cả trẻ sơ sinh bị nhiễm virus viêm gan B đều phát triển thành viêm gan mãn tính.
Tiêm phòng viêm gan B được khuyến khích cho tất cả trẻ sơ sinh để bảo vệ các bé khỏi căn bệnh này.
Chẩn đoán, xét nghiệm bệnh viêm gan B
Trên cơ sở lâm sàng, không thể phân biệt viêm gan B với viêm gan do các tác nhân virus khác gây ra.
Việc xác nhận chẩn đoán trong phòng thí nghiệm là điều cần thiết.
Bác sĩ có thể yêu cầu người bệnh tiến hành các xét nghiệm máu để chẩn đoán viêm gan B.
Có rất nhiều phương pháp xét nghiệm viêm gan B khác nhau.
Kháng nguyên bề mặt virus viêm gan B (HBsAg):
Hầu hết người có khả năng mắc viêm gan B đều cần thực hiện xét nghiệm HBsAg.
Dương tính nghĩa là người bệnh đã bị nhiễm virus viêm gan B.
Người bệnh sẽ cần thực hiện thêm các xét nghiệm khác để xác định nồng độ virus và mức độ tổn thương gan.
Kháng thể kháng kháng nguyên bề mặt viêm gan B (HBsAb hay Anti HBs):
Xét nghiệm này dương tính nghĩa là người bệnh đã có kháng thể chống lại virus gây bệnh, tức người bệnh đã tiêm vắc xin viêm gan B hoặc đã từng nhiễm viêm gan B cấp tính trước đó.
Kháng nguyên vỏ virus viêm gan B (HBeAg):
Sự hiện diện của HBeAg chứng tỏ virus đang nhân lên và bệnh có khả năng lây lan mạnh.
Kháng thể kháng kháng nguyên lõi virus viêm gan B (Anti HBc):
Kháng thể HBcAb gồm 2 loại là immunoglobulin M (IgM) và Immunoglobulin G. HBcAb IgM xuất hiện và gia tăng nhanh chóng trong giai đoạn viêm gan B cấp hoặc đợt cấp của viêm gan mãn tính, sau đó giảm dần.
HBcAb IgG xuất hiện trong giai đoạn viêm gan mãn tính.
Kết quả xét nghiệm dương tính cho biết người bệnh đã hoặc đang nhiễm virus HBV.
Xét nghiệm HBV-DNA:
Xét nghiệm này giúp đánh giá mức độ virus đang nhân lên trong cơ thể.
Nồng độ đo được càng cao chứng tỏ virus nhân lên càng nhiều, tính lây truyền càng cao.
Viêm gan B cấp tính được đặc trưng bởi sự hiện diện của kháng thể HBsAg và kháng thể IgM đối với kháng nguyên lõi HBcAg.
Trong giai đoạn đầu của nhiễm trùng, bệnh nhân cũng thường có kết quả dương tính với xét nghiệm kháng nguyên e viêm gan B (HBeAg).
Viêm gan B mãn tính được đặc trưng bởi sự tồn tại của HBsAg trong ít nhất 6 tháng (có hoặc không có HBeAg đồng thời).
Sự tồn tại của HBsAg là dấu hiệu chính của nguy cơ phát triển bệnh gan mãn tính và ung thư gan sau này của người bệnh.
Sau khi tiến hành các xét nghiệm máu chẩn đoán viêm gan, tùy từng trường hợp mà bác sĩ có thể chỉ định người bệnh thực hiện các xét nghiệm khác nhằm xác định mức độ tổn thương gan như xét nghiệm đánh giá chức năng gan, siêu âm, sinh thiết gan… để có kế hoạch điều trị phù hợp.
Điều trị bệnh viêm gan siêu vi B
1. Điều trị ngăn ngừa lây nhiễm viêm gan B sau khi phơi nhiễm
Nếu nghi ngờ đã tiếp xúc với virus viêm gan B và không chắc bản thân đã được tiêm phòng hay chưa, người bệnh cần ngay lập tức liên hệ với bác sĩ.
Tiêm globulin miễn dịch trong vòng 12 giờ sau khi tiếp xúc với virus có thể giúp tránh mắc bệnh.
2. Điều trị viêm gan siêu vi B cấp tính
Viêm gan B cấp tính thường chỉ tồn tại trong thời gian ngắn và có thể tự khỏi.
Thay vì điều trị bằng các phương pháp y khoa, có thể hướng dẫn người bệnh nghỉ ngơi, ăn uống đủ chất và uống nhiều nước để hỗ trợ cơ thể chống lại nhiễm trùng.
Trong một số trường hợp nghiêm trọng, người bệnh có thể cần dùng thuốc kháng virus hoặc nhập viện để ngăn ngừa các biến chứng.
3. Điều trị viêm gan B mãn tính
Hầu hết người được chẩn đoán viêm gan B mãn tính sẽ cần điều trị suốt đời.
Việc điều trị giúp giảm nguy cơ biến chứng ở gan nguy hiểm và phòng ngừa lây nhiễm cho người khác. Các phương pháp điều trị nhiễm trùng gan mãn tính bao gồm:
Thuốc ức chế sao chép virus viêm gan B:
Có thể giúp người bệnh chống lại virus và làm chậm khả năng gây hại cho gan.
Hai loại thuốc cơ bản hiện nay là Entecavir 0,5mg, Tenofovir (gồm 2 loại TDF300mg và TAF25mg).
Các thuốc này được sử dụng theo đường uống.
Thuốc tiêm interferon:
Có tác dụng kích thích hệ miễn dịch tiêu diệt virus và các tế bào bị virus xâm nhập.
Thuốc tiêm interferon có thể gây ra các tác dụng phụ như buồn nôn, nôn, mệt mỏi, chán ăn, khó thở…
Ghép gan:
Trường hợp gan đã bị tổn thương nghiêm trọng (xơ gan giai đoạn cuối), bác sĩ có thể đề nghị ghép gan để điều trị tình trạng này.
Ghép gan là việc thay thế một phần hoặc toàn bộ lá gan hư hỏng của người bệnh bằng gan khỏe mạnh.
4. Lưu ý trong sinh hoạt và ăn uống để hạn chế viêm gan tiến triển
Bệnh nhân viêm gan B nên xây dựng chế độ ăn uống lành mạnh để bệnh tình tiến triển tốt và ngăn ngừa các biến chứng.
Người bệnh nên có chế độ ăn đủ chất, bổ sung thực phẩm giàu đạm tốt (cá, sữa tươi, các loại đậu…), ngũ cốc nguyên hạt, rau xanh, trái cây và nên chọn các thức ăn mềm, dễ tiêu hóa.
Bên cạnh đó, người bệnh cần hết sức tránh những thực phẩm có hại cho gan và đường tiêu hóa như thực phẩm chiên rán, nhiều dầu mỡ, thực phẩm nhiều cholesterol như nội tạng động vật, lòng đỏ trứng, tôm…, thực phẩm có tính nóng như thịt dê, baba, thịt chó…, không ăn thức ăn quá nhiều đường, quá mặn, quá cay hoặc chưa được nấu chín.
Quan trọng nhất là người bệnh cần tuyệt đối kiêng rượu bia, chất kích thích vì chúng sẽ gây hại trực tiếp cho gan.
Ngoài chế độ ăn, người bệnh cũng nên:
Tiêm phòng viêm gan A và xét nghiệm viêm gan C
Duy trì cân nặng ở mức hợp lý
Vận động nhẹ nhàng, thường xuyên
Giữ tâm trạng thoải mái, tránh lo âu, căng thẳng
Thông báo với bác sĩ trước khi sử dụng bất kỳ loại thuốc kê đơn, chất bổ sung hoặc thảo dược nào vì chúng có thể làm giảm hiệu quả của thuốc điều trị hoặc gây hại cho gan.
Phòng ngừa viêm gan siêu vi B
Cách tốt nhất để ngăn ngừa viêm gan B là tiêm phòng. Bên cạnh đó, cần hạn chế các cách có thể làm lây truyền virus viêm gan B.
1. Tiêm phòng vắc xin viêm gan siêu vi B
Tất cả trẻ sơ sinh
Tất cả trẻ em và thanh thiếu niên dưới 19 tuổi chưa được tiêm chủng
Những người có nguy cơ lây nhiễm khi quan hệ tình dục
Những người có bạn tình bị viêm gan B
Những người có quan hệ tình dục với nhiều bạn tình trong vòng 6 tháng gần đây
Những người đang điều trị hoặc có nguy cơ cao mắc các bệnh lây nhiễm qua đường tình dục
Nam giới có quan hệ tình dục đồng giới
Những người có nguy cơ bị nhiễm trùng do tiếp xúc với máu:
Những người tiêm chích ma tuý
Những người sống chung với người bị viêm gan B
Những người sống hoặc làm việc trong các cơ sở dành cho người khuyết tật chậm phát triển
Nhân viên y tế hoặc người làm việc trong các ngành nghề có nguy cơ tiếp xúc với máu hoặc dịch cơ thể bị nhiễm máu khi làm việc
Những người chạy thận nhân tạo
Những người mắc bệnh tiểu đường từ 19–59 tuổi (những người mắc bệnh tiểu đường từ 60 tuổi trở lên nên hỏi bác sĩ về việc có nên tiêm vắc xin hay không).
Du khách quốc tế đến các quốc gia có tỷ lệ người mắc viêm gan B cao
Những người bị nhiễm virus viêm gan C
Người bị bệnh gan mãn tính
Người nhiễm HIV
Tất cả những đối tượng khác có nhu cầu tiêm phòng để bảo vệ bản thân khỏi sự lây nhiễm virus viêm gan B.
Người tiêm vắc xin cần hoàn thành loạt mũi tiêm gồm 3 hoặc 4 mũi theo lịch tiêm để được bảo vệ toàn diện.
2. Các biện pháp phòng ngừa viêm gan B khác
Ngoài tiêm phòng, viêm gan B cũng có thể được phòng ngừa bằng cách:
Không dùng chung kim tiêm hoặc các dụng cụ khác có thể đã tiếp xúc với máu hoặc dịch cơ thể
Đeo găng tay nếu phải chạm vào máu hoặc vết thương hở
Đảm bảo địa chỉ xăm hình/xỏ khuyên sử dụng các dụng cụ được vô trùng đúng cách
Không dùng chung đồ dùng cá nhân, chẳng hạn như bàn chải đánh răng, dao cạo râu hoặc đồ cắt móng tay
Quan hệ tình dục an toàn.
Các câu hỏi thường gặp về viêm gan B
1. Viêm gan B thể không hoạt động (thể ngủ) là gì?
Viêm gan B thể không hoạt động (thể ngủ) là trường hợp virus viêm gan B tồn tại trong cơ thể người bệnh nhưng chưa phá hủy tế bào gan, xét nghiệm men gan cho kết quả bình thường.
Viêm gan thể ngủ rất dễ bị bỏ sót trong quá trình chẩn đoán, cũng chính vì vậy mà nó tạo điều kiện cho bệnh lây lan âm thầm trong cộng đồng.
2. Viêm gan B có di truyền không?
Viêm gan B không phải là bệnh di truyền.
Thuộc nhóm bệnh lây truyền (hay truyền nhiễm).
Vài thế hệ trong một gia đình có thể bị nhiễm bệnh.
Do khả năng lây truyền từ mẹ sang con hoặc do những người thân sống chung tình cờ tiếp xúc với máu của người bị nhiễm viêm gan B.
3. Người bị viêm gan B sống được bao lâu?
Rất khó để trả lời chính xác người bị viêm gan B sống được bao lâu vì còn phụ thuộc tình trạng bệnh, hiệu quả hoạt động của hệ miễn dịch, các bệnh lý kèm theo cũng như quá trình điều trị của người bệnh.
Nếu người bệnh viêm gan mãn tính điều trị tốt kết hợp với chế độ sinh hoạt, ăn uống lành mạnh thì vẫn có thể sống thọ như người bình thường.
4. Virus viêm gan B sống ngoài môi trường bao lâu?
Virus viêm gan B có thể tồn tại bên ngoài cơ thể ít nhất 7 ngày.
Trong thời gian đó, virus vẫn có khả năng lây nhiễm và gây bệnh.
Có thể thấy, viêm gan B là một căn bệnh cực kỳ nguy hiểm và có khả năng lây nhiễm cao.
Người nghi ngờ tiếp xúc với virus này cần đến ngay các cơ sở y tế uy tín để được thăm khám, xét nghiệm và tư vấn cách điều trị.
TIP
HƯỚNG DẪN
CHẨN ĐOÁN VÀ ĐIỀU TRỊ BỆNH VIÊM GAN VI RÚT B
(Ban hành kèm theo Quyết định số: 3310/QĐ-BYT ngày 29 tháng 7 năm 2019 của Bộ trưởng Bộ Y tế)
I. ĐẠI CƯƠNG
Viêm gan vi rút B (VGVR B) là bệnh truyền nhiễm quan trọng, phổ biến toàn cầu, do vi rút viêm gan B (HBV) gây ra. Theo Báo cáo Toàn cầu về Viêm gan vi rút 2017 của Tổ chức Y tế Thế giới, ước tính năm 2015 toàn cầu có khoảng 257 triệu người nhiễm HBV mạn và 884.400 người tử vong, phần lớn do các biến chứng xơ gan và ung thư biểu mô tế bào gan (HCC). HBV lây nhiễm qua đường máu, quan hệ tình dục và từ mẹ sang con. Việt Nam nằm trong vùng dịch tễ lưu hành cao của nhiễm HBV (tỉ lệ nhiễm HBV > 8%) với đường lây chủ yếu là từ mẹ truyền sang con.
HBV thuộc họ Hepadnaviridae, có cấu trúc di truyền DNA, được chia thành 10 kiểu gen ký hiệu từ A đến J. HBV có 3 loại kháng nguyên chính: HBsAg, HBeAg và HBcAg, tương ứng với 3 loại kháng thể, lần lượt là: Anti-HBs, Anti-HBe và Anti-HBc. Xét nghiệm phát hiện các kháng nguyên, kháng thể này có ý nghĩa quan trọng trong việc xác định bệnh, thể bệnh cũng như diễn biến bệnh.
HBV có thể gây viêm gan tối cấp, viêm gan cấp và viêm gan mạn, tiến triển thành xơ gan, HCC. HBV là một trong những nguyên nhân hàng đầu gây bệnh viêm gan mạn và HCC tại Việt Nam. Tiêm vắc xin là biện pháp dự phòng lây nhiễm HBV hiệu quả và an toàn.
II. CHẨN ĐOÁN VÀ ĐIỀU TRỊ VIÊM GAN VI RÚT B CẤP
1. Chẩn đoán viêm gan vi rút B cấp
- Tiền sử: người bệnh có truyền máu hay các chế phẩm của máu, tiêm chích, quan hệ tình dục không an toàn trong khoảng 4-24 tuần trước khởi bệnh.
- Lâm sàng:
+ Đa số không có biểu hiện lâm sàng rõ ràng.
+ Trong thể điển hình, có thể xuất hiện các triệu chứng như: sốt (khi chưa vàng da), mệt mỏi, chán ăn, buồn nôn, nôn, vàng da, vàng mắt, tiểu sậm màu, đau tức vùng gan...
+ VGVR B cấp có thể diễn tiến nặng sang suy gan cấp dẫn đến bệnh não gan, tỷ lệ tử vong cao.
- Cận lâm sàng:
+ AST, ALT tăng, thường trên 5 lần giới hạn trên của mức bình thường (ULN, ULN: 35 U/L đối với nam, 25 U/L đối với nữ).
+ Bilirubin có thể tăng.
+ Anti-HBc IgM dương tính, HBsAg dương tính (hoặc âm tính trong giai đoạn cửa sổ).
2. Chẩn đoán phân biệt
- Viêm gan cấp do vi rút khác (HAV, HCV, HDV, HEV, CMV, EBV, Dengue,...)
- Viêm gan do các nguyên nhân khác: rượu, nhiễm độc (do thuốc, hóa chất...), tự miễn, bệnh Wilson...
- Đợt bùng phát của viêm gan vi rút B mạn.
- Một số bệnh có biểu hiện vàng da.
+ Các bệnh nhiễm khuẩn: Bệnh nhiễm Leptospira, sốt rét...
+ Tắc mật sau gan: u đầu tụy, u đường mật, sỏi đường mật...
3. Điều trị
Hơn 95% người lớn bị VGVR B cấp sẽ hồi phục một cách tự nhiên mà không cần điều trị thuốc kháng vi rút. Điều trị VGVR B cấp chủ yếu là điều trị hỗ trợ.
3.1. Điều trị hỗ trợ
- Nghỉ ngơi, tránh làm việc nặng hoặc gắng sức trong thời kỳ có triệu chứng lâm sàng.
- Chế độ ăn: giảm bớt chất béo, kiêng rượu bia. Chỉ nuôi dưỡng tạm thời bằng đường tĩnh mạch khi bị nôn nhiều hoặc không ăn uống được.
- Tránh sử dụng các thuốc chuyển hóa qua gan.
- Điều trị hồi sức nội khoa tích cực các trường hợp diễn tiến nặng.
+ Đảm bảo duy trì hô hấp, tuần hoàn ổn định.
+ Vitamin K1: 10 mg/ngày tiêm bắp hoặc pha loãng tiêm mạch chậm trong 3 ngày khi tỷ lệ prothrombin giảm < 60%.
+ Điều chỉnh các rối loạn đông máu, chống phù não, lọc huyết tương... dựa trên việc đánh giá các bất thường cụ thể trên lâm sàng.
3.2. Chỉ định dùng thuốc kháng vi rút
Entecavir hoặc tenofovir (TDF: tenofovir disoproxil fumarate, TAF: tenofovir alafenamide) cho đến khi mất HBsAg trong các trường hợp sau:
- VGVRB thể tối cấp.
- VGVR B cấp kèm theo ít nhất 2 tiêu chí sau:
+ Bệnh não gan.
+ Bilirubin toàn phần huyết thanh > 3 mg/dL hay > 51 µmol/L (hoặc bilirubin trực tiếp > 1,5 mg/dL hay > 25 µmol/L).
+ INR > 1,5
- Bệnh kéo dài > 4 tuần với bilirubin có xu hướng tăng.
4. Theo dõi
4.1. Lâm sàng
Theo dõi các triệu chứng: vàng da, vàng mắt, rối loạn tiêu hóa, xuất huyết, phù, cổ trướng, rối loạn tri giác,...
4.2. Cận lâm sàng
- AST và ALT mỗi 1 - 2 tuần cho đến khi ALT < 2 lần ULN, sau đó định kỳ mỗi 4 - 12 tuần, ít nhất trong 24 tuần.
- INR (International normalized ratio), bilirubin toàn phần và trực tiếp mỗi 1 - 2 tuần cho đến khi về trị số bình thường.
- Xét nghiệm HBsAg, anti-HBs tại thời điểm tuần thứ 12 và tuần thứ 24.
- VGVR B cấp hồi phục nếu mất HBsAg sau 6 tháng, tư vấn người bệnh tiêm phòng nếu anti-HBs < 10 IU/L.
- Nếu HBsAg vẫn dương tính sau 6 tháng, bệnh đã chuyển sang giai đoạn mạn.
III. CHẨN ĐOÁN VÀ ĐIỀU TRỊ VIÊM GAN VI RÚT B MẠN
1. Chẩn đoán
1.1. Chẩn đoán nhiễm HBV man
- HBsAg và/ hoặc HBV DNA dương tính ≥ 6 tháng, hoặc
- HBsAg dương tính và anti-HBc IgM âm tính.
1.2. Chẩn đoán các giai đoạn của nhiễm HBV mạn: Phụ lục 1
2. Điều trị
2.1. Mục tiêu điều trị
- Ức chế lâu dài sự sao chép của HBV.
- Cải thiện chất lượng sống, ngăn ngừa diễn tiến xơ gan, HCC.
- Dự phòng lây truyền HBV cho cộng đồng bao gồm dự phòng lây truyền mẹ con.
- Dự phòng đợt bùng phát VGVR B.
2.2. Nguyên tắc điều trị
- Lựa chọn ban đầu là các thuốc uống nucleot(s)ide analogues (NAs). Chỉ nên dùng các phác đồ có Peg-IFN đối với một số trường hợp đặc biệt.
- Điều trị VGVR B mạn với NAs là điều trị lâu dài, có thể kéo dài suốt đời.
- Tuân thủ điều trị.
2.3. Chuẩn bị điều trị
- Tư vấn cho người bệnh về các vấn đề sau:
+ Sự cần thiết, mục tiêu và hiệu quả điều trị với thuốc kháng vi rút.
+ Tầm quan trọng của tuân thủ điều trị (cách uống thuốc, uống thuốc đúng giờ, tái khám đúng hẹn...).
+ Các xét nghiệm cần thiết để chẩn đoán, theo dõi và đánh giá điều trị.
+ Thời gian điều trị lâu dài, có thể suốt đời (đối với NAs).
+ Tác dụng không mong muốn của thuốc.
+ Biến chứng HCC có thể xảy ra, kể cả trong quá trình điều trị kháng vi rút, đặc biệt các trường hợp có xơ hóa gan F ≥ 3.
- Các xét nghiệm cần làm trước khi điều trị:
+ Tổng phân tích tế bào máu (Công thức máu).
+ AST, ALT, creatinine huyết thanh.
+ Các xét nghiệm đánh giá chức năng gan khi cần thiết như bilirubin, albumin, tỷ lệ prothrombin, INR,...
+ Siêu âm bụng, AFP, ...
+ HBeAg, tải lượng HBV DNA.
+ Anti - HCV.
+ Đánh giá giai đoạn xơ hóa gan bằng chỉ số APRI hoặc một trong các kỹ thuật: FibroScan, ARFI, sinh thiết gan,...
+ Nếu người bệnh điều trị Peg-IFN cần làm thêm các xét nghiệm đánh giá chức năng tuyến giáp (TSH, FT3, FT4), điện tâm đồ,...
+ Các xét nghiệm khác theo chỉ định lâm sàng.
2.4. Chỉ định điều trị thuốc kháng vi rút
Dựa vào sự kết hợp 3 yếu tố: nồng độ ALT, tải lượng HBV DNA và mức độ xơ hóa gan.
2.4.1. Đối với trường hợp xơ gan còn bù hoặc mất bù
Chẩn đoán dựa vào triệu chứng lâm sàng và/hoặc kết quả đánh giá xơ hóa gan là F4 bằng các phương pháp không xâm lấn hoặc sinh thiết (Phụ lục 2).
Điều trị khi tải lượng HBV DNA trên ngưỡng bất kể nồng độ ALT và tình trạng HBeAg.
2.4.2. Đối với trường hợp không xơ gan
- Điều trị VGVR B mạn cho người bệnh khi đáp ứng cả 2 tiêu chuẩn:
(1) Tổn thương tế bào gan
- AST, ALT > 2 lần ULN và/hoặc
- Xơ hóa gan F ≥ 2 (Phụ lục 2)
(2) Vi rút đang tăng sinh
- HBV DNA ≥ 20.000 IU/mL (≥ 105 copies/mL) nếu HBeAg dương tính
- HBV DNA > 2.000 IU/mL (≥ 104 copies/mL) nếu HBeAg âm tính
- Đối với các trường hợp chưa đáp ứng hai tiêu chuẩn trên, chỉ định điều trị khi có một trong các tiêu chuẩn sau:
+ Trên 30 tuổi với mức ALT cao hơn ULN kéo dài (ghi nhận ít nhất 3 lần trong khoảng 24 - 48 tuần) và HBV DNA > 20.000 IU/ml, bất kể tình trạng HBeAg.
+ Tiền sử gia đình có HCC hoặc xơ gan
+ Có các biểu hiện ngoài gan như viêm cầu thận, viêm đa khớp, cryoglobulin máu, viêm đa nút động mạch...
+ Tái phát sau khi ngưng điều trị thuốc kháng HBV
2.5. Thuốc điều trị
Bảng 1. Thuốc kháng vi rút
| Tên thuốc | Liều người lớn | Liều trẻ em | Tác dụng phụ |
| Tenofovir disoproxil fumarate* (TDF) | - 300 mg/ngày - Đối với người có suy thận: điều chỉnh liều theo mức lọc cầu thận (Phụ lục 4) |
≥ 12 tuổi và cân nặng ≥ 35 kg: liều lượng như người lớn | Bệnh thận, hội chứng Fanconi, hội chứng loãng xương, nhiễm toan lactic |
| Entecavir (ETV) | - 0,5 mg/ngày (1 mg/ngày nếu người bệnh từng sử dụng lamivudine hoặc có xơ gan mất bù) - Đối với người có suy thận: điều chỉnh liều theo mức lọc cầu thận (Phụ lục 4) |
Trẻ ≥ 2 tuổi: tính liều theo cân nặng: - 10-11 kg: 0,15 mg (3 mL) - > 11-14 kg: 0,2 mg (4 mL) - > 14-17 kg: 0,25 mg (5 mL) - > 17-20 kg: 0,3 mg (6 mL) - > 20-23 kg: 0,35 mg (7 mL) - > 23-26 kg: 0,4 mg (8 mL) - > 26-30 kg: 0,45 mg (9 mL) - > 30kg: 0,5 mg (10 mL dung dịch uống hoặc 1 viên 0,5 mg) |
Nhiễm toan lactic |
| Tenofovir alafenamide** (TAF) | - 25 mg/ngày - Không cần giảm liều đối với các trường hợp suy thận nhẹ, vừa và nặng, hoặc chạy thận. |
Trẻ ≥ 12 tuổi: liều như người lớn* | Nhiễm toan lactic, không chỉ định cho trường hợp xơ gan mất bù |
| Peg-IFN-α-2a (người lớn)*** IFN-α-2b (trẻ em) |
180 µg/tuần | Trẻ ≥ 1 tuổi: 6 triệu đơn vị/m2 x 3 lần/tuần | Các triệu chứng giả cúm, mệt mỏi, rối loạn tâm thần, giảm bạch cầu, rối loạn miễn dịch ở người lớn, chán ăn và sụt cân |
* TDF có thể được chỉ định điều trị cho phụ nữ có thai, trẻ ≥ 3 tuổi và đồng nhiễm HBV/HIV, liều dùng theo liều lượng khuyến cáo dành cho trẻ nhiễm HIV.
* * TAF chưa khuyến cáo cho phụ nữ mang thai, được lựa chọn ưu tiên trong các trường hợp: người bệnh > 60 tuổi, loãng xương, suy thận với creatinin crearence (CrCl) ≥ 15ml/phút, chạy thận nhân tạo với CrCl < 15ml/phút.
*** Có thể xem xét chỉ định cho người bệnh muốn điều trị trong thời gian ngắn hạn; người bệnh đồng nhiễm HDV; hoặc người bệnh có tải lượng vi rút thấp và ALT tăng cao, không muốn điều trị dài hạn bằng NAs.
2.6. Thời gian điều trị
2.6.1. Thời gian điều trị với thuốc NAs kéo dài, có thể suốt đời
- Người bệnh xơ gan phải điều trị suốt đời.
- Người bệnh chưa xơ gan: điều trị lâu dài, có thể xem xét ngưng điều trị trong các trường hợp sau đây:
+ VGVR B mạn với HBeAg dương tính: có thể ngưng điều trị sau khi đã điều trị thêm 12 tháng kể từ khi có chuyển đổi huyết thanh HBeAg (HBeAg âm tính, anti-HBe dương tính và tải lượng HBV DNA dưới ngưỡng) hoặc mất HBsAg
+ VGVR B mạn với HBeAg âm tính: có thể ngưng điều trị khi tải lượng HBV DNA dưới ngưỡng và mất HBsAg
+ Nếu không thể đo tải lượng HBV DNA, có thể cân nhắc ngưng thuốc kháng vi rút khi mất HBsAg kéo dài ít nhất 12 tháng trước khi ngưng điều trị (bất kể tình trạng HBeAg)
+ HBcrAg âm tính.
- Chỉ ngưng điều trị khi người bệnh có điều kiện theo dõi định kỳ trong thời gian dài để đánh giá khả năng tái hoạt HBV sau khi ngưng thuốc. Giải thích và tư vấn cho người bệnh nguy cơ bùng phát VGVR B, bệnh gan mất bù và ung thư gan sau khi ngưng điều trị.
2.6.2. Đối với Peg-IFN, thời gian điều trị là 48 tuần
2.7. Điều trị cho một số trường hợp đặc biệt
2.7.1. Đồng nhiễm HBV/HCV
- Xét nghiệm anti-HCV cho tất cả người nhiễm HBV. Nếu anti-HCV dương tính, đo tải lượng HCV RNA hoặc kháng nguyên HCVcAg để chẩn đoán viêm gan vi rút C (VGVR C) mạn.
- Chỉ định điều trị HCV khi người bệnh được chẩn đoán VGVR C mạn.
- Đối với các trường hợp đạt tiêu chuẩn điều trị VGVR B mạn (mục 2.4) điều trị kháng vi rút ngay.
- Các trường hợp đồng nhiễm HBV/HCV chưa đủ tiêu chuẩn để điều trị VGVR B, khi điều trị VGVR C bằng thuốc kháng vi rút trực tiếp (Direct acting antiviral-DAAs) cần theo dõi chặt chẽ AST, ALT và tải lượng HBV DNA mỗi 4 - 8 tuần trong quá trình điều trị và 12 tuần sau khi ngưng DAAs. Khởi động điều trị kháng HBV khi tải lượng HBV DNA tăng hơn 10 lần hoặc HBV DNA trên 1000 IU/ml nếu trước đó chưa phát hiện hoặc không xác định được.
2.7.2. Đồng nhiễm HBV/HIV
Các trường hợp đồng nhiễm HBV/HIV nên được điều trị thuốc kháng HIV (ARV) với phác đồ có TDF hoặc TAF, không phụ thuộc số lượng CD4 và giai đoạn lâm sàng nhiễm HIV. TDF có thể được sử dụng điều trị cho trẻ ≥ 3 tuổi đồng nhiễm HIV/HBV.
2.7.3. Đồng nhiễm HBV/HDV
- Xét nghiệm anti-HDV cho các trường hợp có HBsAg dương tính trong các tình huống sau:
+ Tải lượng HBV DNA thấp và nồng độ ALT cao
+ Nhóm đối tượng nguy cơ cao (nhiễm HIV, tiêm chích ma túy, quan hệ đồng tính nam, mắc bệnh lây truyền qua đường tình dục)
- Người bệnh VGVR B mạn có anti-HDV dương tính cần được xét nghiệm tải lượng HBV DNA và HDV RNA định kỳ
- Tải lượng HDV RNA cao và nồng độ ALT cao: điều trị Peg-IFN x 48 tuần. Xét nghiệm HDV RNA sau điều trị nếu ALT tăng để theo dõi sự tái phát HDV
- Điều trị phối hợp thuốc kháng vi rút B: entecavir hoặc tenofovir (TAF, TDF) nếu tải lượng HBV DNA tăng
2.7.4. Phụ nữ mang thai
- Đối với phụ nữ mang thai có HBsAg dương tính và chưa điều trị kháng vi rút, cần đánh giá các tiêu chuẩn điều trị
+ Nếu đủ tiêu chuẩn: điều trị bằng TDF
+ Nếu không đủ tiêu chuẩn: Theo dõi và điều trị dự phòng lây nhiễm HBV từ mẹ sang con (mục 2, phần IV)
- Đối với phụ nữ đang điều trị viêm gan B mạn muốn có thai, nếu đang điều trị bằng thuốc không phải TDF thì chuyển sang TDF trước khi dự kiến có thai ít nhất 2 tháng.
- Đối với phụ nữ mới phát hiện có thai trong khi đang điều trị kháng vi rút, tiếp tục điều trị TDF, nếu đang điều trị thuốc không phải TDF thì chuyển sang TDF.
2.7.5. Trẻ em
- Chỉ định điều trị VGVR B mạn ở trẻ em cần được xem xét cẩn thận và loại trừ các nguyên nhân khác gây tổn thương gan, bao gồm các bệnh gan di truyền (ví dụ bệnh Wilson...)
- Không chỉ định điều trị ở trẻ < 12 tháng tuổi
- Xem xét chỉ định điều trị theo lưu đồ 1
2.7.6. Người bệnh bị ung thư biểu mô tế bào gan
Điều trị lâu dài bằng ETV hoặc TDF ngay trước, trong và sau khi điều trị HCC.
2.7.7. Người bệnh dùng thuốc ức chế miễn dịch, hóa trị liệu, ghép tạng
- Các trường hợp chuẩn bị ghép tạng, dùng thuốc ức chế miễn dịch, hóa trị liệu phải làm các xét nghiệm sàng lọc nhiễm HBV gồm HBsAg, anti-HBs, anti-HBc. Thuốc điều trị dự phòng tái hoạt HBV gồm TDF, TAF hoặc ETV.
- Các trường hợp dùng thuốc ức chế miễn dịch, hóa trị liệu
Điều trị dự phòng bằng thuốc kháng vi rút khởi đầu càng sớm càng tốt, trước 2 tuần hoặc muộn nhất là cùng lúc với các thuốc ức chế miễn dịch hay hóa trị, tiếp tục duy trì 6-12 tháng (tùy trường hợp) sau khi ngưng thuốc ức chế miễn dịch và hóa trị liệu (Phụ lục 3).
- Trường hợp ghép tạng: dự phòng theo chỉ định ghép tạng.
2.7.8. Đợt bùng phát của viêm gan vi rút B mạn
- Điều trị thuốc kháng vi rút ngay đối với đợt bùng phát VGVR B mạn do có thể dẫn đến bệnh gan mất bù và tử vong. Tư vấn cho người bệnh có thể ghép gan.
- Biểu hiện lâm sàng của đợt bùng phát VGVR B mạn rất thay đổi, có thể từ không triệu chứng cho đến có triệu chứng tương tự viêm gan cấp.
- Chẩn đoán đợt bùng phát VGVR B mạn khi đột ngột tăng ALT > 3 lần mức tăng ban đầu hoặc > 5 lần ULN không do các nguyên nhân khác như rượu, thuốc… ở người bệnh có HBsAg dương tính. Lưu ý tải lượng HBV DNA có thể không tăng thậm chí có thể giảm so với trước.
- Đợt bùng phát VGVR B mạn có thể xảy ra tự phát hoặc khi có yếu tố thuận lợi:
+ Điều trị với các thuốc ức chế miễn dịch hay hóa trị liệu
+ Ngưng thuốc kháng HBV
+ Có bệnh đi kèm gây tổn thương gan và suy yếu hệ miễn dịch
2.7.9. Các trường hợp chưa đề cập trong Hướng dẫn
Cần hội chẩn chuyên môn để quyết định điều trị
3. Theo dõi điều trị
3.1. Chưa có chỉ định điều trị thuốc kháng vi rút
Khám lâm sàng, xét nghiệm công thức máu, AST, ALT mỗi 12-24 tuần; HBeAg và đánh giá xơ hóa gan mỗi 24 - 48 tuần; xem xét đo tải lượng HBV DNA mỗi 24 - 48 tuần và xét nghiệm phát hiện sớm HCC mỗi 12-24 tuần (mục 3.3).
3.2. Điều trị thuốc kháng vi rút
3.2.1. Đang điều trị thuốc kháng vi rút
- Sau tháng điều trị đầu tiên, theo dõi lâm sàng, AST, ALT, creatinin huyết thanh mỗi 2-4 tuần tùy theo diễn tiến bệnh
- Khi bệnh đã ổn định (không có triệu chứng lâm sàng, AST, ALT < 2 lần ULN và có đáp ứng vi rút ban đầu): tái khám mỗi 12 tuần và làm các xét nghiệm công thức máu, AST, ALT, creatinin huyết thanh, HBeAg (nếu HBeAg còn dương tính), anti-HBe (khi đã mất HBeAg); đánh giá xơ hóa gan mỗi 24 - 48 tuần.
- Tải lượng HBV DNA thực hiện ở tuần điều trị thứ 12, 24 và 48, sau đó thực hiện mỗi 24 - 48 tuần hoặc khi ALT tăng không rõ nguyên nhân để đánh giá đáp ứng điều trị và khả năng tái phát HBV hoặc khi người bệnh không tuân thủ điều trị.
- Định lượng HBsAg (hoặc định tính nếu không làm được định lượng) mỗi 24 - 48 tuần để đánh giá khả năng mất HBsAg khi tải lượng HBV DNA dưới ngưỡng và HBeAg âm tính.
- Nếu điều trị bằng IFN hoặc Peg-IFN: theo dõi công thức máu, glucose máu, ure máu, creatinin máu, chức năng tuyến giáp mỗi 4 2 tuần đế phát hiện các tác dụng không mong muốn của thuốc
- Các xét nghiệm khác theo chỉ định lâm sàng.
3.2.2. Đã ngưng điều trị thuốc kháng vi rút
- Khám định kỳ để theo dõi các triệu chứng lâm sàng
- Xét nghiệm mỗi 12 tuần trong ít nhất 1 năm đầu sau khi ngưng thuốc để đánh giá tái phát bao gồm AST, ALT, công thức máu, tải lượng HBV DNA. Sau đó, tiếp tục theo dõi AST, ALT mỗi 12 -24 tuần và tải lượng HBV DNA mỗi 24 - 48 tuần. Xét nghiệm sàng lọc HCC sớm mỗi 12 - 24 tuần.
- Trường hợp sau khi ngừng điều trị Peg-IFN: theo dõi đáp ứng vi rút muộn bằng HBeAg nếu trước đó HBeAg dương tính, định lượng (hoặc định tính) HBsAg và tải lượng HBV DNA mỗi 12 tuần trong thời gian ít nhất 48 tuần sau khi ngưng thuốc, sau đó mỗi 12-24 tuần trong 5 năm tiếp theo.
3.3. Sàng lọc xơ gan và ung thư gan
- Sàng lọc xơ gan và ung thư gan cho tất cả người bệnh nhiễm HBV mạn chưa điều trị, đang điều trị và đã ngưng điều trị thuốc kháng vi rút, đặc biệt ở người có xơ hóa gan F ≥ 3.
- Thực hiện các xét nghiệm công thức máu, AST, ALT và các xét nghiệm đánh giá chức năng gan, xơ hóa gan nếu cần.
- Xét nghiệm phát hiện sớm ung thư gan: AFP và/hoặc AFP-L3, PIVKA-II (DCP) và siêu âm bụng mỗi 12 - 24 tuần.
- Nếu nghi ngờ u gan trên siêu âm hoặc bất thường về xét nghiệm phát hiện sớm ung thư gan hoặc AFP tăng liên tục trong 12 tuần thì chụp cắt lớp vi tính bụng có chất cản quang hoặc cộng hưởng từ bụng có chất tương phản từ.
4. Các trường hợp thất bại điều trị với thuốc kháng virút
4.1. Tiêu chuẩn thất bại điều trị
- Không đáp ứng vi rút ban đầu (Primary non-response): tải lượng HBV DNA giảm < 10 lần sau 12 tuần điều trị kháng vi rút, thường liên quan đến không tuân thủ điều trị.
- Đáp ứng vi rút một phần (Partial virological response): tải lượng HBV DNA giảm > 10 lần nhưng trên ngưỡng phát hiện sau ít nhất 48 tuần điều trị thuốc kháng vi rút ở người bệnh tuân thủ điều trị.
- Bùng phát vi rút (Virological breakthrough): tăng HBV DNA >10 lần so với trị số thấp nhất trong quá trình điều trị hoặc HBV DNA ≥ 100 IU/mL sau khi đáp ứng vi rút đạt mức dưới ngưỡng phát hiện.
* Lưu ý:
- Cần đánh giá tuân thủ điều trị và xem xét các phương pháp đo tải lượng HBV DNA để kiểm tra lại trước khi kết luận thất bại điều trị.
- Việc đánh giá thất bại điều trị để thay đổi hoặc phối hợp thuốc không nên kéo dài quá 4 tuần.
- Nếu có điều kiện nên xác định vi rút đột biến kháng thuốc bằng giải trình tự gen để có hướng xử trí phù hợp.
+ Nếu HBsAg âm tính và anti-HBs <10 IU/ml: tiêm phòng theo lịch;
+ Nếu HBsAg âm tính và anti-HBs ≥ 10 IU/mL: không tiêm phòng theo lịch, không cần thiết xét nghiệm lập lại định kỳ.
2. Phòng lây truyền từ mẹ sang con
- Tiêm vắc xin VGVR B liều sau sinh cho tất cả trẻ em theo chương trình tiêm chủng mở rộng.
- Trẻ sinh ra từ mẹ có HBsAg dương tính: tiêm kháng huyết thanh VGVR B và vắc xin VGVR B trong vòng 24 giờ sau sinh. Nên tiêm cùng thời điểm nhưng ở hai vị trí khác nhau. Sau đó tiêm đầy đủ các liều vắc xin VGVR B cho trẻ theo quy định của chương trình tiêm chủng mở rộng.
- Đối với các trường hợp thai phụ có tải lượng HBV DNA > 200.000 IU/mL (> 106 copies/mL) hoặc HBsAg định lượng > 104 IU/mL, tư vấn điều trị dự phòng lây truyền HBV từ mẹ sang con
+ Dùng TDF từ tuần 24 - 28 của thai kỳ, nếu muộn hơn thì nên bắt đầu ít nhất 4 tuần trước sinh và liên tục đến 4 - 12 tuần sau sinh
+ Theo dõi tình trạng của mẹ gồm triệu chứng lâm sàng, AST, ALT mỗi 4 - 12 tuần, tải lượng HBV DNA trong vòng 24 tuần sau sinh để phát hiện VGVR B bùng phát.
+ Xét nghiệm HBsAg và anti-HBs cho trẻ > 12 tháng tuổi để đánh giá tình trạng nhiễm HBV.
- Không chống chỉ định nuôi con bằng sữa mẹ ở những người mẹ có HBsAg dương tính và mẹ đang sử dụng TDF để điều trị bệnh hoặc điều trị dự phòng
3. Phòng bệnh không đặc hiệu
- Đảm bảo an toàn truyền máu và các chế phẩm của máu
- Không dùng chung kim tiêm và các dụng cụ xuyên chích qua da
- Thực hiện an toàn tình dục
- Tránh tiếp xúc với máu và các dịch tiết của người bệnh nhiễm HBV
- Thực hiện các biện pháp phòng ngừa chuẩn dự phòng các bệnh lây truyền qua đường máu
PHỤ LỤC 1
CHẨN ĐOÁN CÁC GIAI ĐOẠN CỦA NHIỄM HBV MẠN
(Ban hành kèm theo Quyết định số 3310/QĐ-BYT ngày 29 tháng 7 năm 2019 của Bộ trưởng Bộ Y tế)
* * TAF chưa khuyến cáo cho phụ nữ mang thai, được lựa chọn ưu tiên trong các trường hợp: người bệnh > 60 tuổi, loãng xương, suy thận với creatinin crearence (CrCl) ≥ 15ml/phút, chạy thận nhân tạo với CrCl < 15ml/phút.
*** Có thể xem xét chỉ định cho người bệnh muốn điều trị trong thời gian ngắn hạn; người bệnh đồng nhiễm HDV; hoặc người bệnh có tải lượng vi rút thấp và ALT tăng cao, không muốn điều trị dài hạn bằng NAs.
2.6. Thời gian điều trị
2.6.1. Thời gian điều trị với thuốc NAs kéo dài, có thể suốt đời
- Người bệnh xơ gan phải điều trị suốt đời.
- Người bệnh chưa xơ gan: điều trị lâu dài, có thể xem xét ngưng điều trị trong các trường hợp sau đây:
+ VGVR B mạn với HBeAg dương tính: có thể ngưng điều trị sau khi đã điều trị thêm 12 tháng kể từ khi có chuyển đổi huyết thanh HBeAg (HBeAg âm tính, anti-HBe dương tính và tải lượng HBV DNA dưới ngưỡng) hoặc mất HBsAg
+ VGVR B mạn với HBeAg âm tính: có thể ngưng điều trị khi tải lượng HBV DNA dưới ngưỡng và mất HBsAg
+ Nếu không thể đo tải lượng HBV DNA, có thể cân nhắc ngưng thuốc kháng vi rút khi mất HBsAg kéo dài ít nhất 12 tháng trước khi ngưng điều trị (bất kể tình trạng HBeAg)
+ HBcrAg âm tính.
- Chỉ ngưng điều trị khi người bệnh có điều kiện theo dõi định kỳ trong thời gian dài để đánh giá khả năng tái hoạt HBV sau khi ngưng thuốc. Giải thích và tư vấn cho người bệnh nguy cơ bùng phát VGVR B, bệnh gan mất bù và ung thư gan sau khi ngưng điều trị.
2.6.2. Đối với Peg-IFN, thời gian điều trị là 48 tuần
2.7. Điều trị cho một số trường hợp đặc biệt
2.7.1. Đồng nhiễm HBV/HCV
- Xét nghiệm anti-HCV cho tất cả người nhiễm HBV. Nếu anti-HCV dương tính, đo tải lượng HCV RNA hoặc kháng nguyên HCVcAg để chẩn đoán viêm gan vi rút C (VGVR C) mạn.
- Chỉ định điều trị HCV khi người bệnh được chẩn đoán VGVR C mạn.
- Đối với các trường hợp đạt tiêu chuẩn điều trị VGVR B mạn (mục 2.4) điều trị kháng vi rút ngay.
- Các trường hợp đồng nhiễm HBV/HCV chưa đủ tiêu chuẩn để điều trị VGVR B, khi điều trị VGVR C bằng thuốc kháng vi rút trực tiếp (Direct acting antiviral-DAAs) cần theo dõi chặt chẽ AST, ALT và tải lượng HBV DNA mỗi 4 - 8 tuần trong quá trình điều trị và 12 tuần sau khi ngưng DAAs. Khởi động điều trị kháng HBV khi tải lượng HBV DNA tăng hơn 10 lần hoặc HBV DNA trên 1000 IU/ml nếu trước đó chưa phát hiện hoặc không xác định được.
2.7.2. Đồng nhiễm HBV/HIV
Các trường hợp đồng nhiễm HBV/HIV nên được điều trị thuốc kháng HIV (ARV) với phác đồ có TDF hoặc TAF, không phụ thuộc số lượng CD4 và giai đoạn lâm sàng nhiễm HIV. TDF có thể được sử dụng điều trị cho trẻ ≥ 3 tuổi đồng nhiễm HIV/HBV.
2.7.3. Đồng nhiễm HBV/HDV
- Xét nghiệm anti-HDV cho các trường hợp có HBsAg dương tính trong các tình huống sau:
+ Tải lượng HBV DNA thấp và nồng độ ALT cao
+ Nhóm đối tượng nguy cơ cao (nhiễm HIV, tiêm chích ma túy, quan hệ đồng tính nam, mắc bệnh lây truyền qua đường tình dục)
- Người bệnh VGVR B mạn có anti-HDV dương tính cần được xét nghiệm tải lượng HBV DNA và HDV RNA định kỳ
- Tải lượng HDV RNA cao và nồng độ ALT cao: điều trị Peg-IFN x 48 tuần. Xét nghiệm HDV RNA sau điều trị nếu ALT tăng để theo dõi sự tái phát HDV
- Điều trị phối hợp thuốc kháng vi rút B: entecavir hoặc tenofovir (TAF, TDF) nếu tải lượng HBV DNA tăng
2.7.4. Phụ nữ mang thai
- Đối với phụ nữ mang thai có HBsAg dương tính và chưa điều trị kháng vi rút, cần đánh giá các tiêu chuẩn điều trị
+ Nếu đủ tiêu chuẩn: điều trị bằng TDF
+ Nếu không đủ tiêu chuẩn: Theo dõi và điều trị dự phòng lây nhiễm HBV từ mẹ sang con (mục 2, phần IV)
- Đối với phụ nữ đang điều trị viêm gan B mạn muốn có thai, nếu đang điều trị bằng thuốc không phải TDF thì chuyển sang TDF trước khi dự kiến có thai ít nhất 2 tháng.
- Đối với phụ nữ mới phát hiện có thai trong khi đang điều trị kháng vi rút, tiếp tục điều trị TDF, nếu đang điều trị thuốc không phải TDF thì chuyển sang TDF.
2.7.5. Trẻ em
- Chỉ định điều trị VGVR B mạn ở trẻ em cần được xem xét cẩn thận và loại trừ các nguyên nhân khác gây tổn thương gan, bao gồm các bệnh gan di truyền (ví dụ bệnh Wilson...)
- Không chỉ định điều trị ở trẻ < 12 tháng tuổi
- Xem xét chỉ định điều trị theo lưu đồ 1
2.7.6. Người bệnh bị ung thư biểu mô tế bào gan
Điều trị lâu dài bằng ETV hoặc TDF ngay trước, trong và sau khi điều trị HCC.
2.7.7. Người bệnh dùng thuốc ức chế miễn dịch, hóa trị liệu, ghép tạng
- Các trường hợp chuẩn bị ghép tạng, dùng thuốc ức chế miễn dịch, hóa trị liệu phải làm các xét nghiệm sàng lọc nhiễm HBV gồm HBsAg, anti-HBs, anti-HBc. Thuốc điều trị dự phòng tái hoạt HBV gồm TDF, TAF hoặc ETV.
- Các trường hợp dùng thuốc ức chế miễn dịch, hóa trị liệu
Điều trị dự phòng bằng thuốc kháng vi rút khởi đầu càng sớm càng tốt, trước 2 tuần hoặc muộn nhất là cùng lúc với các thuốc ức chế miễn dịch hay hóa trị, tiếp tục duy trì 6-12 tháng (tùy trường hợp) sau khi ngưng thuốc ức chế miễn dịch và hóa trị liệu (Phụ lục 3).
- Trường hợp ghép tạng: dự phòng theo chỉ định ghép tạng.
2.7.8. Đợt bùng phát của viêm gan vi rút B mạn
- Điều trị thuốc kháng vi rút ngay đối với đợt bùng phát VGVR B mạn do có thể dẫn đến bệnh gan mất bù và tử vong. Tư vấn cho người bệnh có thể ghép gan.
- Biểu hiện lâm sàng của đợt bùng phát VGVR B mạn rất thay đổi, có thể từ không triệu chứng cho đến có triệu chứng tương tự viêm gan cấp.
- Chẩn đoán đợt bùng phát VGVR B mạn khi đột ngột tăng ALT > 3 lần mức tăng ban đầu hoặc > 5 lần ULN không do các nguyên nhân khác như rượu, thuốc… ở người bệnh có HBsAg dương tính. Lưu ý tải lượng HBV DNA có thể không tăng thậm chí có thể giảm so với trước.
- Đợt bùng phát VGVR B mạn có thể xảy ra tự phát hoặc khi có yếu tố thuận lợi:
+ Điều trị với các thuốc ức chế miễn dịch hay hóa trị liệu
+ Ngưng thuốc kháng HBV
+ Có bệnh đi kèm gây tổn thương gan và suy yếu hệ miễn dịch
2.7.9. Các trường hợp chưa đề cập trong Hướng dẫn
Cần hội chẩn chuyên môn để quyết định điều trị
3. Theo dõi điều trị
3.1. Chưa có chỉ định điều trị thuốc kháng vi rút
Khám lâm sàng, xét nghiệm công thức máu, AST, ALT mỗi 12-24 tuần; HBeAg và đánh giá xơ hóa gan mỗi 24 - 48 tuần; xem xét đo tải lượng HBV DNA mỗi 24 - 48 tuần và xét nghiệm phát hiện sớm HCC mỗi 12-24 tuần (mục 3.3).
3.2. Điều trị thuốc kháng vi rút
3.2.1. Đang điều trị thuốc kháng vi rút
- Sau tháng điều trị đầu tiên, theo dõi lâm sàng, AST, ALT, creatinin huyết thanh mỗi 2-4 tuần tùy theo diễn tiến bệnh
- Khi bệnh đã ổn định (không có triệu chứng lâm sàng, AST, ALT < 2 lần ULN và có đáp ứng vi rút ban đầu): tái khám mỗi 12 tuần và làm các xét nghiệm công thức máu, AST, ALT, creatinin huyết thanh, HBeAg (nếu HBeAg còn dương tính), anti-HBe (khi đã mất HBeAg); đánh giá xơ hóa gan mỗi 24 - 48 tuần.
- Tải lượng HBV DNA thực hiện ở tuần điều trị thứ 12, 24 và 48, sau đó thực hiện mỗi 24 - 48 tuần hoặc khi ALT tăng không rõ nguyên nhân để đánh giá đáp ứng điều trị và khả năng tái phát HBV hoặc khi người bệnh không tuân thủ điều trị.
- Định lượng HBsAg (hoặc định tính nếu không làm được định lượng) mỗi 24 - 48 tuần để đánh giá khả năng mất HBsAg khi tải lượng HBV DNA dưới ngưỡng và HBeAg âm tính.
- Nếu điều trị bằng IFN hoặc Peg-IFN: theo dõi công thức máu, glucose máu, ure máu, creatinin máu, chức năng tuyến giáp mỗi 4 2 tuần đế phát hiện các tác dụng không mong muốn của thuốc
- Các xét nghiệm khác theo chỉ định lâm sàng.
3.2.2. Đã ngưng điều trị thuốc kháng vi rút
- Khám định kỳ để theo dõi các triệu chứng lâm sàng
- Xét nghiệm mỗi 12 tuần trong ít nhất 1 năm đầu sau khi ngưng thuốc để đánh giá tái phát bao gồm AST, ALT, công thức máu, tải lượng HBV DNA. Sau đó, tiếp tục theo dõi AST, ALT mỗi 12 -24 tuần và tải lượng HBV DNA mỗi 24 - 48 tuần. Xét nghiệm sàng lọc HCC sớm mỗi 12 - 24 tuần.
- Trường hợp sau khi ngừng điều trị Peg-IFN: theo dõi đáp ứng vi rút muộn bằng HBeAg nếu trước đó HBeAg dương tính, định lượng (hoặc định tính) HBsAg và tải lượng HBV DNA mỗi 12 tuần trong thời gian ít nhất 48 tuần sau khi ngưng thuốc, sau đó mỗi 12-24 tuần trong 5 năm tiếp theo.
3.3. Sàng lọc xơ gan và ung thư gan
- Sàng lọc xơ gan và ung thư gan cho tất cả người bệnh nhiễm HBV mạn chưa điều trị, đang điều trị và đã ngưng điều trị thuốc kháng vi rút, đặc biệt ở người có xơ hóa gan F ≥ 3.
- Thực hiện các xét nghiệm công thức máu, AST, ALT và các xét nghiệm đánh giá chức năng gan, xơ hóa gan nếu cần.
- Xét nghiệm phát hiện sớm ung thư gan: AFP và/hoặc AFP-L3, PIVKA-II (DCP) và siêu âm bụng mỗi 12 - 24 tuần.
- Nếu nghi ngờ u gan trên siêu âm hoặc bất thường về xét nghiệm phát hiện sớm ung thư gan hoặc AFP tăng liên tục trong 12 tuần thì chụp cắt lớp vi tính bụng có chất cản quang hoặc cộng hưởng từ bụng có chất tương phản từ.
4. Các trường hợp thất bại điều trị với thuốc kháng virút
4.1. Tiêu chuẩn thất bại điều trị
- Không đáp ứng vi rút ban đầu (Primary non-response): tải lượng HBV DNA giảm < 10 lần sau 12 tuần điều trị kháng vi rút, thường liên quan đến không tuân thủ điều trị.
- Đáp ứng vi rút một phần (Partial virological response): tải lượng HBV DNA giảm > 10 lần nhưng trên ngưỡng phát hiện sau ít nhất 48 tuần điều trị thuốc kháng vi rút ở người bệnh tuân thủ điều trị.
- Bùng phát vi rút (Virological breakthrough): tăng HBV DNA >10 lần so với trị số thấp nhất trong quá trình điều trị hoặc HBV DNA ≥ 100 IU/mL sau khi đáp ứng vi rút đạt mức dưới ngưỡng phát hiện.
* Lưu ý:
- Cần đánh giá tuân thủ điều trị và xem xét các phương pháp đo tải lượng HBV DNA để kiểm tra lại trước khi kết luận thất bại điều trị.
- Việc đánh giá thất bại điều trị để thay đổi hoặc phối hợp thuốc không nên kéo dài quá 4 tuần.
- Nếu có điều kiện nên xác định vi rút đột biến kháng thuốc bằng giải trình tự gen để có hướng xử trí phù hợp.
+ Nếu HBsAg âm tính và anti-HBs <10 IU/ml: tiêm phòng theo lịch;
+ Nếu HBsAg âm tính và anti-HBs ≥ 10 IU/mL: không tiêm phòng theo lịch, không cần thiết xét nghiệm lập lại định kỳ.
2. Phòng lây truyền từ mẹ sang con
- Tiêm vắc xin VGVR B liều sau sinh cho tất cả trẻ em theo chương trình tiêm chủng mở rộng.
- Trẻ sinh ra từ mẹ có HBsAg dương tính: tiêm kháng huyết thanh VGVR B và vắc xin VGVR B trong vòng 24 giờ sau sinh. Nên tiêm cùng thời điểm nhưng ở hai vị trí khác nhau. Sau đó tiêm đầy đủ các liều vắc xin VGVR B cho trẻ theo quy định của chương trình tiêm chủng mở rộng.
- Đối với các trường hợp thai phụ có tải lượng HBV DNA > 200.000 IU/mL (> 106 copies/mL) hoặc HBsAg định lượng > 104 IU/mL, tư vấn điều trị dự phòng lây truyền HBV từ mẹ sang con
+ Dùng TDF từ tuần 24 - 28 của thai kỳ, nếu muộn hơn thì nên bắt đầu ít nhất 4 tuần trước sinh và liên tục đến 4 - 12 tuần sau sinh
+ Theo dõi tình trạng của mẹ gồm triệu chứng lâm sàng, AST, ALT mỗi 4 - 12 tuần, tải lượng HBV DNA trong vòng 24 tuần sau sinh để phát hiện VGVR B bùng phát.
+ Xét nghiệm HBsAg và anti-HBs cho trẻ > 12 tháng tuổi để đánh giá tình trạng nhiễm HBV.
- Không chống chỉ định nuôi con bằng sữa mẹ ở những người mẹ có HBsAg dương tính và mẹ đang sử dụng TDF để điều trị bệnh hoặc điều trị dự phòng
3. Phòng bệnh không đặc hiệu
- Đảm bảo an toàn truyền máu và các chế phẩm của máu
- Không dùng chung kim tiêm và các dụng cụ xuyên chích qua da
- Thực hiện an toàn tình dục
- Tránh tiếp xúc với máu và các dịch tiết của người bệnh nhiễm HBV
- Thực hiện các biện pháp phòng ngừa chuẩn dự phòng các bệnh lây truyền qua đường máu
PHỤ LỤC 1
CHẨN ĐOÁN CÁC GIAI ĐOẠN CỦA NHIỄM HBV MẠN
(Ban hành kèm theo Quyết định số 3310/QĐ-BYT ngày 29 tháng 7 năm 2019 của Bộ trưởng Bộ Y tế)
| Giai đoạn | Tiêu chuẩn |
| VGVR B mạn | - HBsAg (+) ≥ 6 tháng - Tải lượng HBV DNA thay đổi: từ không phát hiện cho đến vài tỷ IU/mL - Chia làm 2 thể HBeAg (+) và HBeAg (-) - Nồng độ ALT/AST bình thường hoặc tăng - Sinh thiết gan có hình ảnh viêm gan man với nhiều mức độ hoại tử hoặc/và xơ hóa gan |
| Nhiễm HBV mạn giai đoạn dung nạp miễn dịch | - HBsAg (+) ≥ 6 tháng - HBeAg (+) - Tải lượng HBV cao (điển hình > 1 triệu IU/mL) - ALT hoặc/và AST bình thường hoặc hơi tăng - Không xơ hóa và tình trạng viêm nhẹ trên sinh thiết gan |
| VGVR B mạn giai đoạn hoạt động | - HBsAg (+) ≥ 6 tháng - Tải lượng HBV DNA > 20.000 IU/mL với HBeAg (+) và > 2.000 IU/mL với HBeAg (-) - Nồng độ ALT hoặc/và AST tăng dai dẳng hoặc tăng từng đợt - Sinh thiết gan có hình ảnh viêm gan mạn với mức độ viêm từ vừa đến nặng kèm theo có xơ hóa gan hoặc không xơ hóa gan |
| VGVR B mạn giai đoạn không hoạt động | - HBsAg (+) ≥ 6 tháng. - HBeAg (-), anti-HBe (+) - HBV DNA < 2.000 IU/mL - Nồng độ ALT hoặc/và AST luôn bình thường - Sinh thiết gan không có tình trạng viêm đáng kể, tuy nhiên, sinh thiết hoặc đánh giá xơ hóa gan bằng các phương pháp không xâm lấn cho thấy có thể có xơ hóa gan ở nhiều mức độ. |
PHỤ LỤC 2
ĐÁNH GIÁ CÁC GIAI ĐOẠN ĐỘ XƠ HÓA GAN
(Ban hành kèm theo Quyết định số 3310/QĐ-BYT ngày 29 tháng 7 năm 2019 của Bộ trưởng Bộ Y tế)
Xơ hóa gan gồm 4 giai đoạn (F0à4) theo phân loại Metavir trên mô học
Các mức độ xơ hóa gan gồm
- Xơ hóa đáng kể (significant fibrosis): F ≥ 2
- Xơ hóa tiến triển (advanced fibrosis): F ≥ 3
- Xơ gan (cirrhosis): F4
1. Đo độ đàn hồi gan (ví dụ Fibroscan)
| F0-1 F2 F3 F4 |
: không xơ hóa gan hoặc xơ hóa nhẹ < 7,0 Kpa : xơ hóa trung bình (vừa) 7,0 - < 9,5 KPa : xơ hóa nặng 9,5 - < 11 KPa : xơ gan ≥ 11 KPa |
2. Chỉ số APRI
| APRI | = | AST x 100/AST (ULN)* |
| Tiểu cầu (109/1) | ||
| F0 - F1 F2 F3 - F4 F4 |
: < 0,5 : 0,5 - < 1 : 1 - < 2,0 : ≥ 2 |
|
* ULN của phòng xét nghiệm
BẢNG ĐIỂM CHILD-PUGH
BẢNG ĐIỂM CHILD-PUGH
| Tiêu chuẩn để đánh giá | 1 điểm | 2 điểm | 3 điểm | |
| Bệnh não gan | Không | Giai đoạn 1-2 | Giai đoạn 3-4 | |
| Cổ trướng | Không | Ít | Nhiều | |
| Bilirubin huyết thanh (mg/dl) | < 2 | 2-3 | > 3 | |
| (µmol/L) | < 35 | 35-50 | > 50 | |
| Albumin huyết thanh (g/dL) | > 3,5 | 2,8-3,5 | < 2,8 | |
| Tỷ lệ Prothrombin (%) | > 64 | 44-64 | < 44 | |
| hay INR | < 1,7 | 1,7-2,3 | > 2,3 | |
| - Child A: 5-6 điểm - Child B: 7-9 điểm - Child C: ≥ 10 điểm |
xơ gan còn bù xơ gan mất bù xơ gan mất bù |
|||
PHỤ LỤC 3
ĐIỀU TRỊ DỰ PHÒNG VIÊM GAN B BÙNG PHÁT KHI ĐIỀU TRỊ CÁC THUỐC ỨC CHẾ MIỄN DỊCH HAY HÓA TRỊ LIỆU
(Ban hành kèm theo Quyết định số 3310/QĐ-BYT ngày 29 tháng 7 năm 2019 của Bộ trưởng Bộ Y tế)
1. Trường hợp nguy cơ cao (nguy cơ tái hoạt viêm gan > 10%)
- Người bệnh dùng thuốc làm suy giảm tế bào B (ví dụ: rituximab, ofatumumab) có HBsAg dương tính hoặc âm tính nhưng anti-HBc dương tính: dự phòng bằng thuốc kháng vi rút ít nhất trong 12 tháng sau khi ngừng điều trị ức chế miễn dịch
- Người bệnh HBsAg dương tính dùng dẫn xuất anthracyline (ví dụ: doxorubicin, epirubicin) hoặc dùng corticosteroids liều trung bình (10-20mg prednisone hàng ngày hoặc tương đương) hoặc liều cao (> 20mg prednisone hàng ngày hoặc tương đương) hàng ngày kéo dài trên 4 tuần: dự phòng bằng thuốc kháng vi rút ít nhất trong 6 tháng sau khi ngừng điều trị ức chế miễn dịch
2. Trường hợp nguy cơ trung bình (nguy cơ tái hoạt viêm gan 1-10%)
- Người bệnh có HBsAg dương tính hoặc âm tính nhưng anti-HBc dương tính dùng thuốc ức chế TNF-cx (ví dụ: etanercept, adalimuma, certolizumb, infliximab) hoặc dùng thuốc ức chế cytokine hoặc integrin khác (ví dụ: abatacept, ustekinumab, natalizumb, vedolizumab) hoặc thuốc ức chế tyrosine kinase (ví dụ: imatinib, nilotinib): dự phòng bằng thuốc kháng vi rút ít nhất trong 6 tháng sau khi ngừng điều trị ức chế miễn dịch
- Người bệnh có HBsAg dương tính dùng liều thấp corticosteroids (< 10mg prednisone/ngày hoặc tương đương) hàng ngày kéo dài hơn 4 tuần. Người bệnh có HBsAg dương tính hoặc âm tính nhưng anti-HBc dương dùng liều corticosteroid vừa phải (10-20mg prednisone/ngày hoặc tương đương) hoặc liều cao (> 20mg prednisone/ngày hoặc tương đương) hàng ngày kéo dài hơn 4 tuần hoặc người bệnh có anti-HBc dương tính có dùng dẫn xuất anthracycline (ví dụ: doxorubicin, epirubicin): dự phòng bằng thuốc kháng vi rút ít nhất trong 6 tháng sau khi ngừng điều trị ức chế miễn dịch.
PHỤ LỤC 4
ĐIỀU CHỈNH LIỀU THUỐC KHÁNG VI RÚT TRÊN NGƯỜI SUY THẬN THEO MỨC LỌC CẦU THẬN (CrCl)
(Ban hành kèm theo Quyết định số 3310/QĐ-BYT ngày 29 tháng 7 năm 2019 của Bộ trưởng Bộ Y tế)
| Thuốc kháng vi rút | Mức lọc cầu thận | Điều chỉnh liều |
| 1. Tenofovir disoproxil fumarate (TDF) | + CrCl ≥ 50 mL/phút + CrCl 30-49 mL/phút + CrCl 10-29 mL/phút + CrCl < 10 mL/phút + Chạy thận |
+ Không cần giảm liều + 300mg mỗi 48 giờ + 300mg mỗi 72 - 96 giờ + Không dùng + 300mg mỗi 7 ngày hoặc uống sau 12 giờ mỗi lần chạy thận |
| 2. Entecavir (ETV) | + CrCl: ≥ 50 mL/phút + CrCl: 30-49 mL/phút + CrCl: 10-29 mL/phút + CrCl < 10 mL/phút, chạy thận |
+ Không cần giảm liều. + 0,25 mg/ngày hoặc 0,5 mg mỗi 48 giờ. + 0,15 mg/ngày hoặc 0,5 mg mỗi 72 giờ. + 0,5 mg mỗi 7 ngày |
| 3. Tenofovir alafenamide (TAF) | Không cần giảm liều đối với các trường hợp suy thận nhẹ, vừa và nặng, hoặc chạy thận. Chưa có dữ liệu trên người suy thận có CrCl <15 ml/phút nhưng chưa chạy thận |
Chỉ những khách hàng đã đăng nhập và mua sản phẩm này mới có thể đưa ra đánh giá.
Danh mục:
Bệnh Nam-Nữ-Nội tiết
Từ khóa:
Viêm gan B - Phác đồ điều trị


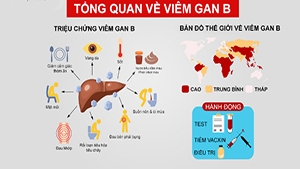

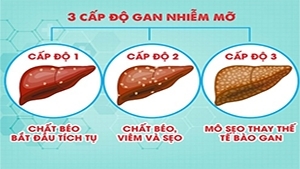
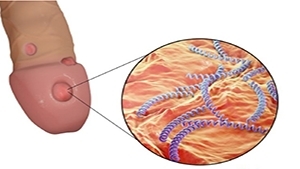



Đánh giá
Chưa có đánh giá nào.