HƯỚNG DẪN CHẨN ĐOÁN VÀ ĐIỀU TRỊ TRÀN MỦ MÀNG PHỔI
1. ĐẠI CƯƠNG
Tràn mủ màng phổi là sự tích tụ mủ trong khoang màng phổi.
Bệnh có thể do nhiều nguyên nhân:
Viêm màng phổi, viêm phổi, áp xe phổi, phẫu thuật lồng ngực, chấn thương, áp xe dưới hoành (áp xe gan, viêm phúc mạc khu trú...) vỡ vào khoang màng phổi hoặc kết hợp nhiều yếu tố gây nên.
Vi khuẩn thường gặp:
Klebsiella pneumoniae, Staphylococcus aureus..., có thể do nấm hoặc amip.
Tràn mủ màng phổi cần phải được chẩn đoán và điều trị sớm, tránh diễn biến xấu hoặc để lại di chứng nặng cho người bệnh.
2. CHẨN ĐOÁN
2.1. Chẩn đoán xác định
2.1.1. Lâm sàng
- Tiền sử bệnh lý trước đó:
Viêm phổi, áp xe phổi, áp xe gan hoặc phẫu thuật lồng ngực...
- Sốt:
Đột ngột sốt cao, dao động.
Số ít trường hợp sốt nhẹ kéo dài, trường hợp này thường xảy ra ở người suy giảm miễn dịch hoặc đã dùng kháng sinh.
- Ho:
Ho khan hoặc khạc đờm.
Có trường hợp ho ra mủ.
Khó thở.
Đau ngực bên tổn thương.
Dấu hiệu mất nước: da khô, đái ít...
- Toàn thân suy sụp, gầy sút, thiếu máu, mặt hốc hác, thể trạng nhiễm trùng.
- Bên tràn mủ màng phổi:
Có thể thấy thành ngực bên bệnh lý phù, kém hoặc không di động, gõ đục, rung thanh giảm hoặc mất, rì rào phế nang giảm.
Nếu có tràn khí kèm theo có thể có gõ đục vùng thấp và gõ vang ở vùng cao, có thể có tràn khí dưới da.
- Chọc thăm dò thấy dịch màng phổi có màu đục, vàng, xanh hoặc màu nâu;
Mùi thối (gợi ý vi khuẩn yếm khí) đôi khi chọc thăm dò không lấy được mủ do tràn mủ đã vách hóa.
2.1.2. Cận lâm sàng
- Công thức máu:
Số lượng bạch cầu tăng, tăng tỷ lệ bạch cầu đa nhân trung tính, có thể có thiếu máu.
- Chụp X-quang lồng ngực: thấy hình ảnh tràn dịch màng phổi.
- Chụp cắt lớp vi tính:
Giúp xác định rõ vị trí, mức độ, tổn thương nhu mô phổi, giúp xác định vị trí và đường vào để dẫn lưu ổ mủ màng phổi đặc biệt trong trường hợp tràn mủ màng phổi khu trú, đa ổ.
- Siêu âm khoang màng phổi:
Thấy hình ảnh tràn dịch màng phổi, dịch tăng tỷ trọng, không đồng nhất, có thể thấy hình ảnh tràn dịch màng phổi với nhiều vách ngăn.
- Xét nghiệm dịch màng phổi:
Tế bào học (nhiều bạch cầu đa nhân, thường > 60%, có tế bào thoái hoá), vi khuẩn học (soi t-ơi, nhuộm gram, cấy dịch màng phổi tìm vi khuẩn gây bệnh và làm kháng sinh đồ).
- Cấy máu tìm vi khuẩn gây bệnh.
2.2. Chẩn đoán phân biệt
- Tràn dịch màng phổi do lao:
Sốt nhẹ về chiều, dịch màng phổi màu vàng chanh, tế bào dịch màng phổi chủ yếu là bạch cầu lympho.
Có thể thấy tổn thương nốt, thâm nhiễm trên phim X-quang phổi.
Chẩn đoán xác định khi có kết quả AFB đờm dương tính, PCR-MTB dịch MP dương tính, và/ hoặc sinh thiết MP thấy tổn thương nang lao...
(Tham khảo thêm bài hướng dẫn chẩn đoán và điều trị TDMP do lao).
- Tràn mủ màng phổi do lao
Là một biến chứng ít gặp đặc trưng bởi mủ màng phổi có chứa nhiều vi khuẩn lao, thường có tổn thương từ nhu mô phổi gần màng phổi hoặc các hang lao thông với màng phổi.
Mủ màng phổi có thể tự do hoặc khu trú.
Tổn thương màng phổi dày dính, vôi hóa, và dày màng xương sườn vùng mủ màng phổi khu trú.
Mủ màng phổi do lao thường có nhiều tế bào lymphô và hay tìm thấy AFB trực tiếp trong dịch mủ màng phổi.
- Tràn dịch màng phổi dịch dưỡng chấp:
Dịch trắng đục như sữa.
Định lượng triglycerid dịch màng phổi > 110 mg/dL (1,24 mmol/L), tỷ lệ triglycerid dịch màng phổi/huyết thanh > 1; tỷ lệ cholesterol dịch màng phổi/cholesterol huyết thanh < 1.
3. ĐIỀU TRỊ
3.1. Nguyên tắc điều trị
- Mủ màng phổi phải được điều trị nội trú tại bệnh viện, ở các đơn vị có khả năng đặt ống dẫn lưu màng phổi.
Các trường hợp nhiễm trùng, nhiễm độc nặng như có sốc nhiễm khuẩn, suy hô hấp phải điều trị tại khoa hồi sức tích cực.
- Dẫn lưu mủ sớm, rửa màng phổi hàng ngày với natriclorua 0,9%, có thể kết hợp bơm streptokinase vào khoang màng phổi nếu có chỉ định.
- Kháng sinh dùng liều cao, phối hợp ít nhất hai loại, đường toàn thân kéo dài 4-6 tuần.
- Đảm bảo dinh dưỡng, bồi phụ nước điện giải.
- Phát hiện và điều trị các ổ nhiễm khuẩn nguyên phát, các bệnh phối hợp nếu có.
- Vật lý trị liệu phục hồi chức năng hô hấp sớm.
3.2. Dẫn lưu mủ
- Chỉ định:
+ Chọc dò thấy dịch mủ.
+ Tế bào dịch màng phổi: có tế bào bạch cầu đa nhân thoái hoá.
+ Vi khuẩn: nhuộm gram thấy hình ảnh vi khuẩn, cấy dịch MP có vi khuẩn.
+ Sinh hóa: pH < 7,2; Glucose < 60 mg/dL.
- Thận trọng trong trường hợp sau:
Rối loạn đông máu nặng, ổ mủ nhỏ, ổ mủ gần trung thất (cần tiến hành dẫn lưu mủ dưới hướng dẫn của máy chụp cắt lớp vi tính lồng ngực nếu có điều kiện).
- Sử dụng ống dẫn lưu 18 - 32F tuỳ từng trường hợp.
Sau khi đặt ống dẫn lưu, hút liên tục với hệ thống dẫn lưu kín áp lực - 20 đến - 40 cm H2O.
Bình dẫn lưu phải được đặt thấp hơn lồng ngực ngay cả khi đang hút dẫn lưu cũng như lúc di chuyển để tránh trào ngược dịch từ bình dẫn lưu vào khoang màng phổi của bệnh nhân.
- Bơm rửa khoang màng phổi qua ống dẫn lưu hàng ngày bằng natriclorua 0,9% cho tới khi dịch hút ra trong (thường rửa khoảng 1500 - 2000 ml).
Không bơm rửa nếu có rò phế quản màng phổi (biểu hiện ho, sặc khi bơm rửa).
- Bơm streptokinase vào khoang màng phổi:
+ Chỉ định:
Khi mủ màng phổi đặc, dẫn lưu kém, hoặc có hình ảnh vách hóa khoang màng phổi.
+ Tiến hành:
Sau khi rửa màng phổi, lấy 100.000 - 300.000 đơn vị streptokinase pha với 100 ml natri clorua 0,9% sau đó bơm vào khoang màng phổi.
Bơm 1 lần/ngày x 5 ngày liên tiếp.
Sau bơm:
Kẹp ống dẫn lưu 2- 4 giờ, sau đó mở kẹp, hút liên tục với hệ thống dẫn lưu kín.
+ Việc bơm các thuốc tiêu sợi huyết vào khoang màng phổi sẽ giúp dẫn lưu mủ dễ dàng hơn.
+ Phải đưa cho người bệnh đã dùng streptokinase thẻ có ghi rõ việc đã dùng streptokinase để lần khác nếu có chỉ định dùng loại thuốc tiêu sợi huyết thì không dùng streptokinase nữa mà dùng loại thuốc khác đề phòng tai biến dị ứng.
- Chỉ định rút ống dẫn lưu khi:
+ X-quang hoặc siêu âm màng phổi không còn dịch.
+ Ống dẫn lưu không còn ra mủ.
+ Bơm rửa thấy dịch trong.
+ Ống dẫn lưu đặt quá 10-14 ngày mà còn mủ: cần thay ống dẫn lưu mới (cấy vi khuẩn đầu ống dẫn lưu).
3.3. Điều trị kháng sinh
- Nguyên tắc dùng kháng sinh:
+ Dùng kháng sinh sớm
+ Phối hợp từ 2 kháng sinh trở lên, theo đường tĩnh mạch hoặc tiêm bắp.
+ Liều cao ngay từ đầu.
+ Sử dụng thuốc ngay sau khi lấy được bệnh phẩm chẩn đoán vi sinh vật.
+ Thay đổi kháng sinh dựa theo diễn biến lâm sàng và kháng sinh đồ nếu có.
+ Thời gian dùng kháng sinh ít nhất 4 tuần (có thể kéo dài đến 6 tuần tuỳ theo lâm sàng và X-quang phổi).
- Các loại kháng sinh có thể dùng như sau:
+ Penicilin G 10 - 50 triệu đơn vị tuỳ theo tình trạng và cân nặng của bệnh nhân, pha truyền tĩnh mạch chia 3 - 4 lần/ngày, kết hợp với 1 kháng sinh nhóm aminoglycosid:
Gentamycin 3-5 mg/kg/ngày tiêm bắp 1 lần hoặc
Amikacin 15 mg/kg/ngày tiêm bắp 1 lần hoặc pha truyền tĩnh mạch trong 250 ml natriclorua 0,9%.
+ Nếu nghi vi khuẩn tiết betalactamase thì thay penicilin G bằng amoxicillin + acid clavunalic hoặc ampicillin + sulbactam, liều dùng 3-6 g/ngày.
+ Nếu nghi ngờ do vi khuẩn gram âm thì dùng cephalosporin thế hệ 3 như cefotaxime 3-6 g/ngày, ceftazidim 3-6 g/ngày; hoặc imipenem kết hợp với kháng sinh nhóm aminoglycosid với liều tương tự như đã nêu ở trên.
+ Nếu nghi ngờ do vi khuẩn yếm khí thì kết hợp nhóm betalactam + acid clavunalic; hoặc ampicillin + sulbactam; hoặc cephalosporin thế hệ 3; hoặc imipenem... với metronidazol liều 1-1,5 g/ngày, truyền tĩnh mạch chia 2-3 lần/ngày, hoặc penicillin G 10-50 triệu đơn vị kết hợp metronidazol 1-1,5 g/ngày truyền tĩnh mạch, hoặc hoặc penicilin G 10-50 triệu đơn vị kết hợp clindamycin 1,8 g/ngày truyền tĩnh mạch.
+ Nếu tràn mủ màng phổi do nhiễm khuẩn mắc phải bệnh viện, khi chưa có kết quả kháng sinh đồ có thể dùng kháng sinh: ceftazidim 3-6 g/ngày chia 3 lần hoặc piperacilin + tazobactam 4,5 g x 3 lần/ngày hoặc imipenem, meropenem kết hợp kháng sinh nhóm aminoglycosid hoặc quinolon, metronidazol.
Điều chỉnh kháng sinh theo diễn biến lâm sàng và kết quả kháng sinh đồ.
+ Nếu nghi ngờ do tụ cầu: oxacillin 6-12 g/ngày hoặc vancomycin 1-2 g/ngày, kết hợp với amikacin khi nghi do tụ cầu kháng thuốc.
+ Nếu do amíp thì dùng metronidazol 1,5 g/ngày, truyền tĩnh mạch chia 3 lần/ngày kết hợp với kháng sinh khác.
+ Chú ý xét nghiệm creatinin máu 2 lần trong một tuần đối với bệnh nhân có sử dụng thuốc nhóm aminoglycosid.
- Đánh giá sau 1 tuần điều trị:
+ Tiến triển tốt:
Hết sốt, hết khó thở.
Lượng mủ ra ống dẫn lưu giảm.
Tổn thương trên X-quang phổi thuyên giảm, tiếp tục kháng sinh cho đủ 4 - 6 tuần.
- Tiến triển không tốt:
+ Còn sốt.
+ Ống dẫn lưu màng phổi ra mủ kéo dài.
+ X-quang phổi không cải thiện.
Thay kháng sinh (dựa vào kết quả cấy vi khuẩn mủ màng phổi và kháng sinh đồ nếu có), tìm các ổ mủ khác trong khoang màng phổi chưa được dẫn lưu.
3.4. Điều trị triệu chứng
- Cho paracetamol nếu có sốt > 38oC (thận trọng ở những BN có tiền sử bệnh lý gan mật).
- Dinh dưỡng: chế độ ăn giàu chất dinh dưỡng.
- Thở oxy khi có suy hô hấp.
- Điều trị sốc nhiễm trùng nếu có.
- Bồi phụ nước, điện giải. Dùng thêm vitamin B1, B6 liều cao nếu có tiền sử nghiện rượu.
3.5. Nội soi can thiệp khoang màng phổi
Những cơ sở có điều kiện nên tiến hành nội soi can thiệp khoang màng phổi sớm để giải phóng ổ mủ, bơm rửa khoang màng phổi, phát hiện và xử lý lỗ dò phế quản - màng phổi và có thể bóc màng phổi qua nội soi.
3.6. Điều trị ngoại khoa
- Khi dùng kháng sinh, dẫn lưu mủ thất bại sau 4-6 tuần.
- Mủ màng phổi có dò phế quản - màng phổi.
- Phẫu thuật bóc vỏ màng phổi khi màng phổi bị dày dính nhiều, gây hạn chế chức năng hô hấp (lâm sàng bệnh nhân khó thở, rối loạn thông khí hạn chế).
3.7. Phục hồi chức năng hô hấp
Tập sớm để mủ thoát ra ngoài dễ dàng hơn và đề phòng dày dính màng phổi về sau.
Có thể thực hiện 1 ngày sau khi đặt ống dẫn lưu màng phổi.
TÀI LIỆU THAM KHẢO
1. Bartlett J.G., Gorbach S.L., Thadepalli H. et al. (1974), “Bacteriology of empyema”, Lancet, 1 (7853); pp.338-340.
2. Colice G.L., Curtis A., Deslauriers J. et al. (2000), “Medical and Surgical Treatment of Parapneumonic Effusions”. Chest; 118; pp.1158-1171.
3. Levinson G.M., Pennington D.W. (2007), “Intrapleural fibrinolytics combined with image-guided chest tube drainage for pleural infection”, Mayo Clin Proc, 82 (4); pp.407-413.
4. Sahn S.A. (2007), “Diagnosis and management of parapneumonic effusions and empyema”, Clin Infect Dis, 45 (11); pp.1480-1486.
5. Tsang K.Y., Leung W.S., Chan V.L., Lin A.W., Chu C.M. (2007), “Complicated parapneumonic effusion and empyema thoracis: microbiology and predictors of adverse outcomes”, Hong Kong Med J, 13 (3); pp178-186.
TIP
Tràn mủ màng phổi là bệnh lý nguy hiểm.
Nếu không được điều trị sớm, bệnh gây suy hô hấp, nhiễm trùng lan rộng, xẹp phổi…
Tràn mủ màng phổi là gì?
Tràn mủ màng phổi (hay viêm mủ màng phổi) là bệnh lý liên quan túi mủ tích tụ ở khoang màng phổi.
Tràn mủ màng phổi tiếng anh gọi là Empyema.
Trong đó, khoang màng phổi là vị trí nằm giữa khoang ngực và mặt ngoài của phổi.
Mủ ở khoang màng phổi là chất lỏng đặc, có màu vàng hoặc xanh, chứa tế bào chết, mô bị hủy, bạch cầu và chất lỏng.
Nếu không điều trị tràn mủ ở màng phổi đúng cách, bệnh lý có thể gây tử vong.
Nguyên nhân gây bệnh tràn mủ ở màng phổi
Tràn mủ màng phổi còn được gọi là viêm mủ màng phổi.
Viêm phổi, nhiễm trùng huyết, chấn thương lồng ngực,… là các nguyên nhân có thể gây tích tụ dịch mủ ở màng phổi.
1. Viêm phổi
Viêm phổi không được điều trị đúng cách sẽ gây tràn dịch mủ ở màng phổi.
Đây là nguyên nhân phổ biến dẫn đến bệnh lý này, chiếm tỷ lệ khoảng 20%.
Khi chữa trị viêm phổi sai cách, vi khuẩn ở phổi có cơ hội lây lan sang màng phổi, chúng tấn công và làm tích tụ dịch mủ ở đây.
2. Nhiễm trùng huyết
Sự xâm nhập của vi khuẩn và các độc tố vào trong máu gây ra nhiễm trùng huyết, làm cơ thể bệnh nhân bị sưng viêm.
Vi khuẩn trong máu có thể di chuyển đến màng phổi, tấn công và làm tràn mủ ở khoang màng phổi.
3. Chấn thương lồng ngực
Chấn thương trực tiếp ở lồng ngực, tai nạn làm gãy xương sườn là nguyên nhân gây tổn thương màng phổi.
Trong tổng số các ca bệnh tràn dịch màng phổi, trường hợp có liên quan đến chấn thương lồng ngực chiếm khoảng 30%.
4. Phẫu thuật lồng ngực
Bất kỳ dạng phẫu thuật lồng ngực nào cũng đều có nguy cơ gây tràn dịch màng phổi có mủ.
Đặc biệt, các trường hợp không kiểm soát tốt yếu tố vô trùng, nguy cơ gây tràn mủ ở khoang màng phổi càng cao.
5. Bệnh lý liên quan hệ miễn dịch
Một số bệnh lý liên quan đến khả năng miễn dịch như HIV/AIDS, ung thư,… khiến cơ thể suy yếu, không đủ khả năng chống lại tác nhân gây bệnh.
Vì vậy, người mắc bệnh liên quan miễn dịch dễ bị tràn mủ màng phổi hơn người khỏe mạnh.
6. Các bệnh viêm khác của phổi
Ngoài viêm phổi, các bệnh lý khác liên quan đến phổi cũng có thể gây tràn dịch mủ ở màng phổi như bệnh lao, viêm phế mạc, COPD – bệnh phổi tắc nghẽn mãn tính,…
Bệnh phổi càng nặng, tỷ lệ bị tràn dịch màng phổi có mủ càng cao.
Triệu chứng điển hình của bệnh tràn dịch màng phổi có mủ
Những triệu chứng lâm sàng tràn mủ màng phổi bao gồm:
1. Khó thở và thở nhanh
Tình trạng tràn dịch mủ làm hẹp không gian khoang màng phổi, phổi sẽ khó mở rộng khi bệnh nhân hít vào, thở ra.
Bệnh nhân cảm thấy khó thở, phải thở nhanh để tăng lượng oxy đi vào cơ thể.
2. Đau ngực
Bệnh tràn dịch màng phổi gây ra những cơn đau thắt ở ngực, đặc biệt đau khi bệnh nhân hít thở sâu hoặc ho, hắt hơi.
Ở những trường hợp nghiêm trọng, cơn đau có thể lan xuống lưng hoặc vai.
Khoang màng phổi bị tràn dịch mủ ở bên nào thì vai bên đó sẽ bị đau.
3. Sốt cao và ớn lạnh
Sốt cao và ớn lạnh là triệu chứng lâm sàng của tràn mủ màng phổi.
Người bệnh viêm mủ màng phổi do nhiễm trùng máu rất dễ gặp phải triệu chứng này.
Bệnh nhân có thể bị sốt theo 2 dạng:
Sốt cao đột ngột hay sốt nhẹ trong nhiều ngày liên tiếp.
Người có hệ miễn dịch yếu hoặc đang dùng thuốc kháng sinh sẽ thường bị sốt trong nhiều ngày.
4. Ho
Ho khan hoặc ho có đờm là triệu chứng thường thấy ở các bệnh lý liên quan đến phổi, trong đó có bệnh tràn mủ màng phổi.
Mức độ nghiêm trọng, bệnh nhân có thể ho ra máu.
5. Mệt mỏi và suy nhược chung
Bệnh nhân bị viêm mủ màng phổi có vẻ mặt hốc hác, thiếu sức sống do mệt mỏi, suy nhược cơ thể kéo dài.
Tình trạng khó thở và nhiễm trùng có thể làm cho khoang ngực bị phồng lên rõ rệt.
Bệnh nhân còn bị thiếu máu, sụt cân, tiểu tiện ít, da khô do mất nước,…
Tràn mủ màng phổi có lây không?
Không.
Bệnh viêm mủ màng phổi không phải là bệnh lây nhiễm.
Một vài bệnh liên quan đến phổi là nguyên nhân gây tràn dịch màng phổi thì có thể lây nhiễm như viêm phổi, bệnh lao,…
Đối tượng nguy cơ mắc tràn mủ màng phổi
Bất kỳ ai cũng có thể bị viêm mủ màng phổi.
Người trên 70 tuổi.
Người đã từng thực hiện phẫu thuật ở vùng ngực.
Người mắc các bệnh mãn tính như viêm phổi, tiểu đường, phổi tắc nghẽn COPD, giãn phế quản,…
Người từng sử dụng thuốc qua đường tĩnh mạch (bằng cách tiêm).
Người thường xuyên có thói quen gây hại cho hệ hô hấp như hút thuốc lá, sử dụng thuốc cấm, uống nhiều bia rượu…
Người mắc bệnh về tai mũi họng hoặc răng miệng có tỷ lệ bị tràn dịch màng phổi cao.
So với phụ nữ, đàn ông có nguy cơ bị tràn dịch màng phổi có mủ cao hơn nhiều lần.
Chẩn đoán tràn mủ màng phổi
Thăm khám, chẩn đoán là việc làm cần thiết, qua đó có phương pháp chính xác và an toàn để điều trị tràn mủ màng phổi.
Bác sĩ sẽ cần chẩn đoán lâm sàng và cận lâm sàng (như xét nghiệm máu, xét nghiệm dịch màng phổi, chụp X-quang ngực, siêu âm lồng ngực, chụp CT…).
1. Chẩn đoán lâm sàng
Đầu tiên, bác sĩ sẽ tìm hiểu tiền sử bệnh lý có liên quan đến viêm mủ màng phổi.
Bệnh nhân cần khám sức khỏe để xác định triệu chứng điển hình của bệnh, xác định vùng phổi có khả năng cao bị tụ mủ.
Nếu tại vùng phổi có nguy cơ tụ mủ phát hiện dịch mủ có màu vàng hoặc xanh, bác sĩ sẽ kết luận là bệnh tràn mủ màng phổi.
2. Xét nghiệm máu
Xét nghiệm máu là một trong những cách chẩn đoán bệnh tràn dịch màng phổi có mủ.
Bác sĩ sẽ lấy máu từ tĩnh mạch ở cánh tay của bệnh nhân, thực hiện xét nghiệm huyết học và Protein C phản ứng (CRP).
Nếu tỷ lệ bạch cầu đa nhân trung tính tăng, bác sĩ sẽ kết luận bệnh nhân mắc bệnh viêm mủ màng phổi.
Ngoài ra, bác sĩ cũng có thể thực hiện cấy máu ngoại vi cho bệnh nhân.
Nếu kết quả là dương tính, có biểu hiện của nhiễm trùng máu, khoảng 15% bệnh nhân sẽ bị tràn mủ màng phổi.
3. Xét nghiệm dịch màng phổi
Xét nghiệm dịch màng phổi nhằm mục đích kiểm tra mẫu dịch tích tụ trong khoang màng phổi.
Bác sĩ sẽ sử dụng thủ thuật chọc màng phổi để lấy dịch mủ ra kiểm tra.
Qua đó, bác sĩ xác định được nguyên nhân hình thành dịch và phân loại đó là dịch thấm hay dịch tiết.
Chọc màng phổi cũng là cách để cải thiện triệu chứng của bệnh, vì giúp làm tăng thể tích trao đổi khí trong khoang màng phổi.
Trong trường hợp bác sĩ nghi ngờ phổi bệnh nhân bị viêm nhiễm, dịch ở khoang màng phổi sẽ được đem đi nuôi cấy vi trùng, xét nghiệm PCR.
Kết quả có được giúp bác sĩ xác định nguyên nhân gây bệnh.
Nếu nghi ngờ tràn dịch khoang màng phổi bởi nguyên nhân ác tính, bác sĩ sẽ nhuộm soi tế bào, phân tích tế bào bên dưới kính hiển vi.
4. X-quang ngực
Chụp X-quang ngực là cách chẩn đoán cận lâm sàng cho nhiều bệnh lý, trong đó có tràn mủ màng phổi, nhưng kết quả không chính xác hoàn toàn.
Qua kết quả chụp X-quang phổi, một vài vị trí trong khoang phổi có thể bị che bởi xương sườn hoặc cơ hoành.
Riêng với khoang màng phổi không bị che có chứa dịch, thể hiện rõ sự ngăn cách giữa khí và chất lỏng, chính là dấu hiệu viêm mủ màng phổi.
Nhưng còn phải tùy thuộc vào kích thước của dịch tràn, kết quả phim chụp X-quang có thể rõ hoặc không.
5. Siêu âm lồng ngực
So với chụp X-quang, siêu âm lồng ngực mang lại kết quả chẩn đoán tràn dịch màng phổi có tỷ lệ chính xác cao hơn.
Kết quả siêu âm có khả năng phân biệt các mô mềm trong khoang màng phổi và dịch màng phổi.
Siêu âm hỗ trợ quá trình đặt ống dẫn lưu màng phổi diễn ra suôn sẻ hơn, giảm rủi ro làm thủng màng phổi và tràn không khí vào trong.
6. Chụp CT
Chụp CT ngực được chỉ định trong trường hợp kết quả chụp X-quang và siêu âm còn mơ hồ.
Nếu bệnh nhân bị viêm mủ màng phổi, kết quả chụp CT sẽ cho thấy màng phổi bị dày lên (xuất hiện khoảng 80-100% ở các ca mắc bệnh).
Kết quả còn chỉ ra dấu hiệu màng phổi bị phân tách.
Chụp CT ngực cũng là phương pháp giúp bác sĩ phân biệt khối áp xe phổi và màng phổi nhiễm trùng.
Cách điều trị tràn mủ màng phổi
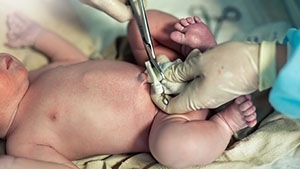
1. Dẫn lưu màng phổi
Dẫn lưu màng phổi là cách để loại bỏ ổ mủ ra khỏi khoang màng phổi, thường được thực hiện ở giai đoạn đầu của bệnh.
Trước tiên, bác sĩ tiêm thuốc gây tê ở vị trí cần đặt ống dẫn lưu.
Tiếp theo, bác sĩ đặt ống dẫn lưu làm từ nhựa mềm, có kích thước từ khoảng 6mm để dẫn mủ chảy ra ngoài.
Kích thước chính xác của ống dẫn lưu sẽ tùy thuộc vào thể trạng của bệnh nhân và lượng mủ.
2. Sử dụng thuốc kháng sinh
Trường hợp bị tràn mủ màng phổi mức độ nhẹ, bệnh nhân có thể sử dụng thuốc kháng sinh để điều trị như Amoxicillin-Clavulanate, Piperacillin-Tazobactam, Imipenem… hoặc Penicillin, Gentamicin, Amikacin, Cephalosporin…
Thời gian điều trị tràn mủ màng phổi bằng thuốc kháng sinh sẽ kéo dài khoảng 4-6 tuần. Người bệnh cần sử dụng thuốc kháng sinh theo chỉ định của bác sĩ về loại thuốc, liều lượng sử dụng… để có được hiệu quả điều trị cao nhất.
3. Chăm sóc hỗ trợ
Ngoài liệu pháp chuyên sâu, bệnh nhân đang điều trị tràn mủ màng phổi còn cần được chăm sóc, hỗ trợ dinh dưỡng.
Đây là cách để bệnh nhân nhanh chóng lấy lại thể lực, nâng cao hệ miễn dịch, chống lại nhiễm trùng.
4. Điều trị ngoại khoa
Chỉ tiến hành điều trị ngoại khoa cho bệnh nhân khi dẫn lưu mủ màng phổi và sử dụng thuốc kháng sinh không thành công sau 4-6 tuần.
Nếu khả năng hít thở của bệnh nhân đặc biệt khó khăn, cần phải phẫu thuật, được áp dụng cho bệnh nhân bị tràn dịch màng phổi cấp tính.
Mục đích là để dẫn lưu mủ khỏi khoang màng phổi và mở rộng diện tích phổi.
Biến chứng nguy hiểm của tràn mủ màng phổi
Nếu không chữa trị kịp thời và đúng cách, viêm mủ màng phổi sẽ dẫn đến nhiều biến chứng nguy hiểm.
1. Suy hô hấp
Ổ mủ tích tụ ở khoang màng phổi gây cản trở quá trình lưu thông của không khí trong phổi, làm người bệnh khó thở.
Một số trường hợp dẫn đến tình trạng suy hô hấp, cần cấp cứu nhanh chóng.
2. Nhiễm trùng lan rộng
Khi không điều trị kịp lúc, vi khuẩn trú ngụ trong khoang màng phổi sẽ lây lan sang các bộ phận khác.
Chúng có thể tấn công gây nhiễm trùng máu, nghiêm trọng hơn là viêm nội tâm mạc.
3. Xẹp phổi
Túi mủ hình thành ở khoang màng phổi tạo áp lực chèn ép phổi, làm cản trở quá trình giãn nở của phổi khi hô hấp, gây xẹp phổi.
4. Hình thành túi mủ khó tiêu
Biến chứng này có tên khoa học là Empyema Necessitatis, thuật ngữ chỉ túi mủ nằm bên ngoài lồng ngực.
Hiện tượng này xảy ra khi ổ mủ phát triển xuyên qua màng phổi.
5. Sẹo màng phổi
Không điều trị kịp thời bệnh tràn mủ màng phổi sẽ để lại sẹo trên màng phổi.
Sẹo màng phổi không ảnh hưởng thẩm mỹ, nhưng làm cho người bệnh hô hấp khó khăn trong tương lai.
Phòng ngừa tràn mủ màng phổi
Giữ ấm cổ và ngực, nhất là trong mùa lạnh.
Hạn chế hoặc từ bỏ thói quen hút thuốc lá, sử dụng chất kích thích.
Chữa dứt điểm các bệnh có liên quan phổi hoặc ổ nhiễm trùng ở răng hàm mặt, họng, mũi,…
Tiêm vaccine phòng cúm cho những người mắc bệnh phổi mãn tính, bệnh nhân tim mạch, người trên 70 tuổi, hoặc người đã từng phẫu thuật lồng ngực.
TIP 2
Nguyên nhân gây tràn mủ màng phổi
Tràn mủ màng phổi, hay còn được gọi là empyema, là một tình trạng y tế nghiêm trọng, xảy ra khi mủ tích tụ trong khoảng giữa màng phổi và lồng ngực.
Mủ là một tập hợp của tế bào bạch cầu, tế bào chết, mô bị hủy và chất lỏng, tạo thành một chất dày và thường có màu vàng hoặc xanh.
Sự tích tụ này không chỉ gây ra đau đớn mà còn cản trở quá trình hô hấp bình thường, dẫn đến khó thở và mệt mỏi.
Tràn mủ màng phổi là một tình trạng bệnh lý nghiêm trọng và có thể gây ra nhiều biến chứng sức khỏe, với nguyên nhân chủ yếu đến từ các nhiễm trùng đường hô hấp.
Một số nguyên nhân chính gây ra tình trạng tràn mủ màng phổi bạn cần lưu ý:
Viêm phổi:
Đây là nguyên nhân phổ biến nhất gây tràn mủ màng phổi.
Khi viêm phổi không được điều trị đúng cách, nhiễm trùng có thể lan rộng từ phổi sang màng phổi, tạo điều kiện cho mủ hình thành.
Nhiễm trùng huyết:
Các vi khuẩn từ nhiễm trùng khác trong cơ thể có thể lây lan qua máu đến màng phổi, dẫn đến sự tích tụ của mủ.
Chấn thương lồng ngực:
Các chấn thương như gãy xương sườn hoặc thương tích trực tiếp đến ngực có thể gây tổn thương cho màng phổi và dẫn đến tràn mủ.
Phẫu thuật lồng ngực:
Bất kỳ cuộc phẫu thuật nào can thiệp vào lồng ngực cũng có nguy cơ gây ra nhiễm trùng màng phổi sau phẫu thuật, làm tăng nguy cơ phát triển thành tràn mủ.
Bệnh lý liên quan đến miễn dịch:
Các tình trạng y tế như HIV/AIDS hoặc các liệu pháp ức chế miễn dịch khác có thể làm suy yếu hệ thống miễn dịch của cơ thể, làm tăng nguy cơ và mức độ nghiêm trọng của nhiễm trùng màng phổi.
Các bệnh viêm khác của phổi:
Bệnh lao, viêm phổi do vi khuẩn Mycoplasma và các vi khuẩn khác có thể dẫn đến tràn mủ màng phổi như một biến chứng nặng của các tình trạng viêm nhiễm này.
Triệu chứng và biến chứng tràn mủ màng phổi
Khó thở và thở nhanh:
Do mủ tích tụ, không gian cho phổi mở rộng khi hít vào bị hạn chế, dẫn đến khó thở.
Đau ngực:
Cơn đau thường tăng lên khi người bệnh hít sâu hoặc ho.
Đau có thể lan ra phần lưng hoặc vai cùng bên.
Sốt cao và ớn lạnh:
Sốt là dấu hiệu phổ biến của nhiễm trùng và trong trường hợp tràn mủ màng phổi, người bệnh có thể gặp phải sốt cao đột ngột kèm theo ớn lạnh.
Ho:
Ho có thể kèm theo đờm và trong một số trường hợp, đờm có thể có lẫn máu.
Mệt mỏi và suy nhược chung:
Tình trạng nhiễm trùng và khó thở khiến cơ thể mệt mỏi và suy nhược.
Những biến chứng nguy hiểm của tràn mủ màng phổi bao gồm:
Suy hô hấp:
Mủ tích tụ ngăn cản sự trao đổi khí bình thường, có thể dẫn đến suy hô hấp cấp tính, đòi hỏi can thiệp y tế khẩn cấp.
Nhiễm trùng lan rộng:
Nếu không được điều trị, nhiễm trùng có thể lan sang các bộ phận khác của cơ thể, gây ra nhiễm trùng huyết hoặc viêm nội tâm mạc.
Xẹp phổi:
Mủ tích tụ có thể gây áp lực lên phổi, khiến phổi không thể giãn nở hoàn toàn, dẫn đến xẹp phổi.
Hình thành túi mủ khó tiêu (empyema necessitans):
Mủ có thể xuyên qua màng phổi và hình thành một túi mủ bên ngoài lồng ngực.
Sẹo màng phổi (fibrothorax):
Nếu mủ không được điều trị kịp thời, màng phổi có thể bị sẹo, ảnh hưởng đến khả năng hô hấp lâu dài của người bệnh.
Cách điều trị tràn mủ màng phổi
Dẫn lưu màng phổi:
Việc dẫn lưu mủ màng phổi là bước đầu tiên và quan trọng nhất trong điều trị tràn mủ màng phổi.
Bác sĩ sẽ chọn kích thước ống dẫn lưu phù hợp, thường từ 18 - 36F, tùy thuộc vào lượng mủ và tình trạng cụ thể của bệnh nhân.
Ống dẫn lưu được đặt vào khoang màng phổi, đảm bảo áp lực âm từ -20 đến -40cm nước để hút mủ liên tục và hiệu quả.
Để duy trì hiệu quả điều trị, bệnh nhân có thể cần rửa màng phổi hàng ngày bằng dung dịch natri clorua 0,9% qua ống dẫn lưu, cho đến khi dịch hút ra trở nên trong và không còn mủ.
Một trong những lợi ích chính của phương pháp dẫn lưu màng phổi là khả năng nhanh chóng giảm bớt các triệu chứng đau và khó thở, đồng thời ngăn ngừa các biến chứng nghiêm trọng hơn như nhiễm trùng lan rộng hoặc suy hô hấp.
Sử dụng kháng sinh:
Điều trị kháng sinh là một phần không thể thiếu trong quá trình điều trị tràn mủ màng phổi.
Các bác sĩ sẽ lựa chọn liều kháng sinh cao và kết hợp ít nhất hai loại kháng sinh để chiến đấu chống lại nhiễm trùng.
Các loại kháng sinh thường được sử dụng bao gồm Penicilin G, các nhóm aminoglycosid như Gentamicin hoặc Amikacin, và cephalosporin thế hệ thứ ba như cefotaxim.
Thời gian điều trị bằng thuốc kháng sinh thường kéo dài từ 4 đến 6 tuần, tùy thuộc vào tình trạng lâm sàng và kết quả X-quang phổi của bệnh nhân.
Chăm sóc hỗ trợ:
Ngoài việc điều trị trực tiếp, việc đảm bảo dinh dưỡng và bồi phụ nước điện giải là hết sức quan trọng để hỗ trợ sức khỏe tổng thể của bệnh nhân.
Điều này giúp cơ thể phục hồi nhanh chóng và tăng cường hệ miễn dịch để chống lại nhiễm trùng.
1. ĐẠI CƯƠNG
Tràn mủ màng phổi là sự tích tụ mủ trong khoang màng phổi.
Bệnh có thể do nhiều nguyên nhân:
Viêm màng phổi, viêm phổi, áp xe phổi, phẫu thuật lồng ngực, chấn thương, áp xe dưới hoành (áp xe gan, viêm phúc mạc khu trú...) vỡ vào khoang màng phổi hoặc kết hợp nhiều yếu tố gây nên.
Vi khuẩn thường gặp:
Klebsiella pneumoniae, Staphylococcus aureus..., có thể do nấm hoặc amip.
Tràn mủ màng phổi cần phải được chẩn đoán và điều trị sớm, tránh diễn biến xấu hoặc để lại di chứng nặng cho người bệnh.
2. CHẨN ĐOÁN
2.1. Chẩn đoán xác định
2.1.1. Lâm sàng
- Tiền sử bệnh lý trước đó:
Viêm phổi, áp xe phổi, áp xe gan hoặc phẫu thuật lồng ngực...
- Sốt:
Đột ngột sốt cao, dao động.
Số ít trường hợp sốt nhẹ kéo dài, trường hợp này thường xảy ra ở người suy giảm miễn dịch hoặc đã dùng kháng sinh.
- Ho:
Ho khan hoặc khạc đờm.
Có trường hợp ho ra mủ.
Khó thở.
Đau ngực bên tổn thương.
Dấu hiệu mất nước: da khô, đái ít...
- Toàn thân suy sụp, gầy sút, thiếu máu, mặt hốc hác, thể trạng nhiễm trùng.
- Bên tràn mủ màng phổi:
Có thể thấy thành ngực bên bệnh lý phù, kém hoặc không di động, gõ đục, rung thanh giảm hoặc mất, rì rào phế nang giảm.
Nếu có tràn khí kèm theo có thể có gõ đục vùng thấp và gõ vang ở vùng cao, có thể có tràn khí dưới da.
- Chọc thăm dò thấy dịch màng phổi có màu đục, vàng, xanh hoặc màu nâu;
Mùi thối (gợi ý vi khuẩn yếm khí) đôi khi chọc thăm dò không lấy được mủ do tràn mủ đã vách hóa.
2.1.2. Cận lâm sàng
- Công thức máu:
Số lượng bạch cầu tăng, tăng tỷ lệ bạch cầu đa nhân trung tính, có thể có thiếu máu.
- Chụp X-quang lồng ngực: thấy hình ảnh tràn dịch màng phổi.
- Chụp cắt lớp vi tính:
Giúp xác định rõ vị trí, mức độ, tổn thương nhu mô phổi, giúp xác định vị trí và đường vào để dẫn lưu ổ mủ màng phổi đặc biệt trong trường hợp tràn mủ màng phổi khu trú, đa ổ.
- Siêu âm khoang màng phổi:
Thấy hình ảnh tràn dịch màng phổi, dịch tăng tỷ trọng, không đồng nhất, có thể thấy hình ảnh tràn dịch màng phổi với nhiều vách ngăn.
- Xét nghiệm dịch màng phổi:
Tế bào học (nhiều bạch cầu đa nhân, thường > 60%, có tế bào thoái hoá), vi khuẩn học (soi t-ơi, nhuộm gram, cấy dịch màng phổi tìm vi khuẩn gây bệnh và làm kháng sinh đồ).
- Cấy máu tìm vi khuẩn gây bệnh.
2.2. Chẩn đoán phân biệt
- Tràn dịch màng phổi do lao:
Sốt nhẹ về chiều, dịch màng phổi màu vàng chanh, tế bào dịch màng phổi chủ yếu là bạch cầu lympho.
Có thể thấy tổn thương nốt, thâm nhiễm trên phim X-quang phổi.
Chẩn đoán xác định khi có kết quả AFB đờm dương tính, PCR-MTB dịch MP dương tính, và/ hoặc sinh thiết MP thấy tổn thương nang lao...
(Tham khảo thêm bài hướng dẫn chẩn đoán và điều trị TDMP do lao).
- Tràn mủ màng phổi do lao
Là một biến chứng ít gặp đặc trưng bởi mủ màng phổi có chứa nhiều vi khuẩn lao, thường có tổn thương từ nhu mô phổi gần màng phổi hoặc các hang lao thông với màng phổi.
Mủ màng phổi có thể tự do hoặc khu trú.
Tổn thương màng phổi dày dính, vôi hóa, và dày màng xương sườn vùng mủ màng phổi khu trú.
Mủ màng phổi do lao thường có nhiều tế bào lymphô và hay tìm thấy AFB trực tiếp trong dịch mủ màng phổi.
- Tràn dịch màng phổi dịch dưỡng chấp:
Dịch trắng đục như sữa.
Định lượng triglycerid dịch màng phổi > 110 mg/dL (1,24 mmol/L), tỷ lệ triglycerid dịch màng phổi/huyết thanh > 1; tỷ lệ cholesterol dịch màng phổi/cholesterol huyết thanh < 1.
3. ĐIỀU TRỊ
3.1. Nguyên tắc điều trị
- Mủ màng phổi phải được điều trị nội trú tại bệnh viện, ở các đơn vị có khả năng đặt ống dẫn lưu màng phổi.
Các trường hợp nhiễm trùng, nhiễm độc nặng như có sốc nhiễm khuẩn, suy hô hấp phải điều trị tại khoa hồi sức tích cực.
- Dẫn lưu mủ sớm, rửa màng phổi hàng ngày với natriclorua 0,9%, có thể kết hợp bơm streptokinase vào khoang màng phổi nếu có chỉ định.
- Kháng sinh dùng liều cao, phối hợp ít nhất hai loại, đường toàn thân kéo dài 4-6 tuần.
- Đảm bảo dinh dưỡng, bồi phụ nước điện giải.
- Phát hiện và điều trị các ổ nhiễm khuẩn nguyên phát, các bệnh phối hợp nếu có.
- Vật lý trị liệu phục hồi chức năng hô hấp sớm.
3.2. Dẫn lưu mủ
- Chỉ định:
+ Chọc dò thấy dịch mủ.
+ Tế bào dịch màng phổi: có tế bào bạch cầu đa nhân thoái hoá.
+ Vi khuẩn: nhuộm gram thấy hình ảnh vi khuẩn, cấy dịch MP có vi khuẩn.
+ Sinh hóa: pH < 7,2; Glucose < 60 mg/dL.
- Thận trọng trong trường hợp sau:
Rối loạn đông máu nặng, ổ mủ nhỏ, ổ mủ gần trung thất (cần tiến hành dẫn lưu mủ dưới hướng dẫn của máy chụp cắt lớp vi tính lồng ngực nếu có điều kiện).
- Sử dụng ống dẫn lưu 18 - 32F tuỳ từng trường hợp.
Sau khi đặt ống dẫn lưu, hút liên tục với hệ thống dẫn lưu kín áp lực - 20 đến - 40 cm H2O.
Bình dẫn lưu phải được đặt thấp hơn lồng ngực ngay cả khi đang hút dẫn lưu cũng như lúc di chuyển để tránh trào ngược dịch từ bình dẫn lưu vào khoang màng phổi của bệnh nhân.
- Bơm rửa khoang màng phổi qua ống dẫn lưu hàng ngày bằng natriclorua 0,9% cho tới khi dịch hút ra trong (thường rửa khoảng 1500 - 2000 ml).
Không bơm rửa nếu có rò phế quản màng phổi (biểu hiện ho, sặc khi bơm rửa).
- Bơm streptokinase vào khoang màng phổi:
+ Chỉ định:
Khi mủ màng phổi đặc, dẫn lưu kém, hoặc có hình ảnh vách hóa khoang màng phổi.
+ Tiến hành:
Sau khi rửa màng phổi, lấy 100.000 - 300.000 đơn vị streptokinase pha với 100 ml natri clorua 0,9% sau đó bơm vào khoang màng phổi.
Bơm 1 lần/ngày x 5 ngày liên tiếp.
Sau bơm:
Kẹp ống dẫn lưu 2- 4 giờ, sau đó mở kẹp, hút liên tục với hệ thống dẫn lưu kín.
+ Việc bơm các thuốc tiêu sợi huyết vào khoang màng phổi sẽ giúp dẫn lưu mủ dễ dàng hơn.
+ Phải đưa cho người bệnh đã dùng streptokinase thẻ có ghi rõ việc đã dùng streptokinase để lần khác nếu có chỉ định dùng loại thuốc tiêu sợi huyết thì không dùng streptokinase nữa mà dùng loại thuốc khác đề phòng tai biến dị ứng.
- Chỉ định rút ống dẫn lưu khi:
+ X-quang hoặc siêu âm màng phổi không còn dịch.
+ Ống dẫn lưu không còn ra mủ.
+ Bơm rửa thấy dịch trong.
+ Ống dẫn lưu đặt quá 10-14 ngày mà còn mủ: cần thay ống dẫn lưu mới (cấy vi khuẩn đầu ống dẫn lưu).
3.3. Điều trị kháng sinh
- Nguyên tắc dùng kháng sinh:
+ Dùng kháng sinh sớm
+ Phối hợp từ 2 kháng sinh trở lên, theo đường tĩnh mạch hoặc tiêm bắp.
+ Liều cao ngay từ đầu.
+ Sử dụng thuốc ngay sau khi lấy được bệnh phẩm chẩn đoán vi sinh vật.
+ Thay đổi kháng sinh dựa theo diễn biến lâm sàng và kháng sinh đồ nếu có.
+ Thời gian dùng kháng sinh ít nhất 4 tuần (có thể kéo dài đến 6 tuần tuỳ theo lâm sàng và X-quang phổi).
- Các loại kháng sinh có thể dùng như sau:
+ Penicilin G 10 - 50 triệu đơn vị tuỳ theo tình trạng và cân nặng của bệnh nhân, pha truyền tĩnh mạch chia 3 - 4 lần/ngày, kết hợp với 1 kháng sinh nhóm aminoglycosid:
Gentamycin 3-5 mg/kg/ngày tiêm bắp 1 lần hoặc
Amikacin 15 mg/kg/ngày tiêm bắp 1 lần hoặc pha truyền tĩnh mạch trong 250 ml natriclorua 0,9%.
+ Nếu nghi vi khuẩn tiết betalactamase thì thay penicilin G bằng amoxicillin + acid clavunalic hoặc ampicillin + sulbactam, liều dùng 3-6 g/ngày.
+ Nếu nghi ngờ do vi khuẩn gram âm thì dùng cephalosporin thế hệ 3 như cefotaxime 3-6 g/ngày, ceftazidim 3-6 g/ngày; hoặc imipenem kết hợp với kháng sinh nhóm aminoglycosid với liều tương tự như đã nêu ở trên.
+ Nếu nghi ngờ do vi khuẩn yếm khí thì kết hợp nhóm betalactam + acid clavunalic; hoặc ampicillin + sulbactam; hoặc cephalosporin thế hệ 3; hoặc imipenem... với metronidazol liều 1-1,5 g/ngày, truyền tĩnh mạch chia 2-3 lần/ngày, hoặc penicillin G 10-50 triệu đơn vị kết hợp metronidazol 1-1,5 g/ngày truyền tĩnh mạch, hoặc hoặc penicilin G 10-50 triệu đơn vị kết hợp clindamycin 1,8 g/ngày truyền tĩnh mạch.
+ Nếu tràn mủ màng phổi do nhiễm khuẩn mắc phải bệnh viện, khi chưa có kết quả kháng sinh đồ có thể dùng kháng sinh: ceftazidim 3-6 g/ngày chia 3 lần hoặc piperacilin + tazobactam 4,5 g x 3 lần/ngày hoặc imipenem, meropenem kết hợp kháng sinh nhóm aminoglycosid hoặc quinolon, metronidazol.
Điều chỉnh kháng sinh theo diễn biến lâm sàng và kết quả kháng sinh đồ.
+ Nếu nghi ngờ do tụ cầu: oxacillin 6-12 g/ngày hoặc vancomycin 1-2 g/ngày, kết hợp với amikacin khi nghi do tụ cầu kháng thuốc.
+ Nếu do amíp thì dùng metronidazol 1,5 g/ngày, truyền tĩnh mạch chia 3 lần/ngày kết hợp với kháng sinh khác.
+ Chú ý xét nghiệm creatinin máu 2 lần trong một tuần đối với bệnh nhân có sử dụng thuốc nhóm aminoglycosid.
- Đánh giá sau 1 tuần điều trị:
+ Tiến triển tốt:
Hết sốt, hết khó thở.
Lượng mủ ra ống dẫn lưu giảm.
Tổn thương trên X-quang phổi thuyên giảm, tiếp tục kháng sinh cho đủ 4 - 6 tuần.
- Tiến triển không tốt:
+ Còn sốt.
+ Ống dẫn lưu màng phổi ra mủ kéo dài.
+ X-quang phổi không cải thiện.
Thay kháng sinh (dựa vào kết quả cấy vi khuẩn mủ màng phổi và kháng sinh đồ nếu có), tìm các ổ mủ khác trong khoang màng phổi chưa được dẫn lưu.
3.4. Điều trị triệu chứng
- Cho paracetamol nếu có sốt > 38oC (thận trọng ở những BN có tiền sử bệnh lý gan mật).
- Dinh dưỡng: chế độ ăn giàu chất dinh dưỡng.
- Thở oxy khi có suy hô hấp.
- Điều trị sốc nhiễm trùng nếu có.
- Bồi phụ nước, điện giải. Dùng thêm vitamin B1, B6 liều cao nếu có tiền sử nghiện rượu.
3.5. Nội soi can thiệp khoang màng phổi
Những cơ sở có điều kiện nên tiến hành nội soi can thiệp khoang màng phổi sớm để giải phóng ổ mủ, bơm rửa khoang màng phổi, phát hiện và xử lý lỗ dò phế quản - màng phổi và có thể bóc màng phổi qua nội soi.
3.6. Điều trị ngoại khoa
- Khi dùng kháng sinh, dẫn lưu mủ thất bại sau 4-6 tuần.
- Mủ màng phổi có dò phế quản - màng phổi.
- Phẫu thuật bóc vỏ màng phổi khi màng phổi bị dày dính nhiều, gây hạn chế chức năng hô hấp (lâm sàng bệnh nhân khó thở, rối loạn thông khí hạn chế).
3.7. Phục hồi chức năng hô hấp
Tập sớm để mủ thoát ra ngoài dễ dàng hơn và đề phòng dày dính màng phổi về sau.
Có thể thực hiện 1 ngày sau khi đặt ống dẫn lưu màng phổi.
TÀI LIỆU THAM KHẢO
1. Bartlett J.G., Gorbach S.L., Thadepalli H. et al. (1974), “Bacteriology of empyema”, Lancet, 1 (7853); pp.338-340.
2. Colice G.L., Curtis A., Deslauriers J. et al. (2000), “Medical and Surgical Treatment of Parapneumonic Effusions”. Chest; 118; pp.1158-1171.
3. Levinson G.M., Pennington D.W. (2007), “Intrapleural fibrinolytics combined with image-guided chest tube drainage for pleural infection”, Mayo Clin Proc, 82 (4); pp.407-413.
4. Sahn S.A. (2007), “Diagnosis and management of parapneumonic effusions and empyema”, Clin Infect Dis, 45 (11); pp.1480-1486.
5. Tsang K.Y., Leung W.S., Chan V.L., Lin A.W., Chu C.M. (2007), “Complicated parapneumonic effusion and empyema thoracis: microbiology and predictors of adverse outcomes”, Hong Kong Med J, 13 (3); pp178-186.
TIP
Tràn mủ màng phổi là bệnh lý nguy hiểm.
Nếu không được điều trị sớm, bệnh gây suy hô hấp, nhiễm trùng lan rộng, xẹp phổi…
Tràn mủ màng phổi là gì?
Tràn mủ màng phổi (hay viêm mủ màng phổi) là bệnh lý liên quan túi mủ tích tụ ở khoang màng phổi.
Tràn mủ màng phổi tiếng anh gọi là Empyema.
Trong đó, khoang màng phổi là vị trí nằm giữa khoang ngực và mặt ngoài của phổi.
Mủ ở khoang màng phổi là chất lỏng đặc, có màu vàng hoặc xanh, chứa tế bào chết, mô bị hủy, bạch cầu và chất lỏng.
Nếu không điều trị tràn mủ ở màng phổi đúng cách, bệnh lý có thể gây tử vong.
Nguyên nhân gây bệnh tràn mủ ở màng phổi
Tràn mủ màng phổi còn được gọi là viêm mủ màng phổi.
Viêm phổi, nhiễm trùng huyết, chấn thương lồng ngực,… là các nguyên nhân có thể gây tích tụ dịch mủ ở màng phổi.
1. Viêm phổi
Viêm phổi không được điều trị đúng cách sẽ gây tràn dịch mủ ở màng phổi.
Đây là nguyên nhân phổ biến dẫn đến bệnh lý này, chiếm tỷ lệ khoảng 20%.
Khi chữa trị viêm phổi sai cách, vi khuẩn ở phổi có cơ hội lây lan sang màng phổi, chúng tấn công và làm tích tụ dịch mủ ở đây.
2. Nhiễm trùng huyết
Sự xâm nhập của vi khuẩn và các độc tố vào trong máu gây ra nhiễm trùng huyết, làm cơ thể bệnh nhân bị sưng viêm.
Vi khuẩn trong máu có thể di chuyển đến màng phổi, tấn công và làm tràn mủ ở khoang màng phổi.
3. Chấn thương lồng ngực
Chấn thương trực tiếp ở lồng ngực, tai nạn làm gãy xương sườn là nguyên nhân gây tổn thương màng phổi.
Trong tổng số các ca bệnh tràn dịch màng phổi, trường hợp có liên quan đến chấn thương lồng ngực chiếm khoảng 30%.
4. Phẫu thuật lồng ngực
Bất kỳ dạng phẫu thuật lồng ngực nào cũng đều có nguy cơ gây tràn dịch màng phổi có mủ.
Đặc biệt, các trường hợp không kiểm soát tốt yếu tố vô trùng, nguy cơ gây tràn mủ ở khoang màng phổi càng cao.
5. Bệnh lý liên quan hệ miễn dịch
Một số bệnh lý liên quan đến khả năng miễn dịch như HIV/AIDS, ung thư,… khiến cơ thể suy yếu, không đủ khả năng chống lại tác nhân gây bệnh.
Vì vậy, người mắc bệnh liên quan miễn dịch dễ bị tràn mủ màng phổi hơn người khỏe mạnh.
6. Các bệnh viêm khác của phổi
Ngoài viêm phổi, các bệnh lý khác liên quan đến phổi cũng có thể gây tràn dịch mủ ở màng phổi như bệnh lao, viêm phế mạc, COPD – bệnh phổi tắc nghẽn mãn tính,…
Bệnh phổi càng nặng, tỷ lệ bị tràn dịch màng phổi có mủ càng cao.
Triệu chứng điển hình của bệnh tràn dịch màng phổi có mủ
Những triệu chứng lâm sàng tràn mủ màng phổi bao gồm:
1. Khó thở và thở nhanh
Tình trạng tràn dịch mủ làm hẹp không gian khoang màng phổi, phổi sẽ khó mở rộng khi bệnh nhân hít vào, thở ra.
Bệnh nhân cảm thấy khó thở, phải thở nhanh để tăng lượng oxy đi vào cơ thể.
2. Đau ngực
Bệnh tràn dịch màng phổi gây ra những cơn đau thắt ở ngực, đặc biệt đau khi bệnh nhân hít thở sâu hoặc ho, hắt hơi.
Ở những trường hợp nghiêm trọng, cơn đau có thể lan xuống lưng hoặc vai.
Khoang màng phổi bị tràn dịch mủ ở bên nào thì vai bên đó sẽ bị đau.
3. Sốt cao và ớn lạnh
Sốt cao và ớn lạnh là triệu chứng lâm sàng của tràn mủ màng phổi.
Người bệnh viêm mủ màng phổi do nhiễm trùng máu rất dễ gặp phải triệu chứng này.
Bệnh nhân có thể bị sốt theo 2 dạng:
Sốt cao đột ngột hay sốt nhẹ trong nhiều ngày liên tiếp.
Người có hệ miễn dịch yếu hoặc đang dùng thuốc kháng sinh sẽ thường bị sốt trong nhiều ngày.
4. Ho
Ho khan hoặc ho có đờm là triệu chứng thường thấy ở các bệnh lý liên quan đến phổi, trong đó có bệnh tràn mủ màng phổi.
Mức độ nghiêm trọng, bệnh nhân có thể ho ra máu.
5. Mệt mỏi và suy nhược chung
Bệnh nhân bị viêm mủ màng phổi có vẻ mặt hốc hác, thiếu sức sống do mệt mỏi, suy nhược cơ thể kéo dài.
Tình trạng khó thở và nhiễm trùng có thể làm cho khoang ngực bị phồng lên rõ rệt.
Bệnh nhân còn bị thiếu máu, sụt cân, tiểu tiện ít, da khô do mất nước,…
Tràn mủ màng phổi có lây không?
Không.
Bệnh viêm mủ màng phổi không phải là bệnh lây nhiễm.
Một vài bệnh liên quan đến phổi là nguyên nhân gây tràn dịch màng phổi thì có thể lây nhiễm như viêm phổi, bệnh lao,…
Đối tượng nguy cơ mắc tràn mủ màng phổi
Bất kỳ ai cũng có thể bị viêm mủ màng phổi.
Người trên 70 tuổi.
Người đã từng thực hiện phẫu thuật ở vùng ngực.
Người mắc các bệnh mãn tính như viêm phổi, tiểu đường, phổi tắc nghẽn COPD, giãn phế quản,…
Người từng sử dụng thuốc qua đường tĩnh mạch (bằng cách tiêm).
Người thường xuyên có thói quen gây hại cho hệ hô hấp như hút thuốc lá, sử dụng thuốc cấm, uống nhiều bia rượu…
Người mắc bệnh về tai mũi họng hoặc răng miệng có tỷ lệ bị tràn dịch màng phổi cao.
So với phụ nữ, đàn ông có nguy cơ bị tràn dịch màng phổi có mủ cao hơn nhiều lần.
Chẩn đoán tràn mủ màng phổi
Thăm khám, chẩn đoán là việc làm cần thiết, qua đó có phương pháp chính xác và an toàn để điều trị tràn mủ màng phổi.
Bác sĩ sẽ cần chẩn đoán lâm sàng và cận lâm sàng (như xét nghiệm máu, xét nghiệm dịch màng phổi, chụp X-quang ngực, siêu âm lồng ngực, chụp CT…).
1. Chẩn đoán lâm sàng
Đầu tiên, bác sĩ sẽ tìm hiểu tiền sử bệnh lý có liên quan đến viêm mủ màng phổi.
Bệnh nhân cần khám sức khỏe để xác định triệu chứng điển hình của bệnh, xác định vùng phổi có khả năng cao bị tụ mủ.
Nếu tại vùng phổi có nguy cơ tụ mủ phát hiện dịch mủ có màu vàng hoặc xanh, bác sĩ sẽ kết luận là bệnh tràn mủ màng phổi.
2. Xét nghiệm máu
Xét nghiệm máu là một trong những cách chẩn đoán bệnh tràn dịch màng phổi có mủ.
Bác sĩ sẽ lấy máu từ tĩnh mạch ở cánh tay của bệnh nhân, thực hiện xét nghiệm huyết học và Protein C phản ứng (CRP).
Nếu tỷ lệ bạch cầu đa nhân trung tính tăng, bác sĩ sẽ kết luận bệnh nhân mắc bệnh viêm mủ màng phổi.
Ngoài ra, bác sĩ cũng có thể thực hiện cấy máu ngoại vi cho bệnh nhân.
Nếu kết quả là dương tính, có biểu hiện của nhiễm trùng máu, khoảng 15% bệnh nhân sẽ bị tràn mủ màng phổi.
3. Xét nghiệm dịch màng phổi
Xét nghiệm dịch màng phổi nhằm mục đích kiểm tra mẫu dịch tích tụ trong khoang màng phổi.
Bác sĩ sẽ sử dụng thủ thuật chọc màng phổi để lấy dịch mủ ra kiểm tra.
Qua đó, bác sĩ xác định được nguyên nhân hình thành dịch và phân loại đó là dịch thấm hay dịch tiết.
Chọc màng phổi cũng là cách để cải thiện triệu chứng của bệnh, vì giúp làm tăng thể tích trao đổi khí trong khoang màng phổi.
Trong trường hợp bác sĩ nghi ngờ phổi bệnh nhân bị viêm nhiễm, dịch ở khoang màng phổi sẽ được đem đi nuôi cấy vi trùng, xét nghiệm PCR.
Kết quả có được giúp bác sĩ xác định nguyên nhân gây bệnh.
Nếu nghi ngờ tràn dịch khoang màng phổi bởi nguyên nhân ác tính, bác sĩ sẽ nhuộm soi tế bào, phân tích tế bào bên dưới kính hiển vi.
4. X-quang ngực
Chụp X-quang ngực là cách chẩn đoán cận lâm sàng cho nhiều bệnh lý, trong đó có tràn mủ màng phổi, nhưng kết quả không chính xác hoàn toàn.
Qua kết quả chụp X-quang phổi, một vài vị trí trong khoang phổi có thể bị che bởi xương sườn hoặc cơ hoành.
Riêng với khoang màng phổi không bị che có chứa dịch, thể hiện rõ sự ngăn cách giữa khí và chất lỏng, chính là dấu hiệu viêm mủ màng phổi.
Nhưng còn phải tùy thuộc vào kích thước của dịch tràn, kết quả phim chụp X-quang có thể rõ hoặc không.
5. Siêu âm lồng ngực
So với chụp X-quang, siêu âm lồng ngực mang lại kết quả chẩn đoán tràn dịch màng phổi có tỷ lệ chính xác cao hơn.
Kết quả siêu âm có khả năng phân biệt các mô mềm trong khoang màng phổi và dịch màng phổi.
Siêu âm hỗ trợ quá trình đặt ống dẫn lưu màng phổi diễn ra suôn sẻ hơn, giảm rủi ro làm thủng màng phổi và tràn không khí vào trong.
6. Chụp CT
Chụp CT ngực được chỉ định trong trường hợp kết quả chụp X-quang và siêu âm còn mơ hồ.
Nếu bệnh nhân bị viêm mủ màng phổi, kết quả chụp CT sẽ cho thấy màng phổi bị dày lên (xuất hiện khoảng 80-100% ở các ca mắc bệnh).
Kết quả còn chỉ ra dấu hiệu màng phổi bị phân tách.
Chụp CT ngực cũng là phương pháp giúp bác sĩ phân biệt khối áp xe phổi và màng phổi nhiễm trùng.
Cách điều trị tràn mủ màng phổi
1. Dẫn lưu màng phổi
Dẫn lưu màng phổi là cách để loại bỏ ổ mủ ra khỏi khoang màng phổi, thường được thực hiện ở giai đoạn đầu của bệnh.
Trước tiên, bác sĩ tiêm thuốc gây tê ở vị trí cần đặt ống dẫn lưu.
Tiếp theo, bác sĩ đặt ống dẫn lưu làm từ nhựa mềm, có kích thước từ khoảng 6mm để dẫn mủ chảy ra ngoài.
Kích thước chính xác của ống dẫn lưu sẽ tùy thuộc vào thể trạng của bệnh nhân và lượng mủ.
2. Sử dụng thuốc kháng sinh
Trường hợp bị tràn mủ màng phổi mức độ nhẹ, bệnh nhân có thể sử dụng thuốc kháng sinh để điều trị như Amoxicillin-Clavulanate, Piperacillin-Tazobactam, Imipenem… hoặc Penicillin, Gentamicin, Amikacin, Cephalosporin…
Thời gian điều trị tràn mủ màng phổi bằng thuốc kháng sinh sẽ kéo dài khoảng 4-6 tuần. Người bệnh cần sử dụng thuốc kháng sinh theo chỉ định của bác sĩ về loại thuốc, liều lượng sử dụng… để có được hiệu quả điều trị cao nhất.
3. Chăm sóc hỗ trợ
Ngoài liệu pháp chuyên sâu, bệnh nhân đang điều trị tràn mủ màng phổi còn cần được chăm sóc, hỗ trợ dinh dưỡng.
Đây là cách để bệnh nhân nhanh chóng lấy lại thể lực, nâng cao hệ miễn dịch, chống lại nhiễm trùng.
4. Điều trị ngoại khoa
Chỉ tiến hành điều trị ngoại khoa cho bệnh nhân khi dẫn lưu mủ màng phổi và sử dụng thuốc kháng sinh không thành công sau 4-6 tuần.
Nếu khả năng hít thở của bệnh nhân đặc biệt khó khăn, cần phải phẫu thuật, được áp dụng cho bệnh nhân bị tràn dịch màng phổi cấp tính.
Mục đích là để dẫn lưu mủ khỏi khoang màng phổi và mở rộng diện tích phổi.
Biến chứng nguy hiểm của tràn mủ màng phổi
Nếu không chữa trị kịp thời và đúng cách, viêm mủ màng phổi sẽ dẫn đến nhiều biến chứng nguy hiểm.
1. Suy hô hấp
Ổ mủ tích tụ ở khoang màng phổi gây cản trở quá trình lưu thông của không khí trong phổi, làm người bệnh khó thở.
Một số trường hợp dẫn đến tình trạng suy hô hấp, cần cấp cứu nhanh chóng.
2. Nhiễm trùng lan rộng
Khi không điều trị kịp lúc, vi khuẩn trú ngụ trong khoang màng phổi sẽ lây lan sang các bộ phận khác.
Chúng có thể tấn công gây nhiễm trùng máu, nghiêm trọng hơn là viêm nội tâm mạc.
3. Xẹp phổi
Túi mủ hình thành ở khoang màng phổi tạo áp lực chèn ép phổi, làm cản trở quá trình giãn nở của phổi khi hô hấp, gây xẹp phổi.
4. Hình thành túi mủ khó tiêu
Biến chứng này có tên khoa học là Empyema Necessitatis, thuật ngữ chỉ túi mủ nằm bên ngoài lồng ngực.
Hiện tượng này xảy ra khi ổ mủ phát triển xuyên qua màng phổi.
5. Sẹo màng phổi
Không điều trị kịp thời bệnh tràn mủ màng phổi sẽ để lại sẹo trên màng phổi.
Sẹo màng phổi không ảnh hưởng thẩm mỹ, nhưng làm cho người bệnh hô hấp khó khăn trong tương lai.
Phòng ngừa tràn mủ màng phổi
Giữ ấm cổ và ngực, nhất là trong mùa lạnh.
Hạn chế hoặc từ bỏ thói quen hút thuốc lá, sử dụng chất kích thích.
Chữa dứt điểm các bệnh có liên quan phổi hoặc ổ nhiễm trùng ở răng hàm mặt, họng, mũi,…
Tiêm vaccine phòng cúm cho những người mắc bệnh phổi mãn tính, bệnh nhân tim mạch, người trên 70 tuổi, hoặc người đã từng phẫu thuật lồng ngực.
TIP 2
Nguyên nhân gây tràn mủ màng phổi
Tràn mủ màng phổi, hay còn được gọi là empyema, là một tình trạng y tế nghiêm trọng, xảy ra khi mủ tích tụ trong khoảng giữa màng phổi và lồng ngực.
Mủ là một tập hợp của tế bào bạch cầu, tế bào chết, mô bị hủy và chất lỏng, tạo thành một chất dày và thường có màu vàng hoặc xanh.
Sự tích tụ này không chỉ gây ra đau đớn mà còn cản trở quá trình hô hấp bình thường, dẫn đến khó thở và mệt mỏi.
Tràn mủ màng phổi là một tình trạng bệnh lý nghiêm trọng và có thể gây ra nhiều biến chứng sức khỏe, với nguyên nhân chủ yếu đến từ các nhiễm trùng đường hô hấp.
Một số nguyên nhân chính gây ra tình trạng tràn mủ màng phổi bạn cần lưu ý:
Viêm phổi:
Đây là nguyên nhân phổ biến nhất gây tràn mủ màng phổi.
Khi viêm phổi không được điều trị đúng cách, nhiễm trùng có thể lan rộng từ phổi sang màng phổi, tạo điều kiện cho mủ hình thành.
Nhiễm trùng huyết:
Các vi khuẩn từ nhiễm trùng khác trong cơ thể có thể lây lan qua máu đến màng phổi, dẫn đến sự tích tụ của mủ.
Chấn thương lồng ngực:
Các chấn thương như gãy xương sườn hoặc thương tích trực tiếp đến ngực có thể gây tổn thương cho màng phổi và dẫn đến tràn mủ.
Phẫu thuật lồng ngực:
Bất kỳ cuộc phẫu thuật nào can thiệp vào lồng ngực cũng có nguy cơ gây ra nhiễm trùng màng phổi sau phẫu thuật, làm tăng nguy cơ phát triển thành tràn mủ.
Bệnh lý liên quan đến miễn dịch:
Các tình trạng y tế như HIV/AIDS hoặc các liệu pháp ức chế miễn dịch khác có thể làm suy yếu hệ thống miễn dịch của cơ thể, làm tăng nguy cơ và mức độ nghiêm trọng của nhiễm trùng màng phổi.
Các bệnh viêm khác của phổi:
Bệnh lao, viêm phổi do vi khuẩn Mycoplasma và các vi khuẩn khác có thể dẫn đến tràn mủ màng phổi như một biến chứng nặng của các tình trạng viêm nhiễm này.
Triệu chứng và biến chứng tràn mủ màng phổi
Khó thở và thở nhanh:
Do mủ tích tụ, không gian cho phổi mở rộng khi hít vào bị hạn chế, dẫn đến khó thở.
Đau ngực:
Cơn đau thường tăng lên khi người bệnh hít sâu hoặc ho.
Đau có thể lan ra phần lưng hoặc vai cùng bên.
Sốt cao và ớn lạnh:
Sốt là dấu hiệu phổ biến của nhiễm trùng và trong trường hợp tràn mủ màng phổi, người bệnh có thể gặp phải sốt cao đột ngột kèm theo ớn lạnh.
Ho:
Ho có thể kèm theo đờm và trong một số trường hợp, đờm có thể có lẫn máu.
Mệt mỏi và suy nhược chung:
Tình trạng nhiễm trùng và khó thở khiến cơ thể mệt mỏi và suy nhược.
Những biến chứng nguy hiểm của tràn mủ màng phổi bao gồm:
Suy hô hấp:
Mủ tích tụ ngăn cản sự trao đổi khí bình thường, có thể dẫn đến suy hô hấp cấp tính, đòi hỏi can thiệp y tế khẩn cấp.
Nhiễm trùng lan rộng:
Nếu không được điều trị, nhiễm trùng có thể lan sang các bộ phận khác của cơ thể, gây ra nhiễm trùng huyết hoặc viêm nội tâm mạc.
Xẹp phổi:
Mủ tích tụ có thể gây áp lực lên phổi, khiến phổi không thể giãn nở hoàn toàn, dẫn đến xẹp phổi.
Hình thành túi mủ khó tiêu (empyema necessitans):
Mủ có thể xuyên qua màng phổi và hình thành một túi mủ bên ngoài lồng ngực.
Sẹo màng phổi (fibrothorax):
Nếu mủ không được điều trị kịp thời, màng phổi có thể bị sẹo, ảnh hưởng đến khả năng hô hấp lâu dài của người bệnh.
Cách điều trị tràn mủ màng phổi
Dẫn lưu màng phổi:
Việc dẫn lưu mủ màng phổi là bước đầu tiên và quan trọng nhất trong điều trị tràn mủ màng phổi.
Bác sĩ sẽ chọn kích thước ống dẫn lưu phù hợp, thường từ 18 - 36F, tùy thuộc vào lượng mủ và tình trạng cụ thể của bệnh nhân.
Ống dẫn lưu được đặt vào khoang màng phổi, đảm bảo áp lực âm từ -20 đến -40cm nước để hút mủ liên tục và hiệu quả.
Để duy trì hiệu quả điều trị, bệnh nhân có thể cần rửa màng phổi hàng ngày bằng dung dịch natri clorua 0,9% qua ống dẫn lưu, cho đến khi dịch hút ra trở nên trong và không còn mủ.
Một trong những lợi ích chính của phương pháp dẫn lưu màng phổi là khả năng nhanh chóng giảm bớt các triệu chứng đau và khó thở, đồng thời ngăn ngừa các biến chứng nghiêm trọng hơn như nhiễm trùng lan rộng hoặc suy hô hấp.
Sử dụng kháng sinh:
Điều trị kháng sinh là một phần không thể thiếu trong quá trình điều trị tràn mủ màng phổi.
Các bác sĩ sẽ lựa chọn liều kháng sinh cao và kết hợp ít nhất hai loại kháng sinh để chiến đấu chống lại nhiễm trùng.
Các loại kháng sinh thường được sử dụng bao gồm Penicilin G, các nhóm aminoglycosid như Gentamicin hoặc Amikacin, và cephalosporin thế hệ thứ ba như cefotaxim.
Thời gian điều trị bằng thuốc kháng sinh thường kéo dài từ 4 đến 6 tuần, tùy thuộc vào tình trạng lâm sàng và kết quả X-quang phổi của bệnh nhân.
Chăm sóc hỗ trợ:
Ngoài việc điều trị trực tiếp, việc đảm bảo dinh dưỡng và bồi phụ nước điện giải là hết sức quan trọng để hỗ trợ sức khỏe tổng thể của bệnh nhân.
Điều này giúp cơ thể phục hồi nhanh chóng và tăng cường hệ miễn dịch để chống lại nhiễm trùng.
Chỉ những khách hàng đã đăng nhập và mua sản phẩm này mới có thể đưa ra đánh giá.
Danh mục:
Bệnh Cơ-Xương-Khớp-Thần Kinh
Từ khóa:
Tràn mủ màng phổi (Hô hấp)











Đánh giá
Chưa có đánh giá nào.